ΤΚΕ (Ταχύτητα Καθίζησης Ερυθρών): Φυσιολογικές τιμές, αυξημένη ΤΚΕ & τι δείχνει η εξέταση
Τελευταία ενημέρωση:
Η ΤΚΕ είναι από τις συχνότερες εξετάσεις αίματος, αλλά και από τις πιο παρεξηγημένες — εδώ θα τη δείτε με κλινική λογική, όχι απλώς “τιμές”.
Η ΤΚΕ είναι μη ειδικός δείκτης που βοηθά να φανεί αν υπάρχει φλεγμονή ή χρόνια νόσος και είναι χρήσιμη κυρίως στην παρακολούθηση.
Επηρεάζεται από ηλικία, φύλο, αναιμία και εγκυμοσύνη, γι’ αυτό ερμηνεύεται πάντα μαζί με CRP, γενική αίματος και την κλινική εικόνα.
1
Τι είναι η ΤΚΕ
Η ΤΚΕ (Ταχύτητα Καθίζησης Ερυθρών) είναι εργαστηριακή εξέταση αίματος που μετρά
την ταχύτητα με την οποία τα ερυθρά αιμοσφαίρια καθιζάνουν σε ειδικό σωλήνα μέσα σε
μία ώρα. Αποτελεί μη ειδικό δείκτη φλεγμονής και χρησιμοποιείται κυρίως για
την εκτίμηση και παρακολούθηση φλεγμονωδών και χρόνιων παθήσεων.
Όταν στον οργανισμό υπάρχει φλεγμονώδης διεργασία, αυξάνονται ορισμένες πρωτεΐνες του πλάσματος
(όπως το ινωδογόνο), οι οποίες προκαλούν τα ερυθρά αιμοσφαίρια να
συσσωματώνονται. Έτσι γίνονται βαρύτερα και καθιζάνουν ταχύτερα,
με αποτέλεσμα υψηλότερη τιμή ΤΚΕ.
Η ΤΚΕ δεν δείχνει ποια είναι η αιτία της φλεγμονής ούτε πού εντοπίζεται,
αλλά λειτουργεί ως γενικός δείκτης ότι υπάρχει κάποια παθολογική διεργασία.
Η εξέταση είναι απλή, χαμηλού κόστους και δεν απαιτεί ιδιαίτερη προετοιμασία.
Για τον λόγο αυτό χρησιμοποιείται ευρέως στην καθημερινή κλινική πράξη,
ιδίως σε ρευματολογικά, λοιμώδη και χρόνια νοσήματα,
πάντα όμως σε συνδυασμό με την κλινική εικόνα και άλλες εξετάσεις.
2
Τι δείχνει η εξέταση ΤΚΕ
Η ΤΚΕ δείχνει αν στον οργανισμό υπάρχει ενεργή ή πρόσφατη φλεγμονώδης διεργασία.
Δεν είναι ειδική για κάποια νόσο, αλλά λειτουργεί ως γενικός δείκτης που
κατευθύνει τον ιατρό προς περαιτέρω διερεύνηση.
Στην πράξη, μια αυξημένη ΤΚΕ μπορεί να υποδηλώνει:
- Φλεγμονή (οξεία ή χρόνια)
- Λοίμωξη, ιδίως όταν είναι παρατεταμένη
- Ρευματολογικά ή αυτοάνοσα νοσήματα
- Νεοπλασματικές καταστάσεις, κυρίως όταν η ΤΚΕ είναι πολύ υψηλή
- Μη φλεγμονώδεις παράγοντες όπως αναιμία, εγκυμοσύνη ή προχωρημένη ηλικία
Η ΤΚΕ δεν επιβεβαιώνει διάγνωση και δεν ξεχωρίζει αν η αιτία είναι
λοίμωξη, αυτοάνοσο ή άλλη πάθηση. Η αξία της βρίσκεται στο ότι
δείχνει πως κάτι συμβαίνει και χρειάζεται συσχέτιση με συμπτώματα
και άλλες εξετάσεις.
Για τον λόγο αυτό, η ΤΚΕ ερμηνεύεται σχεδόν πάντα μαζί με τη
CRP, τη γενική αίματος και το κλινικό ιστορικό,
ώστε να διαχωριστεί αν πρόκειται για οξεία ή χρόνια κατάσταση
και αν απαιτείται άμεση αντιμετώπιση.
3
Πότε ζητείται η εξέταση ΤΚΕ
Η εξέταση ΤΚΕ ζητείται όταν υπάρχει υποψία ότι στον οργανισμό εξελίσσεται
φλεγμονώδης ή χρόνια παθολογική διεργασία.
Χρησιμοποιείται κυρίως ως εργαλείο εκτίμησης και παρακολούθησης,
και λιγότερο ως εξέταση πρώτης διάγνωσης.
Στην καθημερινή κλινική πράξη, ο ιατρός μπορεί να ζητήσει ΤΚΕ σε περιπτώσεις όπως:
- Πυρετός αγνώστου αιτιολογίας ή παρατεταμένος πυρετός
- Μυοσκελετικός πόνος, δυσκαμψία ή αρθραλγίες χωρίς σαφή αιτία
- Ανεξήγητη κόπωση, καταβολή ή απώλεια βάρους
- Υποψία ρευματολογικού ή αυτοάνοσου νοσήματος
- Παρακολούθηση γνωστής χρόνιας νόσου (π.χ. ρευματοειδής αρθρίτιδα)
- Υποψία σοβαρής φλεγμονής σε ηλικιωμένους (π.χ. κροταφική αρτηρίτιδα)
Η ΤΚΕ είναι ιδιαίτερα χρήσιμη για να παρακολουθείται η πορεία μιας νόσου
ή η ανταπόκριση στη θεραπεία, καθώς μεταβάλλεται πιο αργά σε σχέση με την CRP.
Συνήθως ζητείται σε συνδυασμό με άλλες εξετάσεις, όπως η
CRP, η γενική αίματος και ειδικοί ανοσολογικοί δείκτες,
ώστε να υπάρχει πληρέστερη κλινική εικόνα και σωστή ερμηνεία των αποτελεσμάτων.
4
Πώς γίνεται η εξέταση ΤΚΕ & τι προετοιμασία χρειάζεται
Η εξέταση της ΤΚΕ γίνεται με απλή αιμοληψία από φλέβα του χεριού,
όπως οι περισσότερες εξετάσεις αίματος.
Το δείγμα συλλέγεται σε ειδικό σωληνάριο και αναλύεται στο εργαστήριο
για να μετρηθεί ο ρυθμός καθίζησης των ερυθρών αιμοσφαιρίων μέσα σε 60 λεπτά.
Για τον ασθενή, η διαδικασία είναι απλή και σύντομη:
- Νηστεία: δεν απαιτείται
- Χρόνος αιμοληψίας: λίγα λεπτά
- Ώρα εξέτασης: μπορεί να γίνει οποιαδήποτε στιγμή της ημέρας
- Αποτέλεσμα: συνήθως διαθέσιμο την ίδια ημέρα
Δεν χρειάζεται να διακόψετε τη συνήθη διατροφή ή τα περισσότερα φάρμακα,
εκτός αν σας έχει δοθεί διαφορετική οδηγία από τον ιατρό σας.
Στο εργαστήριο, η μέτρηση της ΤΚΕ γίνεται με τυποποιημένες μεθόδους
(συνήθως τη μέθοδο Westergren), ώστε τα αποτελέσματα να είναι
αξιόπιστα και συγκρίσιμα μεταξύ μετρήσεων.
Παράγοντες όπως καθυστέρηση στην ανάλυση,
ακατάλληλη θερμοκρασία ή λανθασμένος χειρισμός του δείγματος
μπορούν να επηρεάσουν την τιμή της ΤΚΕ, γι’ αυτό η εξέταση πρέπει
να πραγματοποιείται σε οργανωμένο εργαστήριο.
5
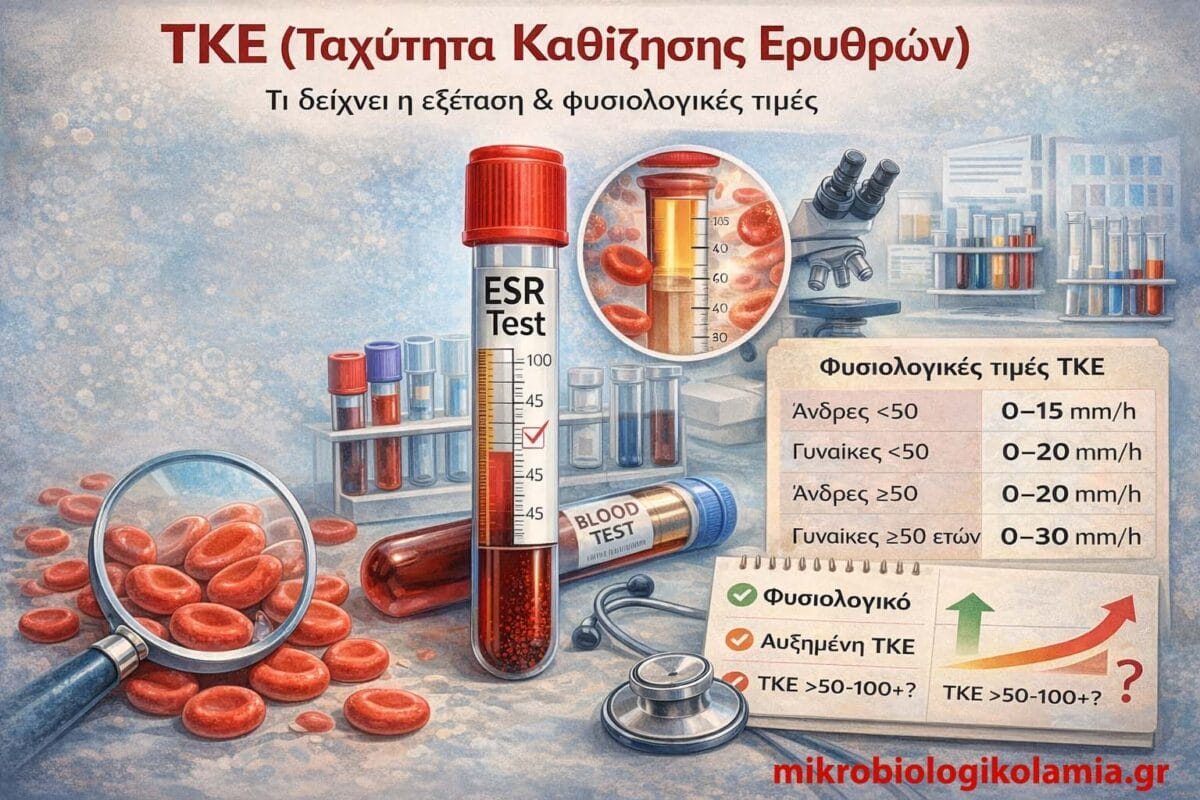
Φυσιολογικές τιμές ΤΚΕ
Οι φυσιολογικές τιμές της ΤΚΕ δεν είναι ίδιες για όλους.
Εξαρτώνται κυρίως από την ηλικία και το φύλο,
ενώ επηρεάζονται και από καταστάσεις όπως η εγκυμοσύνη ή η αναιμία.
Για τον λόγο αυτό, μια τιμή που θεωρείται φυσιολογική σε έναν ηλικιωμένο
μπορεί να είναι αυξημένη σε έναν νεότερο ενήλικα.
| Ομάδα | Φυσιολογική ΤΚΕ (mm/h) | Σχόλιο |
|---|---|---|
| Άνδρες < 50 ετών | 0 – 15 | Τυπικές τιμές γενικού πληθυσμού |
| Γυναίκες < 50 ετών | 0 – 20 | Ελαφρώς υψηλότερη από τους άνδρες |
| Άνδρες ≥ 50 ετών | 0 – 20 | Αύξηση με την ηλικία |
| Γυναίκες ≥ 50 ετών | 0 – 30 | Φυσιολογική ηλικιακή μεταβολή |
| Παιδιά | 0 – 10 | Συνήθως χαμηλές τιμές |
Τα όρια αναφοράς μπορεί να διαφέρουν ελαφρά μεταξύ εργαστηρίων.
Η αξιολόγηση της ΤΚΕ γίνεται πάντα σε συνδυασμό με τα συμπτώματα
και τις υπόλοιπες εξετάσεις.
6
Αυξημένη ΤΚΕ – τι σημαίνει
Η αυξημένη ΤΚΕ δείχνει ότι στον οργανισμό υπάρχει
φλεγμονώδης ή παθολογική διεργασία,
χωρίς όμως να προσδιορίζει την αιτία.
Το ύψος της τιμής και η διάρκεια της αύξησης
παίζουν σημαντικό ρόλο στην ερμηνεία.
Στις περισσότερες περιπτώσεις, αυξημένη ΤΚΕ μπορεί να σχετίζεται με:
- Λοιμώξεις, ιδίως όταν είναι παρατεταμένες ή σοβαρές
- Φλεγμονώδη και ρευματολογικά νοσήματα (π.χ. ρευματοειδής αρθρίτιδα)
- Αυτοάνοσα νοσήματα
- Αναιμία, ακόμη και χωρίς ενεργή φλεγμονή
- Εγκυμοσύνη και φυσιολογικές ορμονικές μεταβολές
- Προχωρημένη ηλικία
Μια ήπια έως μέτρια αύξηση της ΤΚΕ
δεν σημαίνει απαραίτητα σοβαρή νόσο,
ιδιαίτερα αν δεν συνοδεύεται από συμπτώματα.
Η ΤΚΕ αυξάνεται αργά και μειώνεται επίσης αργά,
γι’ αυτό μπορεί να παραμένει υψηλή ακόμη και όταν
η αρχική αιτία έχει υποχωρήσει.
Για τον λόγο αυτό, η ερμηνεία γίνεται καλύτερα με
επαναληπτικές μετρήσεις και σύγκριση με παλαιότερες τιμές.
• ΤΚΕ ↑ αλλά CRP φυσιολογική → σκέψη για χρόνια/μη οξεία κατάσταση.
• ΤΚΕ ↑ + CRP ↑ → ενεργή φλεγμονή, χρειάζεται διερεύνηση.
• ΤΚΕ πολύ ↑ (>100) → άμεση ιατρική αξιολόγηση.
7
ΤΚΕ πάνω από 50 ή 100 – πότε ανησυχούμε
Όσο υψηλότερη είναι η τιμή της ΤΚΕ, τόσο αυξάνεται η πιθανότητα
ύπαρξης σοβαρής υποκείμενης παθολογίας.
Ιδιαίτερα οι πολύ υψηλές τιμές χρειάζονται
άμεση ιατρική εκτίμηση.
Γενικά, οι τιμές μπορούν να ερμηνευθούν ως εξής:
- ΤΚΕ 30–50 mm/h: ήπια έως μέτρια αύξηση, συχνά σε χρόνιες ή ήπιες φλεγμονές
- ΤΚΕ 50–100 mm/h: σημαντική αύξηση, απαιτεί περαιτέρω διερεύνηση
- ΤΚΕ >100 mm/h: πολύ υψηλή τιμή, απαιτεί άμεση διερεύνηση
Η πιθανότητα σοβαρής φλεγμονής, λοίμωξης ή νεοπλασίας είναι αυξημένη
και η διερεύνηση πρέπει να είναι άμεση.
Τιμές ΤΚΕ πάνω από 100 mm/h μπορεί να παρατηρηθούν σε:
- Κροταφική αρτηρίτιδα και πολυμυαλγία ρευματική
- Σοβαρές βακτηριακές λοιμώξεις (π.χ. ενδοκαρδίτιδα, φυματίωση)
- Αιματολογικές κακοήθειες (π.χ. πολλαπλούν μυέλωμα)
- Προχωρημένες νεοπλασίες
Παρόλα αυτά, ακόμη και σε αυτές τις τιμές,
η ΤΚΕ δεν αρκεί μόνη της για διάγνωση.
Απαιτείται συνδυασμός με
CRP, γενική αίματος, απεικονιστικό έλεγχο
και πλήρη κλινική εκτίμηση.
• ΤΚΕ 20–40 → συχνά ήπια/χρόνια φλεγμονή
• ΤΚΕ 40–80 → ενεργή νόσος ή λοίμωξη
• ΤΚΕ >100 → σοβαρή παθολογία (κόκκινη σημαία)
Πότε η αυξημένη ΤΚΕ δεν είναι ανησυχητική
- Ήπια αύξηση χωρίς συμπτώματα
- Γνωστή αναιμία
- Εγκυμοσύνη
- Πρόσφατη λοίμωξη με κλινική βελτίωση
8
Χαμηλή ΤΚΕ – τι σημαίνει
Η χαμηλή ΤΚΕ είναι πολύ λιγότερο συχνή από την αυξημένη
και συνήθως δεν έχει ιδιαίτερη κλινική σημασία.
Τιμές κοντά στο μηδέν μπορεί να παρατηρηθούν
σε υγιή άτομα χωρίς να υποδηλώνουν παθολογία.
Σε ορισμένες περιπτώσεις, χαμηλή ΤΚΕ μπορεί να σχετίζεται με:
- Αυξημένο αριθμό ερυθρών αιμοσφαιρίων (π.χ. πολυκυτταραιμία)
- Υπερπηκτικότητα ή αυξημένο αιματοκρίτη
- Χρόνια χρήση ορισμένων φαρμάκων (π.χ. κορτικοστεροειδή, ασπιρίνη)
- Τεχνικούς παράγοντες ή εργαστηριακό σφάλμα
Η χαμηλή ΤΚΕ σχεδόν ποτέ δεν αποτελεί λόγο ανησυχίας
και σπάνια απαιτεί περαιτέρω διερεύνηση όταν
δεν υπάρχουν συμπτώματα.
Σε αντίθεση με την αυξημένη ΤΚΕ, η χαμηλή τιμή
δεν χρησιμοποιείται για παρακολούθηση νόσων
και δεν έχει πρακτική διαγνωστική αξία από μόνη της.
9
ΤΚΕ και CRP – βασικές διαφορές
Η ΤΚΕ και η CRP (C-αντιδρώσα πρωτεΐνη) είναι οι δύο πιο συχνά
χρησιμοποιούμενες εξετάσεις για την εκτίμηση της φλεγμονής.
Παρότι συχνά ζητούνται μαζί, δεν δίνουν τις ίδιες πληροφορίες.
Οι βασικές διαφορές τους συνοψίζονται ως εξής:
| Χαρακτηριστικό | ΤΚΕ | CRP |
|---|---|---|
| Ταχύτητα αντίδρασης | Αργή (ημέρες) | Γρήγορη (ώρες) |
| Επηρεάζεται από ηλικία / αναιμία | Ναι | Όχι |
| Χρήση σε χρόνια φλεγμονή | Πολύ χρήσιμη | Χρήσιμη |
| Χρήση σε οξεία λοίμωξη | Περιορισμένη | Ιδανική |
Για οξεία φλεγμονή ή λοίμωξη προτιμάται η CRP.
Για παρακολούθηση χρόνιων παθήσεων η ΤΚΕ παραμένει ιδιαίτερα χρήσιμη.
Ο συνδυασμός τους προσφέρει την πιο αξιόπιστη εικόνα.
10
ΤΚΕ στην εγκυμοσύνη
Η ΤΚΕ αυξάνεται φυσιολογικά κατά τη διάρκεια της εγκυμοσύνης,
ιδιαίτερα από το δεύτερο τρίμηνο και μετά.
Η αύξηση αυτή δεν σημαίνει απαραίτητα φλεγμονή ή λοίμωξη,
αλλά οφείλεται στις φυσιολογικές αλλαγές του αίματος στην κύηση.
Οι κύριοι λόγοι της φυσιολογικής αύξησης είναι:
- Αύξηση ινωδογόνου και άλλων πρωτεϊνών του πλάσματος
- Μείωση αιματοκρίτη (αιμοαραίωση κύησης)
- Ορμονικές μεταβολές
Στο 2ο και 3ο τρίμηνο, η ΤΚΕ μπορεί να φτάσει
40–50 mm/h ή και υψηλότερα χωρίς παθολογία.
Για τον λόγο αυτό, η ΤΚΕ δεν αποτελεί αξιόπιστο δείκτη φλεγμονής
στην εγκυμοσύνη όταν χρησιμοποιείται μόνη της.
Αν υπάρχει υποψία λοίμωξης, η εκτίμηση γίνεται
σε συνδυασμό με CRP, γενική αίματος και τα συμπτώματα.
11
ΤΚΕ στα παιδιά
Στα παιδιά, οι φυσιολογικές τιμές της ΤΚΕ είναι
χαμηλότερες σε σύγκριση με τους ενήλικες και η ερμηνεία
πρέπει να γίνεται με ιδιαίτερη προσοχή.
Μια ήπια αύξηση συχνά συνοδεύει κοινές παιδικές λοιμώξεις
και δεν σημαίνει απαραίτητα σοβαρή νόσο.
Η εξέταση ΤΚΕ στα παιδιά χρησιμοποιείται κυρίως όταν υπάρχει:
- Παρατεταμένος πυρετός χωρίς σαφή αιτία
- Υποψία βακτηριακής λοίμωξης
- Φλεγμονώδη ή αυτοάνοσα νοσήματα (π.χ. νεανική ιδιοπαθής αρθρίτιδα)
- Παρακολούθηση χρόνιας φλεγμονής
Νεογνά: 0–2 mm/h
Παιδιά: 0–10 mm/h
Έφηβοι: έως 15 mm/h
Σε ιογενείς λοιμώξεις, η ΤΚΕ είναι συνήθως
φυσιολογική ή ελαφρώς αυξημένη,
ενώ σε βακτηριακές λοιμώξεις μπορεί να αυξηθεί περισσότερο,
ιδίως αν η φλεγμονή είναι παρατεταμένη.
Όπως και στους ενήλικες, η ΤΚΕ στα παιδιά
δεν αξιολογείται ποτέ μόνη της,
αλλά σε συνδυασμό με CRP,
γενική αίματος και την κλινική εικόνα,
με την τελική εκτίμηση να γίνεται από τον παιδίατρο.
12
ΤΚΕ στους ηλικιωμένους
Στους ηλικιωμένους, η ΤΚΕ αυξάνεται συχνά
φυσιολογικά με την ηλικία, ακόμη και απουσία
οξείας λοίμωξης ή ενεργού φλεγμονής.
Για τον λόγο αυτό, τα όρια ερμηνείας είναι
υψηλότερα σε σύγκριση με τους νεότερους ενήλικες.
Ενδεικτικά, τιμές που θα θεωρούνταν παθολογικές σε νεότερο άτομο
μπορεί να είναι αποδεκτές σε ηλικιωμένο,
εφόσον δεν συνοδεύονται από συμπτώματα ή άλλα παθολογικά ευρήματα.
Άνδρες >50 ετών: έως 20 mm/h
Άνδρες >70 ετών: έως 30 mm/h
Γυναίκες >50 ετών: έως 30 mm/h
Γυναίκες >70 ετών: 35–40 mm/h
Στην τρίτη ηλικία, η ΤΚΕ είναι ιδιαίτερα χρήσιμη όταν υπάρχει υποψία για:
- Κροταφική αρτηρίτιδα και πολυμυαλγία ρευματική
- Χρόνιες ή άτυπες λοιμώξεις
- Παρανεοπλασματικά σύνδρομα
- Σιωπηλές φλεγμονώδεις καταστάσεις
Ιδιαίτερη σημασία έχει το γεγονός ότι στους ηλικιωμένους
οι λοιμώξεις μπορεί να εμφανίζονται
χωρίς έντονα συμπτώματα,
οπότε μια σημαντικά αυξημένη ΤΚΕ
μπορεί να αποτελεί πρώιμο προειδοποιητικό σημάδι.
Όπως σε όλες τις ηλικίες, η ΤΚΕ στους ηλικιωμένους
πρέπει να ερμηνεύεται συνδυαστικά
με CRP, γενική αίματος,
το ιατρικό ιστορικό και την κλινική εικόνα.
13
Διαγνωστική αξία και περιορισμοί της ΤΚΕ
Η ΤΚΕ είναι μία από τις παλαιότερες εργαστηριακές εξετάσεις
και παραμένει χρήσιμη στην κλινική πράξη,
όχι όμως ως αυτόνομο διαγνωστικό εργαλείο.
Η πραγματική της αξία βρίσκεται κυρίως στη
συνολική εκτίμηση και στη
δυναμική παρακολούθηση μιας κατάστασης.
Πού είναι χρήσιμη η ΤΚΕ:
- Στην ανίχνευση υποκείμενης φλεγμονής όταν τα συμπτώματα είναι ασαφή
- Στην παρακολούθηση χρόνιων φλεγμονωδών νοσημάτων (π.χ. ρευματοειδής αρθρίτιδα)
- Στην εκτίμηση βαριάς ή παρατεταμένης νόσου
- Ως υποστηρικτικό εύρημα σε κροταφική αρτηρίτιδα και πολυμυαλγία ρευματική
Η ΤΚΕ είναι ιδιαίτερα χρήσιμη όταν
παρακολουθείται διαχρονικά.
Η σταδιακή μείωση μιας αυξημένης τιμής
μπορεί να υποδηλώνει καλή ανταπόκριση στη θεραπεία,
ενώ η επιμονή ή νέα αύξηση
μπορεί να δείχνει συνεχιζόμενη ή υποτροπιάζουσα φλεγμονή.
Κύριοι περιορισμοί της ΤΚΕ:
- Μη ειδική εξέταση – δεν αποκαλύπτει την αιτία της φλεγμονής
- Επηρεάζεται από ηλικία, φύλο, εγκυμοσύνη και αναιμία
- Αργή αντίδραση σε οξείες λοιμώξεις
- Μπορεί να παραμείνει αυξημένη
ακόμη και μετά την κλινική βελτίωση
Για τους παραπάνω λόγους,
η ΤΚΕ δεν πρέπει να χρησιμοποιείται απομονωμένα.
Ο συνδυασμός της με
CRP, γενική αίματος και την κλινική εικόνα
παρέχει σαφώς πιο αξιόπιστη διαγνωστική πληροφορία.
Συνολικά, η ΤΚΕ αποτελεί
εργαλείο υποστήριξης της κλινικής σκέψης
και όχι εξέταση που «βάζει διάγνωση» από μόνη της.
Η φυσιολογική ΤΚΕ δεν αποκλείει σοβαρή νόσο, ειδικά σε
πρώιμη λοίμωξη ή σε ανοσοκατεσταλμένους ασθενείς.
14
Συχνές Ερωτήσεις (FAQ)
Τι θεωρείται «παθολογική» τιμή ΤΚΕ;
Παθολογική θεωρείται όταν υπερβαίνει τα όρια αναφοράς που ισχύουν για την ηλικία και το φύλο (και τυχόν εγκυμοσύνη), αλλά η σημασία της κρίνεται πάντα μαζί με συμπτώματα και άλλες εξετάσεις.
Έχω ΤΚΕ 30–40 mm/h. Είναι ανησυχητικό;
Είναι ήπια–μέτρια αύξηση και συχνά οφείλεται σε κοινές αιτίες (π.χ. πρόσφατη λοίμωξη, αναιμία, χρόνια φλεγμονή), όμως χρειάζεται ερμηνεία με CRP, γενική αίματος και την κλινική εικόνα.
ΤΚΕ > 100 mm/h: τι σημαίνει;
Τόσο υψηλές τιμές είναι «κόκκινη σημαία» για σοβαρή κατάσταση (π.χ. κροταφική αρτηρίτιδα, βαριά λοίμωξη, αιματολογική νόσο/νεοπλασία) και απαιτούν άμεση ιατρική αξιολόγηση.
Η υψηλή ΤΚΕ σημαίνει πάντα καρκίνο;
Όχι—πολύ συχνότερα σχετίζεται με φλεγμονή ή λοίμωξη· η διερεύνηση καθορίζεται από τα συμπτώματα, τη διάρκεια, τη CRP και άλλα ευρήματα.
Ποια είναι πιο «αξιόπιστη» για οξεία φλεγμονή: ΤΚΕ ή CRP;
Η CRP συνήθως ανταποκρίνεται πιο γρήγορα (ώρες) και αποτυπώνει καλύτερα την τρέχουσα φλεγμονή, ενώ η ΤΚΕ αλλάζει πιο αργά και επηρεάζεται από περισσότερους μη φλεγμονώδεις παράγοντες.
Πόσο γρήγορα ανεβαίνει/πέφτει η ΤΚΕ;
Συνήθως ανεβαίνει πιο αργά (ημέρες) και μπορεί να παραμένει αυξημένη για εβδομάδες μετά την υποχώρηση μιας λοίμωξης ή έξαρσης, σε αντίθεση με την CRP που πέφτει γρηγορότερα.
Μπορεί η αναιμία να ανεβάσει την ΤΚΕ χωρίς λοίμωξη;
Ναι—η αναιμία (ιδίως σιδηροπενική ή χρόνιας νόσου) μπορεί να αυξήσει την ΤΚΕ, γι’ αυτό είναι σημαντικό να συνεκτιμώνται αιματοκρίτης/αιμοσφαιρίνη και δείκτες σιδήρου.
Μπορεί η εγκυμοσύνη να ανεβάσει την ΤΚΕ;
Ναι—στην εγκυμοσύνη η ΤΚΕ μπορεί να είναι φυσιολογικά αυξημένη, ειδικά στο 2ο–3ο τρίμηνο, και πρέπει να αξιολογείται μαζί με CRP, λευκά και συμπτώματα.
ΤΚΕ στα παιδιά: πότε είναι ανησυχητική;
Όταν είναι σημαντικά αυξημένη ή επιμένει και συνοδεύεται από πυρετό, πόνο, απώλεια βάρους ή παθολογικά ευρήματα στη γενική αίματος/CRP—τότε χρειάζεται παιδιατρική εκτίμηση.
Γιατί η ΤΚΕ είναι συχνά υψηλότερη στους ηλικιωμένους;
Η ΤΚΕ αυξάνει φυσιολογικά με την ηλικία λόγω μεταβολών στις πρωτεΐνες πλάσματος και άλλων παραγόντων, άρα τα «όρια» είναι διαφορετικά και η ερμηνεία πρέπει να είναι εξατομικευμένη.
Υπάρχουν φάρμακα που επηρεάζουν την ΤΚΕ;
Ναι—ορμόνες (π.χ. οιστρογόνα), αντιφλεγμονώδη, κορτικοστεροειδή και άλλες αγωγές μπορούν να μεταβάλουν την ΤΚΕ, γι’ αυτό πρέπει να λαμβάνεται πλήρες φαρμακευτικό ιστορικό.
Χαμηλή ΤΚΕ (<2–5 mm/h) έχει σημασία;
Συνήθως όχι—είναι σπάνια και κατά κανόνα δεν υποδηλώνει πρόβλημα, εκτός αν υπάρχουν ειδικές καταστάσεις (π.χ. πολύ υψηλός αιματοκρίτης) ή τεχνικοί λόγοι μέτρησης.
15
Κλείστε Ραντεβού
Ερμηνεία αποτελεσμάτων εξέτασης ΤΚΕ από ιατρό στο εργαστήριό μας.
Μπορείτε να προγραμματίσετε εξέταση ή να δείτε τον πλήρη κατάλογο διαθέσιμων εξετάσεων.
16
Βιβλιογραφία
Am Fam Physician. 1999;60(5):1443–1450.
Ann Intern Med. 1986;104(4):515–523.
N Engl J Med. 1999;340:448–454.
4. StatPearls. Erythrocyte Sedimentation Rate. StatPearls Publishing; 2024.
5. Eθνικός Οργανισμός Δημόσιας Υγείας (ΕΟΔΥ). Δείκτες φλεγμονής και εξετάσεις αίματος.
6. Μικροβιολογικό Λαμίας. Κατάλογος Εξετάσεων.
Δρ. Παντελής Αναγνωστόπουλος, Ιατρός Μικροβιολόγος – Βιοπαθολόγος
Μικροβιολογικό Εργαστήριο Λαμίας, Έσλιν 19, Λαμία 35100
📞 +30-22310-66841 • Δευτέρα–Παρασκευή 07:00–13:30