Οστεοαρθρίτιδα: Ολοκληρωμένος Οδηγός για Διαχείριση, Θεραπεία & Πρόληψη
Εισαγωγή
Η οστεοαρθρίτιδα αποτελεί μία από τις πλέον διαδεδομένες μυοσκελετικές παθήσεις, που πλήττει εκατομμύρια ανθρώπους παγκοσμίως. Ο εκφυλιστικός της χαρακτήρας και η πολυπαραγοντική αιτιολογία καθιστούν την αντιμετώπισή της σύνθετο ζήτημα. Σε αυτόν τον οδηγό θα αναλύσουμε διεξοδικά:
Τη βιολογική βάση και τον μηχανισμό εκφύλισης των αρθρώσεων
Την επιδημιολογία, τους παράγοντες κινδύνου και τη διαφορική διάγνωση
Όλες τις διαθέσιμες επιλογές διαχείρισης: μη φαρμακευτικές, φαρμακευτικές, ενέσιμες και χειρουργικές
Τη σημασία της φυσικοθεραπείας, της άσκησης και της διατροφής
Τις νεότερες έρευνες και μελλοντικές προοπτικές
Συμβουλές για πρόληψη και βελτίωση της ποιότητας ζωής
Ένα τμήμα FAQ με απαντήσεις στις συχνότερες ερωτήσεις
Με πάνω από 5.000 λέξεις, αυτός ο οδηγός απευθύνεται τόσο σε ασθενείς όσο και σε επαγγελματίες υγείας που επιδιώκουν πλήρη κατανόηση και πρακτικές λύσεις για την οστεοαρθρίτιδα.
1. Τι είναι η Οστεοαρθρίτιδα
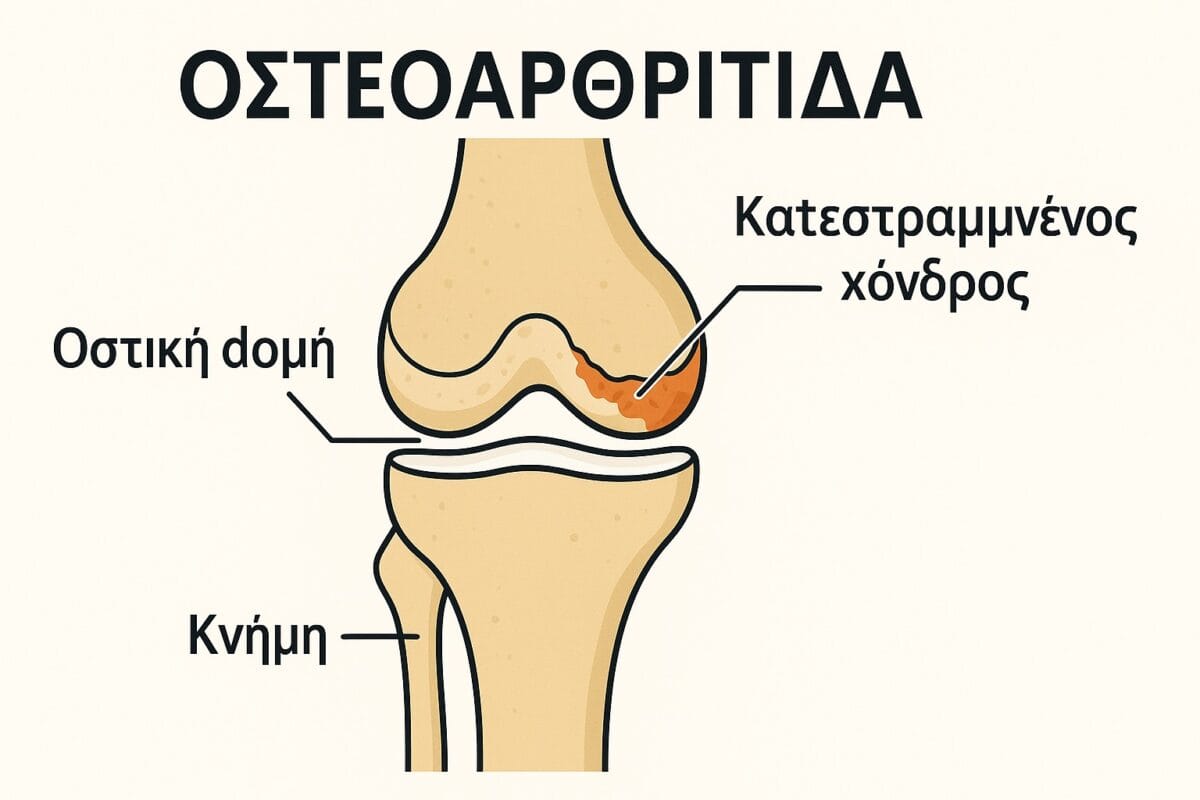
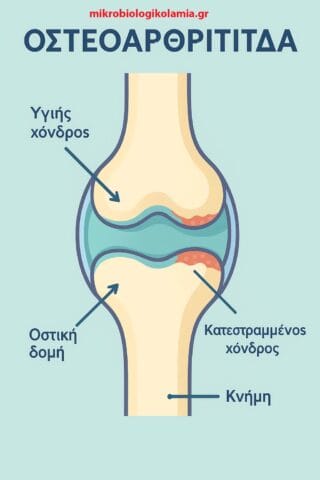
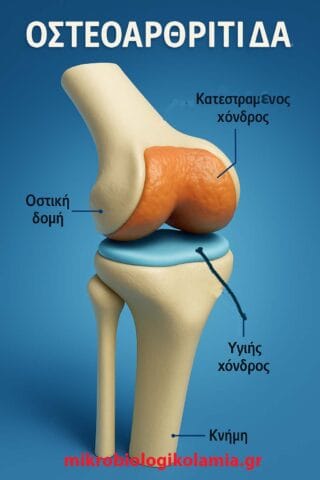
Η οστεοαρθρίτιδα (ΟΑ) είναι μια εκφυλιστική νόσος των αρθρώσεων, όπου ο χόνδρος που καλύπτει τις επιφάνειες οστών φθείρεται σταδιακά. Τα βασικά χαρακτηριστικά της είναι:
Εκφύλιση Χόνδρου
Μείωση πάχους και ελαστικότητας
Αύξηση τριβής μεταξύ των αρθρικών επιφανειών
Συλλογές Υγρού & Υποχόνδριο Οστό
Πρήξιμο λόγω φλεγμονής
Οστεόφυτα (οστικές προεκβολές) και οστεοσκλήρυνση
Φλεγμονώδης Διάσταση
Παρά τη “μη-φλεγμονώδη” ονοματολογία, μικρού βαθμού φλεγμονή συμβάλλει στην εξέλιξη
Η ΟΑ δεν περιορίζεται στο γόνατο ή το ισχίο – μπορεί να εμφανιστεί σε κάθε άρθρωση, συμπεριλαμβανομένων των δακτύλων, του αυχένα και της οσφυϊκής μοίρας.
2. Επιδημιολογία
Η επίπτωση της οστεοαρθρίτιδας ποικίλει ανάλογα με τον πληθυσμό:
Στον γενικό πληθυσμό, περίπου 10–15% πάσχει από συμπτωματική ΟΑ .
Σε ηλικίες πάνω από 60 έτη, το ποσοστό για ΟΑ γόνατος φτάνει 30–50%.
Οι γυναίκες, ειδικά μετά την εμμηνόπαυση, έχουν 1,5 φορές μεγαλύτερο κίνδυνο ανάπτυξης ΟΑ συγκριτικά με τους άνδρες.
Η παχυσαρκία αυξάνει τον κίνδυνο ΟΑ γόνατος κατά 4 φορές σε σύγκριση με υγιές βάρος.
Το κοινωνικοοικονομικό κόστος είναι εξίσου σημαντικό: οι άμεσες ιατρικές δαπάνες και το έμμεσο κόστος (χαμένη παραγωγικότητα) φτάνουν δισεκατομμύρια ευρώ ετησίως σε Ευρώπη και ΗΠΑ.
3. Παθογένεια & Μηχανισμοί
Η παθογένεια της ΟΑ είναι πολυπαραγοντική:
3.1 Εκφυλισμός του Χόνδρου
Υπερπαραγωγή MMPs (matrix metalloproteinases) καταστρέφει το κολλαγόνο τύπου II και το πρωτεογλυκάνη matrix.
ROS (Reactive Oxygen Species) και πρωτεολυτικά ένζυμα επιταχύνουν τη φθορά.
3.2 Ρόλος Υποχονδρίου Οστού
Οστική σκληρυντική αντίδραση κάτω από τον χόνδρο → πόνος και μειωμένη ελαστικότητα.
3.3 Φλεγμονώδης Δράση
Εντοπισμένη παραγωγή IL-1β, TNF-α, IL-6 από χονδροκύτταρα και συνδεσμικά κύτταρα.
Διήθηση μακροφάγων στο αρθρικό υγρό.
3.4 Μηχανικοί Παράγοντες
Τραυματισμοί άθρουσης (π.χ. ρήξη μηνίσκου) → ασταθής άρθρωση.
Στραβοκοιλιές / βλαισογονία που καταπονούν περιοχές χόνδρου.
3.5 Μεταβολικές Διαταραχές
Υπερουριχαιμία, διαβήτης: τροποποιούν το μικροπεριβάλλον της άρθρωσης.
4. Παράγοντες Κινδύνου
| Παράγοντας | Περιγραφή & Επίδραση |
|---|---|
| Ηλικία | Σημαντική αθροιστική φθορά μετά τα 50–60 |
| Φύλο | Γυναίκες > άνδρες μετά την εμμηνόπαυση |
| Παχυσαρκία | Κάθε 5 kg επιπλέον βάρους ↑ 20% κίνδυνο ΟΑ γόνατος |
| Τραυματισμοί | Μετατραυματική ΟΑ (π.χ. ρήξη μηνίσκου) |
| Μηχανική φόρτιση | Βάδιση, τρέξιμο, χειρωνακτικές εργασίες |
| Γενετική προδιάθεση | Πολυμορφισμοί σε COL2A1, MMP3 |
| Μεταβολικές νόσοι | Διαβήτης, υπερουριχαιμία |
5. Κλινική Εικόνα & Συμπτώματα
5.1 Χαρακτηριστικά Συμπτώματα
Πρόσθιος πόνος στην άρθρωση που χειροτερεύει με φόρτιση και βελτιώνεται με ανάπαυση.
Πρωινή δυσκαμψία ≤ 30 λεπτών.
Crepitus: ήχος κριγμού ή τριβής κατά την κίνηση.
Πρήξιμο: ελαφρά συλλογή αρθρικού υγρού.
Μειωμένο εύρος κίνησης.
5.2 Τοποθεσία
Γόνατο (50%), Ισχίο (25%), Χέρια (DIP, PIP), Αυχένας & Οσφύς.
5.3 Επίπτωση στην Ποιότητα Ζωής
• Δυσκολία σε καθημερινές δραστηριότητες (ακόμα και το ανέβασμα σκάλας)
• Αυξημένος κίνδυνος κατάγματος λόγω μειωμένης κινητικότητας
• Ψυχολογικό βάρος (άγχος, κατάθλιψη)
6. Διαγνωστικός Αλγόριθμος
6.1 Κλινική Εκτίμηση
Αναλυτικό Ιστορικό: Χρόνος έναρξης, παράγοντες επιδείνωσης/βελτίωσης, προηγούμενοι τραυματισμοί.
Φυσική Εξέταση: Έλεγχος ευαισθησίας, κινητικότητας, σταθερότητας συνδέσμων.
6.2 Εργαστηριακοί Δείκτες
CRP / ESR: συνήθως φυσιολογικοί ή ελαφρώς αυξημένοι.
RF, anti-CCP: αποκλεισμός ρευματοειδούς αρθρίτιδας.
6.3 Απεικονιστικές Εξετάσεις
Ακτινογραφία (AP & πλάγια): στένωση αρθρικού χώρου, υποχόνδρια σκλήρυνση, οστεόφυτα, κύστες.
Υπερηχογράφημα: αξιόπιστο για συλλογές & σύνδεσμοι.
MRI: πρώιμη απεικόνιση χόνδρινων βλαβών, μηνισκικών ρήξεων.
6.4 Κλίμακες Αξιολόγησης
Kellgren–Lawrence (0–4) για ακτινογραφικά στάδια.
WOMAC (Western Ontario and McMaster Universities Osteoarthritis Index) για πόνο, δυσκαμψία, λειτουργία.
7. Μη Φαρμακευτικές Παρεμβάσεις
7.1 Εκπαίδευση & Self-Management
Ενημέρωση για φυσική πορεία νόσου
Θεωρία της αυτοιατροποίησης (self-efficacy)
7.2 Έλεγχος Σωματικού Βάρους
Κάθε 1 kg μείωσης → ~4 kg λιγότερο φορτίο στο γόνατο
7.3 Ορθοπεδικά Βοηθήματα
Μπαστούνι/Πηδάλιο: μείωση φορτίου
Νάρθηκες & Πέλματα: διόρθωση βλαισογονίας
7.4 Εργονομία
Ρύθμιση καθισμάτων (ύψος, υποστήριξη οσφυϊκής)
Περιοδικά διαλείμματα στην εργασία
8. Φαρμακευτική Θεραπεία
8.1 Αναλγητικά & Παυσίπονα
Παρακεταμόλη: 500–1.000 mg κάθε 6–8 ώρες (max 4 g/ημέρα)
ΜΣΑΦ (Ιβουπροφαίνη, Ναπροξένη, Δικλοφενάκη): βραχεία χορήγηση, PPI παράλληλα σε γαστρικό κίνδυνο
8.2 Τοπικά ΜΣΑΦ
Диклоφенάκη gel 1–2%: άμεση τοπική δράση, χαμηλή συστηματική έκθεση
Ναπροξένη κρέμα: ενεργοποίηση TRPV1 κανάλι, ήπια καταστολή φλεγμονής
8.3 Χονδροπροστατευτικά
Γλυκοζαμίνη (1.500 mg/ημ.) + Χονδροϊτίνη (400–800 mg/ημ.)
Μεταβλητά αποτελέσματα RCTs· χρήσιμα σε ήπια στάδια
8.4 Νεότερα Σκευάσματα
SYSADOA: Symptomatic Slow-Acting Drugs for OA (π.χ. diacerein)
Bisphosphonates: μελέτες για υποχόνδρια οστεοσκλήρυνση
9. Ενέσιμες Θεραπείες
9.1 Υαλουρονικό Οξύ
Viscosupplementation: 3–5 εβδομαδιαίες ενέσεις/κύκλο
Οφέλη: μείωση τριβής, αντιφλεγμονώδη δράση
9.2 Κορτικοστεροειδή
Triamcinolone, Methylprednisolone: 20–40 mg/ένεση
Διάρκεια δράσης: 4–6 εβδομάδες, max 3–4 ενέσεις/έτος
9.3 PRP (Platelet-Rich Plasma)
Αυτοάνοση προσέγγιση: ενεργοποίηση αυξητικών παραγόντων
Διάρκεια αναλγησίας: 6–12 μήνες σε ορισμένες μελέτες
10. Χειρουργικές Επιλογές
| Μέθοδος | Ενδείξεις | Αποτελέσματα |
|---|---|---|
| Αρθροσκόπηση | Διάσπαση οστεοφύτων, απομάκρυνση ελεύθερων σωμάτων | Βραχυπρόθεσμη ανακούφιση |
| Οστεοτομίες | Βλαισογονία/βάρος σε διαμερίσματα | Αποσυμπίεση μεσοδιαμερίσματος |
| Μερική Αρθροπλαστική | Μικρότερη εκφύλιση σε ένα διαμέρισμα | Καλό λειτουργικό αποτέλεσμα |
| Ολική Αρθροπλαστική | Εκτεταμένη φθορά | 10–20 έτη διάρκεια προθέσεων |
11. Φυσικοθεραπεία & Άσκηση
11.1 Στόχοι
Ενδυνάμωση μυών (τετρακέφαλοι, γλουτιαίοι)
Διόρθωση στάσης
Βελτίωση εύρους κίνησης
11.2 Προγράμματα
Αερόβια: περπάτημα, κολύμβηση, ελλειπτικό
Αντίστασης: ελαστικοί ιμάντες, βάρη σώματος
Ισομετρικά: σταθερή σύσπαση μυών χωρίς κίνηση άρθρωσης
11.3 Συχνότητα
3–5 φορές/εβδομάδα, 30–45 λεπτά
12. Διατροφή & Συμπληρώματα
12.1 Αντιφλεγμονώδη Διατροφή
Ω3 (λιπαρά ψάρια, λιναρόσπορος)
Phytonutrients (φρούτα, λαχανικά)
Ελαιόλαδο: συστηματική μείωση φλεγμονής
12.2 Επιβαρυντικά Τρόφιμα
Επεξεργασμένα σακχαρώδη προϊόντα
Κορεσμένα λιπαρά, trans λιπαρά
12.3 Συμπληρώματα
GlucoSAMine/Chondroitin: μεταβλητές αποδόσεις
Τουρκουμίνη (Curcumin): 500–1.000 mg/ημ.
Βιταμίνη D & Calcium: οστική υγεία
13. Ψυχοκοινωνική Προσέγγιση
Cognitive Behavioral Therapy: διαχείριση πόνου
Oμάδες Υποστήριξης: ανταλλαγή εμπειριών
Τεχνικές Χαλάρωσης: διαλογισμός, αναπνοές
14. Πρόληψη
Διατήρηση ιδανικού βάρους (BMI <25)
Τακτική άσκηση (30’/ημέρα)
Εργονομική στάση
Άμεση αντιμετώπιση τραυματισμών
15. Μελλοντικές Προοπτικές & Έρευνα
Stem Cells & Tissue Engineering: αναγέννηση χόνδρου
Gene Therapy: στόχευση MMPs
Wearables: παρακολούθηση φορτίου άρθρωσης σε πραγματικό χρόνο
16. Συμπέρασμα
Η οστεοαρθρίτιδα είναι νόσος με πολλαπλά πρόσωπα που απαιτεί πολυδιάστατη αντιμετώπιση. Από τη διατροφή και την άσκηση έως τις πιο πρόσφατες βιοϊατρικές τεχνολογίες, ο συνδυασμός θεραπειών βελτιώνει σημαντικά την ποιότητα ζωής των ασθενών.
17. Συχνές Ερωτήσεις (FAQ)
Κλινική Εικόνα
Συμπτώματα
Πόνος: Προοδευτικός, χειροτερεύει με φόρτιση, βελτιώνεται με ανάπαυση.
Δυσκαμψία: Κυρίως πρωινή (<30 λεπτά) ή μετά από παρατεταμένη ακινησία.
Ήχος τριβής (crepitus): Αίσθηση ήχου κατά την κίνηση της άρθρωσης.
Πρήξιμο & Ευαισθησία: Χαμηλού βαθμού αρθρίτιδα.
Περιορισμός εύρους κίνησης: Επίμονες λειτουργικές δυσκολίες.
Εντοπισμός
Γόνατο (πιο συχνή), ισχίο, χειρολαβές αρθρώσεις χεριών (DIP, PIP), οσφύς (σπονδυλική στήλη, οσφυοϊερά), ωμοπλάτη (σπάνια).
Διαγνωστικός Αλγόριθμος
Κλινική Εκτίμηση
Ιστορικό πόνου, παράγοντες κινδύνου, λειτουργική επίπτωση.
Εξέταση εύρους κίνησης, έλεγχος ευαισθησίας, αξιολόγηση σταθερότητας.
Εργαστηριακοί Έλεγχοι
Ορολογικοί δείκτες φλεγμονής (CRP, ESR) συνήθως φυσιολογικοί ή ελαφρώς αυξημένοι.
Rule-out ρευματοειδούς αρθρίτιδας (RF, anti-CCP) σε αμφιβολίες.
Απεικονιστικές Εξετάσεις
Ακτινογραφίες: Στενώσεις αρθρικού χώρου, οστεόφυτα, υποχόνδρια σκλήρυνση, κύστες.
Υπερηχογράφημα: Εκτίμηση αρθρικού υγρού, σύνδεσμοι, συλλογές.
MRI: Αξίζει σε πρώιμα στάδια ή αμφιβολία διάγνωσης.
Βαθμολόγηση Σοβαρότητας
Kellgren–Lawrence scale (0–4) βάσει ακτινογραφιών.
WOMAC score για κλινική αξιολόγηση πόνου-λειτουργικότητας.
Μη Φαρμακευτικές Παρεμβάσεις
Εκπαίδευση Ασθενούς
Κατανόηση νόσου, παράγοντες κινδύνου, σημασία συμμόρφωσης.
Ορθοπεδικά Βοηθήματα
Μειωμένη φόρτιση: μπαστούνι, νάρθηκες, υποπτέρνια πέλματα.
Παθητική κίνηση: CPM μηχανήματα μετά από χειρουργείο.
Έλεγχος Σωματικού Βάρους
Κάθε 5% μείωσης βάρους οδηγεί σε ~20% μείωση φορτίου στο γόνατο.
Εργονομία
Ρύθμιση ύψους καθισμάτων, εργονομικά ποντίκια, λαβές εργαλείων.
Φαρμακευτική Θεραπεία
Αναλγητικά
Παρακεταμόλη: 1η γραμμή σε ήπια συμπτώματα, 1 g κάθε 6–8 ώρες, max 4 g/ημέρα.
ΜΣΑΦ (π.χ. ιβουπροφαίνη 400 mg κάθε 6–8 ώρες): συντομότερη διάρκεια, παράλληλη PPI αν απαιτείται.
Τοπικά Παρασκευάσματα
Κρέμες/gel Δικλοφενάκης 1%: άμεση τοπική δράση, λιγότερες συστηματικές παρενέργειες.
Παπυρώσεις με κρύο/θερμό: ευκολότερη κινητικότητα.
Χονδροπροστατευτικές Ουσίες
Γλυκοζαμίνη (+ θειϊκή χονδροϊτίνη): αντιφλεγμονώδη και αναδομητικά χαρακτηριστικά, αντιφατικά δεδομένα από RCTs.
Ενέσιμες Θεραπείες
Υαλουρονικό Οξύ (Viscosupplementation)
Μείωση τριβής, αντιφλεγμονώδη δράση, 3–5 ενέσεις/κύκλο.
Corticosteroid Injections
Ισχυρή τοπική ανακούφιση για 4–6 εβδομάδες, max 3–4/έτος.
PRP (Platelet-Rich Plasma)
Αυτοάνοση προσέγγιση, δυνητική διέγερση αναγεννητικών διεργασιών.
Χειρουργικές Επιλογές
Αρθροσκόπηση
Ενδείξεις: Διαγνωστική, απομάκρυνση ελεύθερων σωμάτων, τροποποίηση μηνίσκου.
Οστεοτομίες
Διαμερισματικές (valgus/varus): Αποσυμπίεση φθαρμένου διαμερίσματος.
Ολική Αρθροπλαστική
Γόνατος ή Ισχίου: Υψηλά ποσοστά ικανοποίησης (>90%), διάρκεια ζωής προθέσεων ~15–20 έτη.
Φυσικοθεραπεία & Άσκηση
Στόχος
Ενδυνάμωση τετρακεφάλου, απαγωγών ισχίου, μυϊκή σταθεροποίηση.
Προγράμματα
Αερόβια Άσκηση: Χρήση ελλειπτικού, περπάτημα σε επίπεδη επιφάνεια.
Ασκήσεις Ισομετρικές/Ισοτονικές: Ελαστικοί ιμάντες, mini-squats.
Υδρογυμναστική: Μείωση φορτίου, αντίσταση νερού.
Συχνότητα
3–5 φορές/εβδομάδα, 30–45’ ανά συνεδρία.
Διατροφή & Συμπληρώματα
Ρόλος Διατροφής
Αντιφλεγμονώδη τρόφιμα: Λιπαρά ψάρια (Ω3), ελαιόλαδο, αντιοξειδωτικά (φέτες φρούτων).
Περιορισμός επεξεργασμένων σακχάρων, κορεσμένων λιπαρών.
Συμπληρώματα
GlucoSAMine/Chondroitin: 1.500 mg/800 mg ημερησίως.
Vitamin D & Calcium: Καλή οστική υγεία.
Turmeric/Curcumin: 500 mg 2 φορές ημερησίως, βελτίωση συμπτωμάτων σε RCTs.
Εναλλακτικές & Συμπληρωματικές Θεραπείες
Βελονισμός: Ανακούφιση πόνου μέσω neuromodulation.
Κρυοθεραπεία/Θερμοθεραπεία: Τοπική εφαρμογή για μείωση φλεγμονής ή χαλάρωση μυών.
Μασάζ & Κινητοποίηση Άρθρωσης: Βελτιώνει κυκλοφορία και εύρος κίνησης.
Mind-Body Practices: Γιόγκα, Tai Chi – θετική επίδραση σε πόνο και ισορροπία.
Ψυχοκοινωνική Προσέγγιση
Self-Management: Εκπαίδευση στον ασθενή, θέσπιση ρεαλιστικών στόχων.
Ομάδες Υποστήριξης: Κοινότητες ασθενών, ψυχολογική ενίσχυση.
Καλός Ύπνος: Βελτιστοποίηση αποκατάστασης και αντοχής στον πόνο.
Πρόληψη
Έλεγχος Βάρους: Στοχεύστε σε BMI <25.
Ασκήσεις Ενδυνάμωσης: Προληπτικά για αθλητές & ηλικιωμένους.
Εργονομία: Σωστή στάση σώματος, τακτικά διαλείμματα στην εργασία.
Έγκαιρη Αντιμετώπιση Τραυματισμών: Αποφυγή μετατραυματικής OA.
Μελλοντικές Προοπτικές & Έρευνα
Βιοϋλικά & Stem Cells: Μελέτες σε μεσοσπονδύλιους χόνδρους.
Gene Therapy: Ρύθμιση έκφρασης MMPs.
Ψηφιακή Παρακολούθηση: Wearables για μέτρηση φορτίου & αποκατάστασης δικτύου.
Συμπέρασμα
Η οστεοαρθρίτιδα απαιτεί ολιστική προσέγγιση: από τη διατροφή και άσκηση έως εξατομικευμένες φαρμακευτικές και χειρουργικές επιλογές. Η συνεργασία πολυεπιστημονικής ομάδας (ορθοπεδικός, ρευματολόγος, φυσικοθεραπευτής, διαιτολόγος) εξασφαλίζει βέλτιστα αποτελέσματα και βελτίωση ποιότητας ζωής.
Συχνές Ερωτήσεις (FAQ)
1. Τι είναι η οστεοαρθρίτιδα και πώς διαφέρει από άλλου τύπου αρθρίτιδες;
Η οστεοαρθρίτιδα είναι εκφυλιστική νόσος χόνδρου και υποχόνδριου οστού με δευτεροπαθή φλεγμονή. Διαφέρει από τη ρευματοειδή αρθρίτιδα, η οποία είναι αυτοάνοση με συστηματική φλεγμονή των συνδέσμων.
2. Μπορώ να συνεχίσω την άσκηση με οστεοαρθρίτιδα;
Ναι, η συστηματική, καθοδηγούμενη άσκηση (περπάτημα, κολύμβηση, ασκήσεις ενδυνάμωσης) βελτιώνει την κινητικότητα, μειώνει τον πόνο και συμβάλλει στον έλεγχο βάρους.
3. Πόσο σημαντικό ρόλο παίζει το σωματικό βάρος στην εξέλιξη της οστεοαρθρίτιδας;
Κάθε 1 κιλό μείωσης βάρους μειώνει την καταπόνηση του γόνατος κατά ~4 κιλά. Ο έλεγχος βάρους συστήνεται ως βασική παρέμβαση.
4. Πότε ενδείκνυνται οι ενέσεις υαλουρονικού οξέος ή κορτικοστεροειδών;
Οι ενέσεις υαλουρονικού οξέος προτείνουν σε μέτρια έως σοβαρή οστεοαρθρίτιδα μετά αποτυχία συντηρητικής αγωγής. Οι κορτικοστεροειδείς ενέσεις προσφέρουν βραχύχρονη ανακούφιση (4–6 εβδομάδες) και περιορίζονται σε 3–4/έτος.
5. Υπάρχουν συμπληρώματα που βοηθούν στην οστεοαρθρίτιδα;
Γλυκοζαμίνη (1.500 mg/ημέρα) και χονδροϊτίνη (800 mg/ημέρα) μπορεί να μειώσουν ήπια τα συμπτώματα σε ορισμένους ασθενείς, αν και τα αποτελέσματα είναι μεταβλητά.
6. Ποιοι είναι οι κλασικοί παράγοντες κινδύνου για οστεοαρθρίτιδα;
Ηλικία, παχυσαρκία, τραυματισμοί, επαναλαμβανόμενη μηχανική φόρτιση, γενετικές παραλλαγές και μεταβολικές νόσοι αυξάνουν τον κίνδυνο.
7. Πότε χρειάζεται χειρουργική αντιμετώπιση;
Σε επίμονο πόνο ή λειτουργικό περιορισμό παρά συντηρητική αγωγή, ενδείκνυται μερική ή ολική αρθροπλαστική, οστεοτομία ή αρθροσκόπηση ανάλογα με το στάδιο.
8. Πώς βοηθά η φυσικοθεραπεία στην οστεοαρθρίτιδα;
Προγράμματα ενδυνάμωσης, αερόβια άσκηση, διατάσεις και υδρογυμναστική βελτιώνουν μυϊκή σταθερότητα, εύρος κίνησης και ελαττώνουν τον πόνο.
9. Τι πρέπει να προσέχω στη διατροφή μου;
Αντιφλεγμονώδη τρόφιμα (Ω3, φρούτα, λαχανικά, ελαιόλαδο) και περιορισμός επεξεργασμένων σακχαρών και κορεσμένων λιπαρών υποστηρίζουν τη μείωση φλεγμονής.
10. Υπάρχουν νέες θεραπείες υπό έρευνα;
Μεταφραστικές έρευνες σε βλαστοκύτταρα, γονιδιακή θεραπεία, dual COX/5-LOX αναστολείς και εμφυτεύσιμα συστήματα παράδοσης φαρμάκων δείχνουν υποσχόμενα αποτελέσματα.
11. Πώς μπορώ να διαχειριστώ τον πόνο στο σπίτι;
Χρήση κρύων/θερμών επιθεμάτων, ήπια κινησιοθεραπεία, χρήση ορθοπεδικών βοηθημάτων και self-care τεχνικές όπως βαθιές αναπνοές.
12. Ποιοι δείκτες αξιολογούν την εξέλιξη της νόσου;
Kellgren–Lawrence scale (ακτινογραφικά στάδια) και WOMAC score (κλινική εκτίμηση πόνου, δυσκαμψίας, λειτουργίας) είναι τα πιο διαδεδομένα.
Βιβλιογραφία & Πηγές
Ομάδες Εργασίας – Οστεοαρθρίτιδα & Εξωαρθρικός Ρευματισμός (ΕΡΕ-ΕΠΕΡΕ)
Το Study Group της Ελληνικής Ρευματολογικής Εταιρείας που καλύπτει επιστημονικά πρωτόκολλα και εξελίξεις στην οστεοαρθρίτιδα.
► https://ere.gr/1155 ere.grΚατευθυντήριες Οδηγίες ΕΡΕ-ΕΠΕΡΕ
Συνεχιζόμενη εκπαίδευση και θεραπευτικά πρωτόκολλα για ρευματικές παθήσεις, συμπεριλαμβανομένης της οστεοαρθρίτιδας.
► https://ere.gr/1342 ere.grΕθνικό Συνταγολόγιο – Galinos.gr, Κεφάλαιο 10.02 «Μη στεροειδή αντιφλεγμονώδη»
Οδηγίες συνταγογράφησης, αναφορές σε μηχανισμό δράσης, ενδείξεις και γενικές πληροφορίες για τα ΜΣΑΦ.
► https://www.galinos.gr/web/drugs/main/nomcodes/10.02 galinos.grΕθνικό Συνταγολόγιο – Galinos.gr, Κεφάλαιο 10.02.07 «Διάφορα άλλα ΜΣΑΦ»
Κατάλογος σκευασμάτων όπως γλυκοζαμίνη, διασυρεΐνη, ναβουμετόνη, νιμεσουλίδη κ.ά.
► https://www.galinos.gr/web/drugs/main/nomcodes/10.02.07 galinos.grΕθνικό Συνταγολόγιο – Galinos.gr, Κεφάλαιο 10.02.06 «Κοξίμπες»
Εκλεκτικοί αναστολείς COX-2 (σελεκοξίμπη, ετορικοξίμπη) – οδηγίες χορήγησης και προφυλάξεις.
► https://www.galinos.gr/web/drugs/main/nomcodes/10.02.06 galinos.grTherapia.gr – «Καταπολεμήστε τις φλεγμονές»
Εισαγωγικό άρθρο για την οστεοαρθρίτιδα, με έμφαση σε self-care στρατηγικές και φυσικοθεραπεία.
► https://www.therapia.gr/katapolemiste-tis-flegmones/ therapia.grTherapia.gr – Arcoxia® (ετορικοξίμπη): Δοσολογία & Ενδείξεις
Οδηγίες χρήσης ετορικοξίμπης για συμπτωματική ανακούφιση στην οστεοαρθρίτιδα.
► https://www.therapia.gr/arcoxia/ therapia.grTherapia.gr – Algofren® (ιβουπροφαίνη): Οδηγίες Χορήγησης
Στοιχεία δοσολογίας, φαρμακοδυναμικής και παρενεργειών της ιβουπροφαίνης.
► https://www.therapia.gr/algofren/ therapia.grTherapia.gr – Xefo Rapid® (λορνοξικάμη): Οξεία Ανακούφιση Άλγους
Οδηγίες για χρήση λορνοξικάμης σε οξύ πόνο, συμπεριλαμβανομένης της οστεοαρθρίτιδας.
► https://www.therapia.gr/xefo-rapid/ therapia.gr
ΠΑΤΗΣΤΕ ΕΔΩ ΓΙΑ ΤΟΝ ΠΛΗΡΗ ΚΑΤΑΛΟΓΟ ΕΞΕΤΑΣΕΩΝ ΜΑΣ ΚΑΙ ΖΗΤΗΣΤΕ ΜΑΣ ΑΥΤΟ ΠΟΥ ΣΑΣ ΕΝΔΙΑΦΕΡΕΙ !!
https://mikrobiologikolamia.gr/katalogos-eksetaseon/