Μεταβολικό Σύνδρομο: Ιατρικός Οδηγός με Έμφαση σε Ινσουλινοαντίσταση και Λιπώδες Ήπαρ
Το μεταβολικό σύνδρομο δεν είναι μία μεμονωμένη νόσος, αλλά ένα σύνολο μεταβολικών διαταραχών που εμφανίζονται μαζί: κοιλιακή παχυσαρκία, αυξημένη γλυκόζη, υπέρταση, υψηλά τριγλυκερίδια και χαμηλή HDL.
Στον πυρήνα του βρίσκεται συνήθως η ινσουλινοαντίσταση, ενώ πολύ συχνά συνυπάρχει λιπώδες ήπαρ. Η γ-GT, αν και δεν αποτελεί επίσημο διαγνωστικό κριτήριο, μπορεί να λειτουργεί ως πρώιμος δείκτης ηπατικής και καρδιομεταβολικής επιβάρυνσης.
Η έγκαιρη αναγνώριση του συνδρόμου είναι σημαντική, γιατί μειώνει τον κίνδυνο για σακχαρώδη διαβήτη τύπου 2, καρδιαγγειακή νόσο, στεατοηπατίτιδα και νεφρική βλάβη.
1
Τι είναι το μεταβολικό σύνδρομο;
Το μεταβολικό σύνδρομο είναι η ταυτόχρονη παρουσία μεταβολικών παραγόντων που αυξάνουν σημαντικά τον κίνδυνο για διαβήτη τύπου 2, καρδιαγγειακά νοσήματα, λιπώδες ήπαρ και μακροχρόνιες αγγειακές επιπλοκές. Δεν πρόκειται για μία απλή “ετικέτα”, αλλά για μια κλινικά χρήσιμη διάγνωση που δείχνει ότι ο οργανισμός έχει μπει σε πορεία αυξημένου καρδιομεταβολικού κινδύνου.
Στην πράξη, ο γιατρός σκέφτεται μεταβολικό σύνδρομο όταν συνυπάρχουν κοιλιακή παχυσαρκία, αυξημένη πίεση, αυξημένα τριγλυκερίδια, χαμηλή HDL χοληστερόλη και διαταραγμένη γλυκόζη νηστείας. Το σημαντικό είναι ότι οι διαταραχές αυτές δεν εμφανίζονται τυχαία μαζί. Συνδέονται παθοφυσιολογικά κυρίως με την ινσουλινοαντίσταση, δηλαδή με τη μειωμένη βιολογική ανταπόκριση των ιστών στη δράση της ινσουλίνης.
Το μεταβολικό σύνδρομο έχει ιδιαίτερη αξία στην καθημερινή κλινική πράξη, επειδή συχνά προηγείται της πλήρους εγκατάστασης σακχαρώδη διαβήτη τύπου 2. Παράλληλα, πολλά άτομα έχουν ήδη ηπατική στεάτωση, ήπια φλεγμονή, αθηρογόνο δυσλιπιδαιμία ή αυξημένη γ-GT χωρίς εμφανή συμπτώματα.
Με απλά λόγια, το μεταβολικό σύνδρομο είναι ένα πρώιμο αλλά σοβαρό προειδοποιητικό σήμα. Όσο νωρίτερα αναγνωριστεί, τόσο μεγαλύτερη είναι η πιθανότητα να αναστραφεί με απώλεια βάρους, σωστή διατροφή, άσκηση και όπου χρειάζεται στοχευμένη φαρμακευτική αγωγή.
2
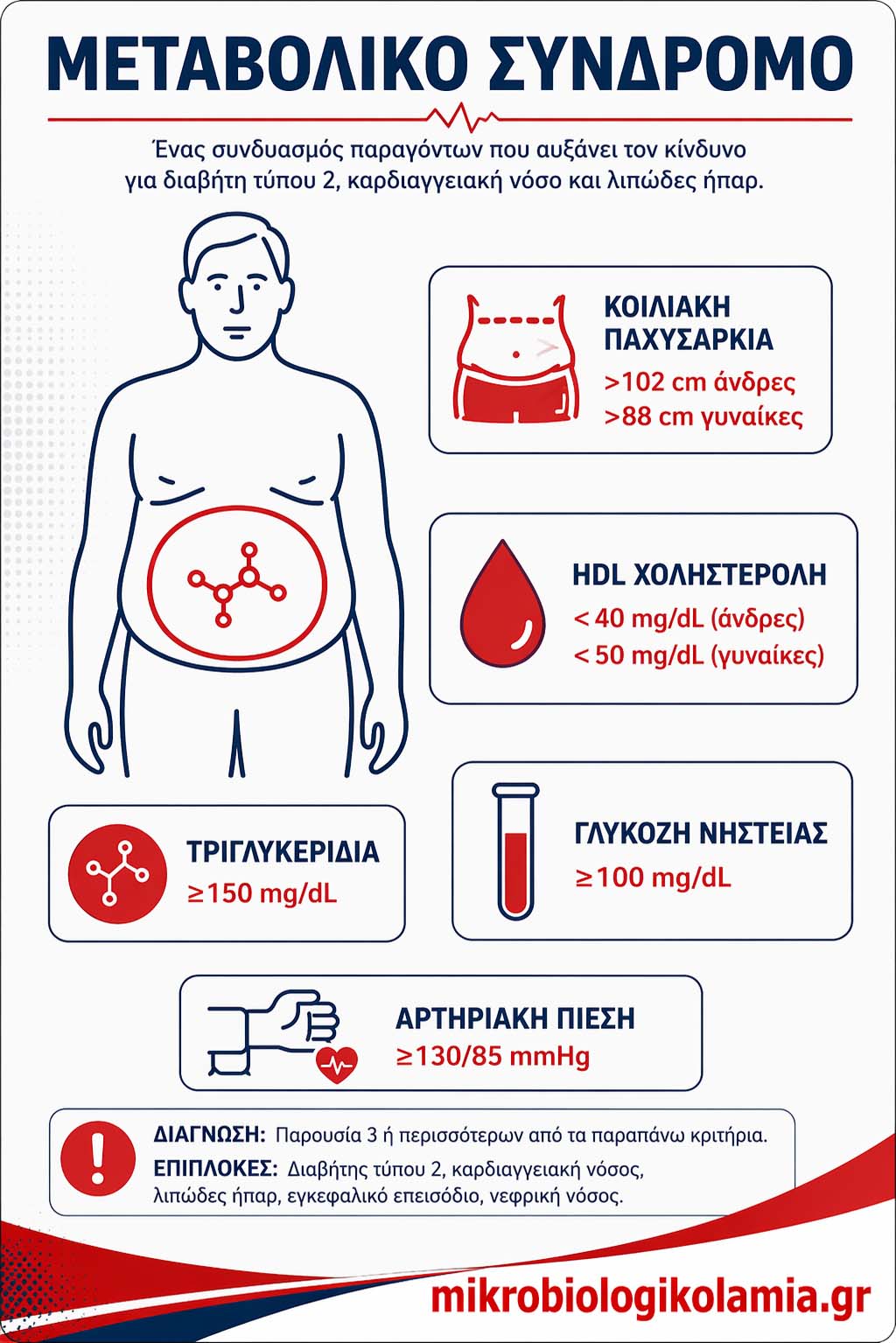
Διαγνωστικά κριτήρια και πότε τίθεται η διάγνωση
Η διάγνωση του μεταβολικού συνδρόμου τίθεται όταν συνυπάρχουν συγκεκριμένα κριτήρια, με πιο συχνά χρησιμοποιούμενα εκείνα του NCEP ATP III και της IDF. Στην καθημερινή πράξη, το βασικό μήνυμα είναι ότι η παρουσία τουλάχιστον 3 από τα 5 κλασικά κριτήρια αρκεί για να θεωρηθεί ότι ένα άτομο έχει μεταβολικό σύνδρομο.
Τα κριτήρια δεν υπάρχουν για θεωρητικούς λόγους. Βοηθούν τον κλινικό ιατρό να αναγνωρίσει άτομα που έχουν ήδη συνδυαστική μεταβολική επιβάρυνση, ακόμη κι αν καθεμία μεμονωμένη παράμετρος φαίνεται “οριακή”. Έτσι εξηγείται γιατί ένα άτομο με λίγο αυξημένη γλυκόζη, λίγο αυξημένα τριγλυκερίδια και αυξημένη περίμετρο μέσης δεν είναι “σχεδόν καλά”, αλλά μπορεί να έχει ήδη ουσιαστικά αυξημένο κίνδυνο.
| Κριτήριο | NCEP ATP III | IDF | Κλινικό νόημα |
|---|---|---|---|
| Περίμετρος μέσης | >102 cm άνδρες, >88 cm γυναίκες | ≥94 cm άνδρες, ≥80 cm γυναίκες Ευρωπαϊκού πληθυσμού | Δείκτης σπλαχνικού λίπους |
| Τριγλυκερίδια | ≥150 mg/dL ή σε αγωγή | ≥150 mg/dL ή σε αγωγή | Αθηρογόνος δυσλιπιδαιμία |
| HDL | <40 mg/dL άνδρες, <50 mg/dL γυναίκες | Ίδια όρια | Μειωμένη αντι-αθηρογόνος προστασία |
| Αρτηριακή πίεση | ≥130/85 mmHg ή σε αγωγή | ≥130/85 mmHg ή σε αγωγή | Αγγειακή επιβάρυνση |
| Γλυκόζη νηστείας | ≥100 mg/dL ή σε αγωγή | ≥100 mg/dL ή γνωστός διαβήτης | Πρώιμη διαταραχή γλυκαιμίας |
Η IDF δίνει μεγαλύτερη βαρύτητα στην κεντρική παχυσαρκία, ενώ τα κριτήρια του WHO ιστορικά εστιάζουν περισσότερο στην τεκμηρίωση ινσουλινοαντίστασης. Ωστόσο, στην καθημερινή κλινική χρήση, τα NCEP/IDF είναι πιο πρακτικά.
Η γ-GT, το HOMA-IR ή το υπερηχογράφημα ήπατος δεν αποτελούν επίσημα διαγνωστικά κριτήρια, αλλά συχνά συμπληρώνουν ουσιαστικά την εκτίμηση του συνολικού κινδύνου και της ηπατικής συμμετοχής.
3
Παθοφυσιολογία και ινσουλινοαντίσταση
Η ινσουλινοαντίσταση είναι ο βασικός παθοφυσιολογικός μηχανισμός του μεταβολικού συνδρόμου. Σημαίνει ότι ο μυϊκός ιστός, το ήπαρ και ο λιπώδης ιστός δεν ανταποκρίνονται φυσιολογικά στην ινσουλίνη. Ο οργανισμός προσπαθεί να αντιρροπήσει αυτή τη μειωμένη ευαισθησία αυξάνοντας την έκκριση ινσουλίνης, οπότε εμφανίζεται υπερινσουλιναιμία.
Αρχικά, η αυξημένη ινσουλίνη καταφέρνει να κρατήσει τη γλυκόζη σε σχετικά ανεκτά επίπεδα. Με τον χρόνο όμως, η αντιρρόπηση δεν επαρκεί. Έτσι, αρχίζει να ανεβαίνει η γλυκόζη νηστείας, αυξάνεται η μεταγευματική υπεργλυκαιμία και τελικά μπορεί να εμφανιστεί διαβήτης τύπου 2.
Η ίδια δυσλειτουργία επηρεάζει και τον μεταβολισμό των λιπιδίων. Το ήπαρ αυξάνει την παραγωγή VLDL, τα τριγλυκερίδια ανεβαίνουν, η HDL πέφτει, ενώ συχνά αυξάνονται και τα μικρά πυκνά σωματίδια LDL, τα οποία είναι περισσότερο αθηρογόνα. Παράλληλα, η ινσουλινοαντίσταση συνδέεται με αυξημένη δραστηριότητα του συμπαθητικού, κατακράτηση νατρίου, ενδοθηλιακή δυσλειτουργία και τελικά αρτηριακή υπέρταση.
Η φλεγμονή χαμηλού βαθμού, οι κυτταροκίνες του λιπώδους ιστού, το οξειδωτικό stress και η μιτοχονδριακή δυσλειτουργία συντηρούν έναν φαύλο κύκλο. Γι’ αυτό το μεταβολικό σύνδρομο δεν είναι απλώς “λίγο αυξημένη ζάχαρη και λίγη κοιλιά”, αλλά ένα σύνθετο βιολογικό δίκτυο μεταβολικής απορρύθμισης.
4
Ο ρόλος του σπλαχνικού λίπους
Η κοιλιακή παχυσαρκία, και ειδικότερα το σπλαχνικό λίπος, έχει κεντρική θέση στο μεταβολικό σύνδρομο. Δεν είναι απλώς “αποθήκη θερμίδων”. Πρόκειται για έναν μεταβολικά ενεργό ιστό που εκκρίνει ουσίες οι οποίες ενισχύουν τη φλεγμονή, επιδεινώνουν την αντίσταση στην ινσουλίνη και επηρεάζουν αρνητικά τον αγγειακό τόνο.
Σε αντίθεση με το υποδόριο λίπος, το σπλαχνικό λίπος απελευθερώνει σε μεγαλύτερο βαθμό ελεύθερα λιπαρά οξέα προς την πυλαία κυκλοφορία. Το ήπαρ κατακλύζεται από αυτά τα υποστρώματα και αυξάνει τόσο τη λιπογένεση όσο και την παραγωγή γλυκόζης. Έτσι εξηγείται γιατί η μεγάλη περίμετρος μέσης σχετίζεται στενά με λιπώδες ήπαρ, υπερτριγλυκεριδαιμία και διαταραγμένη γλυκαιμία.
Το σπλαχνικό λίπος σχετίζεται επίσης με χαμηλότερη αδιπονεκτίνη, ορμόνη που φυσιολογικά βελτιώνει την ινσουλινοευαισθησία και έχει αντιφλεγμονώδη δράση. Παράλληλα, αυξάνεται η παραγωγή TNF-α και IL-6, γεγονός που συμβάλλει σε χρόνια φλεγμονώδη ενεργοποίηση.
Γι’ αυτό στην κλινική πράξη η περίμετρος μέσης είναι τόσο χρήσιμη. Συχνά είναι πιο αποκαλυπτική από το απλό βάρος ή και από το BMI, επειδή εκτιμά έμμεσα το “επικίνδυνο” λίπος που σχετίζεται με μεταβολική επιβάρυνση.
5
Λιπώδες ήπαρ και μεταβολικό σύνδρομο
Το λιπώδες ήπαρ είναι μία από τις συχνότερες εκδηλώσεις του μεταβολικού συνδρόμου. Πρακτικά αποτελεί την ηπατική έκφραση της ινσουλινοαντίστασης και της σπλαχνικής παχυσαρκίας. Όταν το ήπαρ αρχίζει να συσσωρεύει λίπος, αυτό δεν σημαίνει μόνο “εύρημα στον υπέρηχο”, αλλά συχνά δείχνει ότι υπάρχει ήδη βαθύτερη μεταβολική απορρύθμιση.
Η παθογένεια είναι πολυπαραγοντική. Η αυξημένη λιπόλυση από το σπλαχνικό λίπος οδηγεί σε αυξημένη ροή ελεύθερων λιπαρών οξέων προς το ήπαρ. Ταυτόχρονα, η ηπατική ινσουλινοαντίσταση ενισχύει τη de novo λιπογένεση. Το αποτέλεσμα είναι συσσώρευση τριγλυκεριδίων στα ηπατοκύτταρα, οξειδωτικό stress και σε ορισμένους ασθενείς εξέλιξη από απλή στεάτωση σε στεατοηπατίτιδα και αργότερα σε ίνωση.
Σχεδόν πάντα, ο ασθενής με λιπώδες ήπαρ έχει και άλλους καρδιομεταβολικούς παράγοντες: υψηλή γλυκόζη, αυξημένα τριγλυκερίδια, χαμηλή HDL, αυξημένη μέση ή αρτηριακή πίεση. Γι’ αυτό ο υπέρηχος ήπατος δεν πρέπει να ερμηνεύεται αποκομμένα, αλλά στο πλαίσιο ενός συνολικού μεταβολικού ελέγχου.
Κλινικά, το λιπώδες ήπαρ συχνά είναι ασυμπτωματικό. Αυτό δεν το κάνει αθώο. Αντίθετα, λειτουργεί σαν παράθυρο που δείχνει τον συνολικό μεταβολικό κίνδυνο. Η απώλεια βάρους 5–10%, η μείωση του σπλαχνικού λίπους και η βελτίωση της ινσουλινοευαισθησίας μπορούν να μειώσουν σημαντικά τη στεάτωση και να βελτιώσουν τις ηπατικές δοκιμασίες.
6
Ο ρόλος της γ-GT
Η γ-GT είναι ένζυμο που σχετίζεται με τον μεταβολισμό της γλουταθειόνης και την κυτταρική άμυνα απέναντι στο οξειδωτικό stress. Στο μεταβολικό σύνδρομο αποκτά ιδιαίτερο ενδιαφέρον, γιατί μπορεί να αυξάνεται νωρίτερα από άλλες ηπατικές δοκιμασίες, ακόμη κι όταν ALT και AST είναι εντός ορίων.
Η αυξημένη γ-GT δεν είναι ειδική μόνο για το λιπώδες ήπαρ. Όμως σε άτομα με κοιλιακή παχυσαρκία, αυξημένα τριγλυκερίδια, προδιαβήτη ή υπέρταση, η αύξησή της λειτουργεί συχνά ως καμπανάκι μεταβολικής και ηπατικής επιβάρυνσης. Σε αρκετές μελέτες έχει συνδεθεί με αυξημένο κίνδυνο εμφάνισης διαβήτη τύπου 2, NAFLD και καρδιαγγειακής νόσου.
Σημαντικό είναι ότι η γ-GT δεν επαρκεί από μόνη της για διάγνωση. Δεν είναι κριτήριο για να πούμε ότι κάποιος έχει μεταβολικό σύνδρομο ή λιπώδες ήπαρ. Αποτελεί όμως ένα πολύ χρήσιμο στοιχείο όταν ερμηνεύεται μαζί με ALT/AST, λιπιδαιμικό προφίλ, γλυκόζη, HbA1c, περίμετρο μέσης και υπερηχογράφημα ήπατος.
Όταν η γ-GT είναι αυξημένη, χρειάζεται πάντα σωστή ιατρική ερμηνεία. Μπορεί να επηρεάζεται από αλκοόλ, φάρμακα, χολόσταση και άλλες ηπατοπάθειες. Όμως στο πλαίσιο του μεταβολικού συνδρόμου παραμένει ένας χρήσιμος πρώιμος βιοδείκτης που δεν πρέπει να αγνοείται.
7
Σχέση με προδιαβήτη και διαβήτη τύπου 2
Το μεταβολικό σύνδρομο και ο διαβήτης τύπου 2 ανήκουν στο ίδιο βιολογικό συνεχές. Το σύνδρομο εμφανίζεται συνήθως νωρίτερα, όταν το πάγκρεας ακόμα μπορεί να αντιρροπήσει την ινσουλινοαντίσταση με αυξημένη έκκριση ινσουλίνης. Όταν αυτή η αντιρρόπηση εξαντληθεί, εγκαθίσταται μόνιμη υπεργλυκαιμία.
Η πορεία είναι συνήθως σταδιακή: αρχικά ανεβαίνει η ινσουλίνη νηστείας και ο HOMA-IR, έπειτα εμφανίζεται διαταραγμένη γλυκόζη νηστείας ή παθολογική καμπύλη σακχάρου, και στη συνέχεια αυξάνεται η HbA1c. Γι’ αυτό ο προδιαβήτης δεν είναι “αθώο στάδιο”, αλλά παράθυρο έγκαιρης παρέμβασης.
Το μεταβολικό σύνδρομο αυξάνει πολλαπλάσια τον κίνδυνο για διαβήτη τύπου 2. Ιδιαίτερα υψηλός είναι ο κίνδυνος όταν συνυπάρχουν κοιλιακή παχυσαρκία, λιπώδες ήπαρ, οικογενειακό ιστορικό, αυξημένη γ-GT και μειωμένη φυσική δραστηριότητα.
Η θεραπευτική σημασία αυτής της σχέσης είναι μεγάλη. Η απώλεια σωματικού βάρους, η άσκηση, η μείωση του γλυκαιμικού φορτίου της διατροφής και σε επιλεγμένες περιπτώσεις η μετφορμίνη μπορούν να καθυστερήσουν ή και να προλάβουν την εμφάνιση διαβήτη.
8
Καρδιά, αγγεία και καρδιομεταβολικός κίνδυνος
Το μεταβολικό σύνδρομο αυξάνει σημαντικά τον κίνδυνο για στεφανιαία νόσο, έμφραγμα, εγκεφαλικό και συνολικά για καρδιομεταβολική θνησιμότητα. Αυτό συμβαίνει επειδή συνδυάζει πολλούς βλαπτικούς μηχανισμούς ταυτόχρονα: υπέρταση, αθηρογόνο δυσλιπιδαιμία, υπεργλυκαιμία, φλεγμονή και ενδοθηλιακή δυσλειτουργία.
Η αθηρογόνος δυσλιπιδαιμία του μεταβολικού συνδρόμου δεν είναι μόνο θέμα “ολικής χοληστερόλης”. Συνήθως παρατηρείται αύξηση τριγλυκεριδίων, χαμηλή HDL και αυξημένη παρουσία μικρών πυκνών LDL σωματιδίων, τα οποία είναι περισσότερο επιρρεπή σε οξείδωση και αθηρωμάτωση. Παράλληλα, η ινσουλινοαντίσταση επηρεάζει άμεσα το ενδοθήλιο και μειώνει τη φυσιολογική αγγειοδιαστολή.
Η χρόνια φλεγμονώδης ενεργοποίηση και το οξειδωτικό stress ενισχύουν την αστάθεια των αθηρωματικών πλακών. Εδώ εντάσσεται και η αυξημένη γ-GT, η οποία έχει συσχετιστεί με αυξημένο καρδιαγγειακό κίνδυνο, πιθανώς ως δείκτης φλεγμονής και οξειδωτικής επιβάρυνσης.
| Παράμετρος | Τι προκαλεί | Καρδιαγγειακή συνέπεια |
|---|---|---|
| Ινσουλινοαντίσταση | Ενδοθηλιακή δυσλειτουργία, υπερινσουλιναιμία | Αθηρωμάτωση, υπέρταση |
| Υψηλά TG / χαμηλή HDL | Αθηρογόνο λιπιδαιμικό προφίλ | Στεφανιαία νόσος |
| Υπέρταση | Αγγειακή καταπόνηση | Υπερτροφία αριστερής κοιλίας, ΑΕΕ |
| Φλεγμονή / hs-CRP | Χρόνια αγγειακή βλάβη | Αστάθεια πλακών |
| γ-GT αυξημένη | Οξειδωτικό stress / ηπατική συμμετοχή | Υψηλότερος καρδιομεταβολικός κίνδυνος |
Στην πράξη, αυτό σημαίνει ότι το μεταβολικό σύνδρομο πρέπει να αντιμετωπίζεται ως καρδιολογικό και μεταβολικό πρόβλημα μαζί, όχι μόνο ως “θέμα βάρους” ή “λίγο αυξημένου σακχάρου”.
9
Επιδημιολογία και ποιοι κινδυνεύουν περισσότερο
Το μεταβολικό σύνδρομο είναι εξαιρετικά συχνό και η συχνότητά του αυξάνεται παράλληλα με την άνοδο της παχυσαρκίας, της καθιστικής ζωής και της διατροφής με υψηλό θερμιδικό και υπερ-επεξεργασμένο φορτίο. Σε πολλές χώρες αφορά μεγάλο ποσοστό του ενήλικου πληθυσμού, ενώ παρατηρείται πλέον όλο και συχνότερα και σε νεότερες ηλικίες.
Υψηλότερο κίνδυνο έχουν άτομα με κοιλιακή παχυσαρκία, οικογενειακό ιστορικό διαβήτη, αρτηριακή υπέρταση, δυσλιπιδαιμία, προδιαβήτη, καθιστική ζωή και λιπώδες ήπαρ. Επίσης, υψηλού κινδύνου είναι άτομα με σύνδρομο πολυκυστικών ωοθηκών, ιστορικό γλυκαιμίας κύησης, υπνική άπνοια ή χρόνια χρήση φαρμάκων που επηρεάζουν το βάρος και τον μεταβολισμό.
Η ηλικία αυξάνει τον κίνδυνο, αλλά δεν αποτελεί προϋπόθεση. Σήμερα βλέπουμε μεταβολική επιβάρυνση και σε νεότερους ενήλικες, κυρίως όταν συνυπάρχουν μεγάλη μέση, λιπώδες ήπαρ και αυξημένη γλυκόζη. Αυτό καθιστά τον προληπτικό έλεγχο ιδιαίτερα σημαντικό, ακόμη και πριν εμφανιστεί πλήρως εγκατεστημένος διαβήτης ή καρδιοπάθεια.
10
Συμπτώματα και πότε να το υποψιαστείτε
Το μεταβολικό σύνδρομο είναι συχνά σιωπηλό. Οι περισσότεροι ασθενείς δεν έχουν κάποιο “ειδικό” σύμπτωμα. Γι’ αυτό η διάγνωση τίθεται συνήθως από συνδυασμό κλινικής εικόνας και εργαστηριακών ευρημάτων και όχι από συμπτώματα που να δείχνουν άμεσα το σύνδρομο.
Παρόλα αυτά, υπάρχουν ενδείξεις που πρέπει να υποψιάζουν τον ασθενή και τον γιατρό: αύξηση βάρους στην κοιλιά, κόπωση μετά το φαγητό, αυξημένη πίεση, εύκολη αύξηση τριγλυκεριδίων, λιπώδες ήπαρ στον υπέρηχο, προδιαβητικές τιμές γλυκόζης ή HbA1c, αυξημένη ουρική αρθρίτιδα ή υπνική άπνοια. Στις γυναίκες, συχνά συνυπάρχουν διαταραχές περιόδου και χαρακτηριστικά PCOS.
Η υποψία πρέπει να είναι ακόμη μεγαλύτερη όταν υπάρχουν πολλαπλά “οριακά” ευρήματα. Για παράδειγμα, μέση λίγο πάνω από το φυσιολογικό, πίεση 135/85, TG 170 mg/dL και γλυκόζη 102 mg/dL δεν είναι μεμονωμένα ασήμαντα. Μαζί δείχνουν κλασικό μεταβολικό προφίλ.
Επομένως, αν υπάρχει αύξηση κοιλιακού λίπους ή οικογενειακό ιστορικό διαβήτη και καρδιοπάθειας, ο μεταβολικός έλεγχος πρέπει να γίνεται έγκαιρα, πριν εμφανιστούν μόνιμες επιπλοκές.
11
Βασικός εργαστηριακός και κλινικός έλεγχος
Ο βασικός έλεγχος για μεταβολικό σύνδρομο περιλαμβάνει κλινικές μετρήσεις και αιματολογικές/βιοχημικές εξετάσεις. Στόχος δεν είναι μόνο να διαγνωστεί το σύνδρομο, αλλά και να εκτιμηθεί πόσο προχωρημένη είναι η μεταβολική επιβάρυνση και αν υπάρχουν ήδη επιπλοκές.
Σε κλινικό επίπεδο, χρειάζονται τουλάχιστον περίμετρος μέσης, βάρος, ύψος, BMI και αρτηριακή πίεση. Σε εργαστηριακό επίπεδο, οι βασικές εξετάσεις είναι η γλυκόζη νηστείας, τα τριγλυκερίδια, η HDL και κατά περίπτωση η HbA1c.
| Παράμετρος | Συνήθη φυσιολογικά όρια | Εύρημα ύποπτο για MetS |
|---|---|---|
| Γλυκόζη νηστείας | 70–99 mg/dL | ≥100 mg/dL |
| Τριγλυκερίδια | <150 mg/dL | ≥150 mg/dL |
| HDL | >40 mg/dL άνδρες, >50 mg/dL γυναίκες | <40 / <50 mg/dL |
| Αρτηριακή πίεση | <130/85 mmHg | ≥130/85 mmHg |
| Περίμετρος μέσης | Κάτω από τα αντίστοιχα όρια φύλου/εθνικότητας | Αυξημένη κοιλιακή παχυσαρκία |
Ο έλεγχος αυτός είναι το σημείο εκκίνησης. Δεν αρκεί όμως πάντοτε για πλήρη εκτίμηση. Σε πολλά άτομα χρειάζεται πιο σύνθετη μεταβολική διερεύνηση, ιδιαίτερα όταν υπάρχει υποψία έντονης ινσουλινοαντίστασης ή ηπατικής εμπλοκής.
12
Προηγμένες εξετάσεις και παθοφυσιολογική εκτίμηση
Όταν ο βασικός έλεγχος δείχνει μεταβολική επιβάρυνση, χρήσιμη είναι η διεύρυνση του εργαστηριακού ελέγχου με εξετάσεις που αποκαλύπτουν καλύτερα τον μηχανισμό της νόσου. Έτσι μπορούμε να δούμε όχι μόνο αν υπάρχει πρόβλημα, αλλά και πού εντοπίζεται κυρίως: στη γλυκαιμική ρύθμιση, στο ήπαρ, στο λιπιδαιμικό φορτίο, στα αγγεία ή στους νεφρούς.
Ο HOMA-IR και η ινσουλίνη νηστείας δίνουν έμμεση εικόνα της ινσουλινοαντίστασης. Η καμπύλη σακχάρου (OGTT) είναι ιδιαίτερα χρήσιμη όταν η γλυκόζη νηστείας είναι φυσιολογική ή οριακή, αλλά υπάρχει έντονη υποψία προδιαβήτη. Η HbA1c δείχνει τη μέση γλυκαιμία των τελευταίων μηνών και είναι πολύτιμη στην παρακολούθηση.
Από ηπατικής πλευράς, οι ALT, AST και ιδιαίτερα η γ-GT βοηθούν στην αναγνώριση ηπατικής συμμετοχής. Από καρδιομεταβολικής πλευράς, χρήσιμοι δείκτες είναι η non-HDL, η ApoB, η hs-CRP και κατά περίπτωση η μικροαλβουμίνη ούρων.
| Κατηγορία | Εξέταση | Τι δείχνει | Παθολογική ένδειξη |
|---|---|---|---|
| Γλυκαιμικός έλεγχος | HbA1c | Μέση γλυκαιμία 3 μηνών | 5,7–6,4% προδιαβήτης, ≥6,5% διαβήτης |
| Γλυκαιμικός έλεγχος | OGTT | Δυναμική απάντηση στη γλυκόζη | 2h 140–199 = IGT, ≥200 = διαβήτης |
| Ινσουλινοαντίσταση | Ινσουλίνη νηστείας | Έμμεση εκτίμηση υπερινσουλιναιμίας | Συχνά >15 μIU/mL |
| Ινσουλινοαντίσταση | HOMA-IR | Δείκτης αντίστασης στην ινσουλίνη | Συχνά >2,5–3,0 |
| Λιπίδια | non-HDL / ApoB | Συνολικό αθηρογόνο φορτίο | Αυξημένες τιμές = μεγαλύτερος CV κίνδυνος |
| Ήπαρ | γ-GT, ALT, AST | Ηπατική συμμετοχή / οξειδωτικό stress | Αυξημένες τιμές, ειδικά με λιπώδες ήπαρ |
| Φλεγμονή | hs-CRP | Υποκλινική φλεγμονή | Συχνά αυξημένη σε MetS |
| Νεφροί | Κρεατινίνη, eGFR, μικροαλβουμίνη | Πρώιμη νεφρική αγγειακή βλάβη | Μικροαλβουμινουρία / πτώση eGFR |
HOMA-IR = (Γλυκόζη νηστείας [mg/dL] × Ινσουλίνη νηστείας [μIU/mL]) ÷ 405
Ο δείκτης αυτός είναι χρήσιμος, αλλά δεν ερμηνεύεται απομονωμένα. Η ηλικία, το βάρος, το στάδιο της νόσου και οι συνυπάρχουσες καταστάσεις επηρεάζουν την αξία του. Χρήσιμος είναι κυρίως ως μέρος συνολικής κλινικής εικόνας.
13
Μεταβολικό σύνδρομο σε παιδιά και εφήβους
Το μεταβολικό σύνδρομο εμφανίζεται πλέον και σε παιδιά και εφήβους, κυρίως στο πλαίσιο παιδικής παχυσαρκίας και χαμηλής φυσικής δραστηριότητας. Η αναγνώρισή του είναι σημαντική γιατί συνδέεται με πρώιμη ινσουλινοαντίσταση, λιπώδες ήπαρ και αυξημένο κίνδυνο για διαβήτη σε νεαρή ηλικία.
Η διάγνωση στα παιδιά απαιτεί προσοχή, γιατί η ανάπτυξη και η εφηβεία μεταβάλλουν φυσιολογικά τη σύσταση σώματος και ορισμένες μεταβολικές παραμέτρους. Γι’ αυτό χρησιμοποιούνται παιδιατρικά προσαρμοσμένα κριτήρια, κυρίως με βάση την 90ή εκατοστιαία θέση της περιμέτρου μέσης.
Κλινικά, στα παιδιά με μεταβολικό σύνδρομο συχνά συνυπάρχουν ακάνθωση νιγκρικάνς, αυξημένα τριγλυκερίδια, υπέρταση, λιπώδες ήπαρ και ψυχολογικές επιβαρύνσεις που σχετίζονται με το σωματικό βάρος. Η παρέμβαση πρέπει να είναι κυρίως οικογενειακή και μακροπρόθεσμη, όχι τιμωρητική ή βιαστική.
14
Γυναίκες, εγκυμοσύνη και σύνδρομο πολυκυστικών ωοθηκών
Στις γυναίκες, το μεταβολικό σύνδρομο έχει ιδιαίτερη σημασία γιατί συχνά συνδέεται με σύνδρομο πολυκυστικών ωοθηκών (PCOS), υπογονιμότητα, διαταραχές κύκλου, υπερανδρογονισμό και αυξημένο μακροχρόνιο καρδιομεταβολικό κίνδυνο. Η κοινή ρίζα είναι σε μεγάλο βαθμό η ινσουλινοαντίσταση.
Στην εγκυμοσύνη, ο οργανισμός περνά φυσιολογικά σε κατάσταση αυξημένης αντίστασης στην ινσουλίνη. Όταν όμως προϋπάρχει παχυσαρκία, προδιαβήτης ή μεταβολικό σύνδρομο, αυξάνεται ο κίνδυνος για γλυκαιμία κύησης, προεκλαμψία, μεγάλο έμβρυο και καισαρική τομή. Μετά τον τοκετό, οι γυναίκες αυτές χρειάζονται στενή παρακολούθηση, γιατί έχουν μεγαλύτερη πιθανότητα να εμφανίσουν διαβήτη τύπου 2 αργότερα.
Σε γυναίκες με PCOS, η μέτρηση γλυκόζης, λιπιδίων, HbA1c, ινσουλίνης και κατά περίπτωση OGTT βοηθά στην έγκαιρη αναγνώριση της μεταβολικής επιβάρυνσης. Η απώλεια σπλαχνικού λίπους βελτιώνει όχι μόνο τον μεταβολικό κίνδυνο αλλά συχνά και τον γυναικολογικό κύκλο.
15
Νεφροί, ουρικό οξύ, υπνική άπνοια και άλλες συννοσηρότητες
Το μεταβολικό σύνδρομο δεν περιορίζεται στη ζάχαρη, στα λιπίδια και στο ήπαρ. Συχνά επηρεάζει και τους νεφρούς, την αναπνοή στον ύπνο, το ουρικό οξύ και τη γενικότερη φλεγμονώδη κατάσταση του οργανισμού. Αυτό είναι σημαντικό, γιατί δείχνει ότι μιλάμε για πολυσυστηματική διαταραχή.
Η μικροαλβουμινουρία και η πτώση του eGFR μπορεί να αποτελούν πρώιμες ενδείξεις νεφρικής αγγειακής επιβάρυνσης. Το αυξημένο ουρικό οξύ συνδέεται συχνά με ινσουλινοαντίσταση, υπέρταση και παχυσαρκία. Παράλληλα, η υπνική άπνοια είναι πολύ συχνή σε άτομα με κοιλιακή παχυσαρκία και επιδεινώνει την υπέρταση, την αντίσταση στην ινσουλίνη και τη χρόνια κόπωση.
Η κλινική σημασία είναι ότι ο έλεγχος πρέπει να είναι ευρύτερος από μια απλή μέτρηση σακχάρου. Όταν υπάρχει έντονη παχυσαρκία, ροχαλητό, πρωινή κόπωση, υπέρταση ή υπερουριχαιμία, χρειάζεται πιο ολοκληρωμένη αξιολόγηση.
16
Διατροφή και απώλεια βάρους
Η απώλεια βάρους είναι η πιο αποτελεσματική μη φαρμακευτική παρέμβαση στο μεταβολικό σύνδρομο. Ακόμη και μείωση 5–10% του αρχικού βάρους μπορεί να βελτιώσει σημαντικά τη γλυκόζη, τα τριγλυκερίδια, την αρτηριακή πίεση, το λιπώδες ήπαρ και τη γ-GT.
Η μεσογειακή διατροφή παραμένει ένα από τα πιο ισορροπημένα και πρακτικά μοντέλα. Εστιάζει σε ελαιόλαδο, ψάρια, όσπρια, λαχανικά, φρούτα, ξηρούς καρπούς και περιορισμό των υπερ-επεξεργασμένων τροφών. Στο μεταβολικό σύνδρομο, δεν έχει σημασία μόνο “πόσο τρώμε”, αλλά και το γλυκαιμικό φορτίο, η ποιότητα του λίπους και το συνολικό μεταβολικό αποτύπωμα της διατροφής.
Σε ασθενείς με έντονη ινσουλινοαντίσταση, συχνά βοηθά η μείωση των υγρών θερμίδων, των πρόχειρων σνακ, των γλυκών, του λευκού αλευριού και της μεγάλης κατανάλωσης αλκοόλ. Η κατανάλωση πρωτεΐνης και φυτικών ινών βελτιώνει τον κορεσμό και μειώνει τις μεταγευματικές αιχμές γλυκόζης.
Δεν υπάρχει μία “μαγική” δίαιτα για όλους. Η σωστή προσέγγιση είναι εκείνη που μπορεί να εφαρμοστεί μακροπρόθεσμα, χωρίς υπερβολές και χωρίς συνεχείς υποτροπές. Το ζητούμενο δεν είναι η σύντομη εντυπωσιακή απώλεια, αλλά η σταθερή βελτίωση του σπλαχνικού λίπους και του μεταβολικού προφίλ.
17
Άσκηση, ύπνος και καθημερινές συνήθειες
Η σωματική δραστηριότητα βελτιώνει άμεσα την ινσουλινοευαισθησία, ακόμη και πριν αλλάξει αισθητά το βάρος. Γι’ αυτό η άσκηση δεν είναι απλώς μέσο αδυνατίσματος, αλλά βασικό θεραπευτικό εργαλείο στο μεταβολικό σύνδρομο.
Στόχος είναι τουλάχιστον 150 λεπτά μέτριας αερόβιας άσκησης την εβδομάδα, μαζί με 2–3 συνεδρίες ενδυνάμωσης. Το γρήγορο περπάτημα, το ποδήλατο, η κολύμβηση ή η γυμναστική με αντιστάσεις βοηθούν στην καλύτερη αξιοποίηση της γλυκόζης από τους μύες και στη μείωση του σπλαχνικού λίπους.
Εξίσου σημαντικός είναι ο ύπνος. Ο ανεπαρκής ή κακής ποιότητας ύπνος αυξάνει την αντίσταση στην ινσουλίνη, τη όρεξη και το στρες. Σε άτομα με ροχαλητό, υπνηλία ημέρας ή ανθεκτική υπέρταση πρέπει να ελέγχεται και το ενδεχόμενο συνδρόμου υπνικής άπνοιας.
Μικρές καθημερινές συνήθειες έχουν μεγάλη αξία: περισσότερα βήματα, λιγότερη καθιστική ώρα, σταθερό ωράριο φαγητού, αποφυγή υπερβολικού αλκοόλ, διακοπή καπνίσματος και καλύτερη διαχείριση στρες. Στο μεταβολικό σύνδρομο, το σώμα ανταποκρίνεται συνήθως καλύτερα στη συνέπεια παρά στις ακραίες λύσεις.
18
Φαρμακευτική αντιμετώπιση
Δεν υπάρχει “ένα φάρμακο για το μεταβολικό σύνδρομο”. Η φαρμακευτική αντιμετώπιση στοχεύει στα επιμέρους στοιχεία του: γλυκαιμία, λιπίδια, αρτηριακή πίεση, βάρος, καρδιονεφρική προστασία. Η επιλογή εξαρτάται από το ποια διαταραχή υπερισχύει και από το συνολικό καρδιαγγειακό προφίλ του ασθενούς.
Σε προδιαβήτη ή έντονη ινσουλινοαντίσταση μπορεί να χρησιμοποιηθεί η μετφορμίνη, ιδιαίτερα όταν συνυπάρχουν παχυσαρκία ή PCOS. Σε άτομα με διαβήτη τύπου 2, παχυσαρκία ή υψηλό καρδιομεταβολικό κίνδυνο, σημαντικό ρόλο έχουν οι GLP-1 αγωνιστές όπως το Ozempic ή το Trulicity, καθώς και οι SGLT2 αναστολείς σε κατάλληλους ασθενείς.
Για τη δυσλιπιδαιμία, οι στατίνες παραμένουν βασική επιλογή όταν υπάρχει αυξημένος αθηροσκληρωτικός κίνδυνος. Για την υπέρταση, συχνά επιλέγονται ACEi ή ARB, ιδιαίτερα αν υπάρχει συνοδός διαβήτης ή μικροαλβουμινουρία.
| Κατηγορία | Παράδειγμα | Πότε βοηθά | Κύριο όφελος |
|---|---|---|---|
| Μετφορμίνη | Glucophage | Προδιαβήτης, ΣΔΤ2, PCOS | Βελτίωση ινσουλινοαντίστασης |
| GLP-1 αγωνιστές | Ozempic, Trulicity | Παχυσαρκία, ΣΔΤ2, αυξημένος CV κίνδυνος | Απώλεια βάρους, μείωση HbA1c |
| SGLT2 αναστολείς | Empagliflozin, Dapagliflozin | ΣΔΤ2 με καρδιονεφρικό κίνδυνο | Καρδιονεφρική προστασία |
| Στατίνες | Atorvastatin, Rosuvastatin | Δυσλιπιδαιμία / υψηλός CV κίνδυνος | Μείωση LDL και CV συμβαμάτων |
| ACEi / ARB | Ramipril, Telmisartan | Υπέρταση, διαβήτης, νεφρικός κίνδυνος | Πίεση και νεφροπροστασία |
Το βασικό είναι ότι η φαρμακευτική θεραπεία δεν αντικαθιστά τις αλλαγές τρόπου ζωής. Τις συμπληρώνει. Όταν όμως ο κίνδυνος είναι υψηλός, η μη χορήγηση της κατάλληλης αγωγής μπορεί να αφήσει τον ασθενή εκτεθειμένο σε σημαντικές επιπλοκές.
19
Πρόληψη, στόχοι και follow-up
Η πρόληψη του μεταβολικού συνδρόμου βασίζεται στη διατήρηση φυσιολογικής περιμέτρου μέσης, στην τακτική άσκηση, στη σωστή διατροφή και στον έγκαιρο εργαστηριακό έλεγχο. Όσο νωρίτερα εντοπιστούν οι μεταβολικές αποκλίσεις, τόσο ευκολότερα διορθώνονται.
Σε άτομα που ήδη έχουν μεταβολικό σύνδρομο, η παρακολούθηση πρέπει να είναι οργανωμένη και να στοχεύει σε συγκεκριμένους δείκτες: βάρος, μέση, πίεση, γλυκόζη, HbA1c, τριγλυκερίδια, HDL, ηπατικές δοκιμασίες και κατά περίπτωση υπερηχογράφημα ήπατος ή μικροαλβουμίνη.
| Τι παρακολουθούμε | Συνήθης συχνότητα | Γιατί είναι σημαντικό |
|---|---|---|
| Βάρος, BMI, περίμετρος μέσης | Κάθε 1–3 μήνες | Εκτίμηση σπλαχνικού λίπους |
| Αρτηριακή πίεση | Τακτικά / και στο σπίτι | Πρόληψη καρδιαγγειακών συμβαμάτων |
| Γλυκόζη νηστείας / HbA1c | Κάθε 3–12 μήνες ανάλογα με τον κίνδυνο | Έγκαιρη αναγνώριση προδιαβήτη/διαβήτη |
| Λιπιδαιμικό προφίλ | Κάθε 6–12 μήνες | Αθηρογόνος κίνδυνος |
| ALT / AST / γ-GT | Κάθε 6–12 μήνες ή συχνότερα αν υπάρχει NAFLD | Έλεγχος ηπατικής συμμετοχής |
Σε γενικές γραμμές, όσο πιο πολλές παράμετροι είναι διαταραγμένες, τόσο πιο συστηματική πρέπει να είναι η παρακολούθηση. Το follow-up έχει νόημα μόνο όταν συνοδεύεται από σαφείς στόχους και όχι απλή επανάληψη εξετάσεων χωρίς πρακτική αξιοποίηση.
20
Συχνές ερωτήσεις
Οι παρακάτω ερωτήσεις συγκεντρώνουν τις πιο συχνές απορίες για το μεταβολικό σύνδρομο, την ινσουλινοαντίσταση, το λιπώδες ήπαρ και τον εργαστηριακό έλεγχο.
Τι είναι πρακτικά το μεταβολικό σύνδρομο;
Είναι ο συνδυασμός αυξημένης μέσης, υπέρτασης, αυξημένων τριγλυκεριδίων, χαμηλής HDL και αυξημένης γλυκόζης νηστείας, δηλαδή ενός προφίλ που αυξάνει τον κίνδυνο για διαβήτη, καρδιοπάθεια και λιπώδες ήπαρ.
Ποια είναι η βασική αιτία του μεταβολικού συνδρόμου;
Η πιο συχνή βιολογική βάση είναι η ινσουλινοαντίσταση, σε συνδυασμό με σπλαχνική παχυσαρκία, φλεγμονή χαμηλού βαθμού, καθιστική ζωή και γενετική προδιάθεση.
Ποια είναι τα πρώτα συμπτώματα;
Συνήθως δεν υπάρχουν ειδικά συμπτώματα· συχνά το σύνδρομο ανακαλύπτεται από αυξημένη μέση, πίεση, τριγλυκερίδια, γλυκόζη ή από εύρημα λιπώδους ήπατος σε υπερηχογράφημα.
Η γ-GT αρκεί για να πει ότι κάποιος έχει μεταβολικό σύνδρομο;
Όχι, η γ-GT δεν είναι επίσημο διαγνωστικό κριτήριο, αλλά είναι χρήσιμος βιοδείκτης ηπατικής και μεταβολικής επιβάρυνσης όταν ερμηνεύεται μαζί με τις υπόλοιπες εξετάσεις.
Το λιπώδες ήπαρ σημαίνει πάντα μεταβολικό σύνδρομο;
Όχι πάντα, αλλά πολύ συχνά τα δύο συνυπάρχουν και όταν υπάρχει λιπώδες ήπαρ αξίζει πλήρης μεταβολικός έλεγχος για γλυκόζη, λιπίδια, πίεση και κοιλιακή παχυσαρκία.
Πώς μετράται η ινσουλινοαντίσταση;
Με έμμεσους δείκτες όπως η ινσουλίνη νηστείας και ο HOMA-IR, ενώ σε ορισμένες περιπτώσεις βοηθά και η καμπύλη σακχάρου με ή χωρίς ινσουλίνη.
Μπορεί το μεταβολικό σύνδρομο να αναστραφεί;
Ναι, σε μεγάλο ποσοστό βελτιώνεται ή και αναστρέφεται με απώλεια βάρους, τακτική άσκηση, σωστή διατροφή και έγκαιρη αντιμετώπιση των επιμέρους παραγόντων.
Πότε χρειάζεται καμπύλη σακχάρου;
Χρειάζεται όταν υπάρχει υποψία προδιαβήτη ή ινσουλινοαντίστασης αλλά η γλυκόζη νηστείας δεν αρκεί για να αποκαλύψει πλήρως τη διαταραχή.
Ποια φάρμακα χρησιμοποιούνται συχνότερα;
Ανάλογα με το προφίλ του ασθενούς μπορεί να χρησιμοποιηθούν μετφορμίνη, GLP-1 αγωνιστές, SGLT2 αναστολείς, στατίνες και αντιυπερτασικά, πάντα με εξατομίκευση από τον θεράποντα ιατρό.
Χρειάζεται υπερηχογράφημα ήπατος σε όλους;
Δεν χρειάζεται σε όλους, αλλά είναι πολύ χρήσιμο όταν υπάρχουν αυξημένες ηπατικές δοκιμασίες, κοιλιακή παχυσαρκία, αυξημένη γ-GT ή ισχυρή υποψία λιπώδους ήπατος.
Πόσο συχνά πρέπει να γίνεται επανέλεγχος;
Εξαρτάται από τη βαρύτητα του προβλήματος, αλλά σε άτομα με επιβεβαιωμένο μεταβολικό σύνδρομο συχνά χρειάζεται επανέλεγχος κάθε 3–6 μήνες στην αρχή και αργότερα ανάλογα με την πορεία.
21
Τι να θυμάστε
Το μεταβολικό σύνδρομο είναι προειδοποιητικό σήμα για διαβήτη τύπου 2, καρδιαγγειακή νόσο και λιπώδες ήπαρ.
Η ινσουλινοαντίσταση και το σπλαχνικό λίπος βρίσκονται στον πυρήνα του προβλήματος.
Η γ-GT μπορεί να δείχνει πρώιμη μεταβολική και ηπατική επιβάρυνση, χωρίς να είναι επίσημο διαγνωστικό κριτήριο.
Ο συνδυασμός μέσης, πίεσης, γλυκόζης, τριγλυκεριδίων και HDL είναι το πρακτικό κλειδί της διάγνωσης.
Η έγκαιρη παρέμβαση με απώλεια βάρους, άσκηση, σωστή διατροφή και στοχευμένη θεραπεία μπορεί να ανακόψει την πορεία προς σοβαρές επιπλοκές.
22
Κλείστε Ραντεβού & Βιβλιογραφία
Ερμηνεία αποτελεσμάτων από ιατρό στο εργαστήριό μας. Μπορείτε να προγραμματίσετε εξέταση ή να δείτε τον πλήρη κατάλογο διαθέσιμων εξετάσεων.
Circulation.
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.109.192644
Circulation.
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.107.709122
Hepatology.
https://aasldpubs.onlinelibrary.wiley.com/doi/10.1002/hep.20734
Hepatology.
https://aasldpubs.onlinelibrary.wiley.com/doi/10.1002/hep.29367
Clin Chem Lab Med.
https://www.degruyter.com/document/doi/10.1515/CCLM.2007.103/html
JAMA.
Δρ. Παντελής Αναγνωστόπουλος, Ιατρός Μικροβιολόγος – Βιοπαθολόγος
Μικροβιολογικό Εργαστήριο Λαμίας, Έσλιν 19, Λαμία 35100
📞 +30-22310-66841 • Δευτέρα–Παρασκευή 07:00–13:30