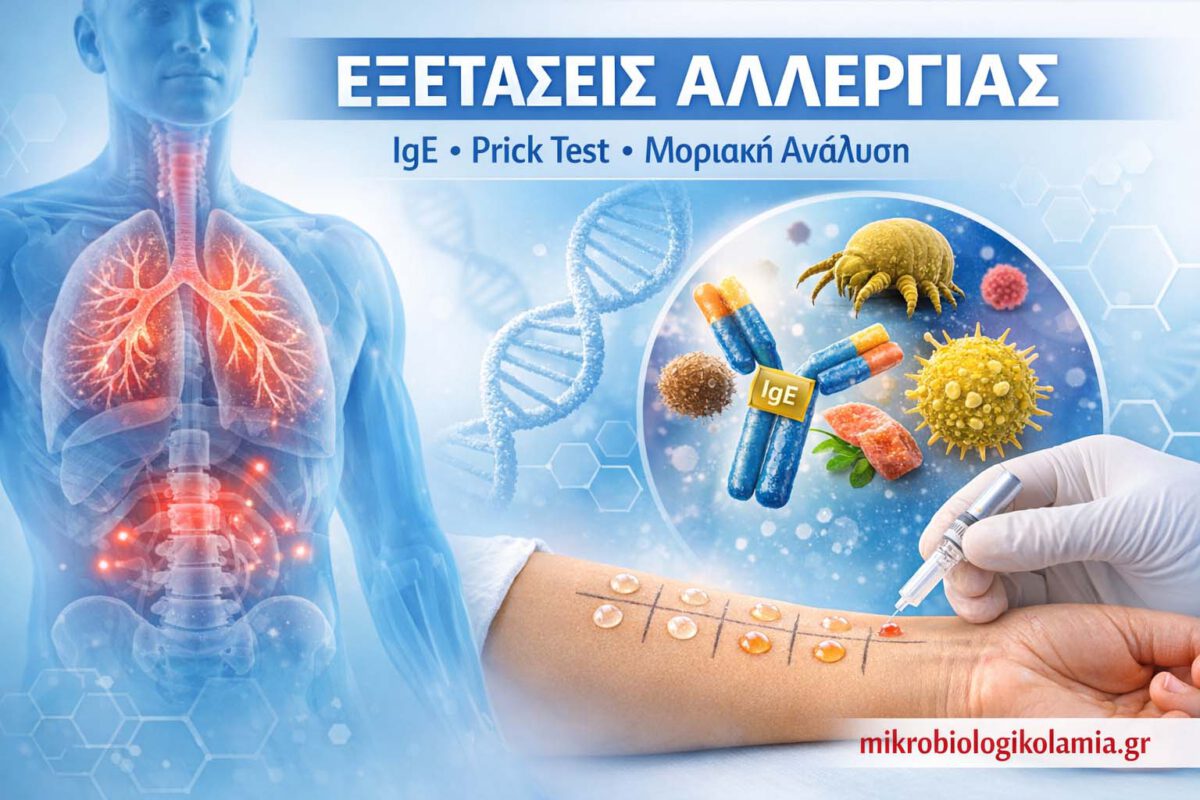
Εξετάσεις Αλλεργίας: Πλήρης Οδηγός Διάγνωσης, IgE, Prick Test & Μοριακή Αλλεργιολογία
Τι να θυμάστε (σε 1 λεπτό):
• Οι βασικές μέθοδοι είναι τα δερματικά τεστ (prick) και η ειδική IgE στο αίμα.
• Ένα θετικό αποτέλεσμα δεν σημαίνει πάντα κλινική αλλεργία — απαιτείται συσχέτιση με το ιστορικό.
• Η διάγνωση αλλεργίας είναι κλινική πράξη, όχι απλή εργαστηριακή τιμή.
1
Τι δείχνουν οι εξετάσεις αλλεργίας
Οι εξετάσεις αλλεργίας δείχνουν εάν υπάρχει ανοσολογική ευαισθητοποίηση σε συγκεκριμένο αλλεργιογόνο και εάν αυτή η ευαισθητοποίηση μπορεί να εξηγεί τα συμπτώματα του ασθενούς. Οι εξετάσεις αλλεργίας δεν επιβεβαιώνουν από μόνες τους τη διάγνωση· απαιτείται πάντοτε κλινική συσχέτιση.
Στην πράξη, οι εξετάσεις αλλεργίας απαντούν σε δύο βασικά ερωτήματα:
(1) Υπάρχει IgE-μεσολαβούμενη ευαισθητοποίηση; και
(2) είναι αυτή κλινικά σημαντική;
Το πρώτο τεκμηριώνεται με δερματικές δοκιμασίες (prick test) ή με μέτρηση ειδικής IgE στο αίμα. Το δεύτερο προκύπτει από τη σωστή ιατρική ερμηνεία των εξετάσεων αλλεργίας: εποχικότητα, χώρο έκθεσης, ποσότητα τροφής, επαφή με ζώα, τσιμπήματα εντόμων, λήψη φαρμάκων και – κυρίως – σαφή χρονική συσχέτιση συμπτωμάτων και έκθεσης.
Ένα θετικό αποτέλεσμα στις εξετάσεις αλλεργίας δεν ισοδυναμεί αυτόματα με «κλινική αλλεργία». Μπορεί να αντανακλά απλή αναγνώριση της ουσίας από το ανοσοποιητικό σύστημα χωρίς συμπτωματολογία. Αντίστροφα, ένα αρνητικό αποτέλεσμα μειώνει σημαντικά την πιθανότητα IgE-μεσολαβούμενης αλλεργίας, χωρίς να αποκλείει άλλους μηχανισμούς (π.χ. μη IgE αντιδράσεις ή δυσανεξίες).
Συχνό κλινικό λάθος
2
Πότε χρειάζονται εξετάσεις (και πότε όχι)
Άμεση απάντηση: Οι εξετάσεις αλλεργίας χρειάζονται όταν υπάρχει σαφής, επαναλαμβανόμενη και χρονικά συσχετιζόμενη σχέση μεταξύ έκθεσης και συμπτωμάτων.
Ο βασικός στόχος δεν είναι «να βρούμε κάτι θετικό», αλλά να απαντήσουμε σε πρακτικό κλινικό ερώτημα:
ποιος παράγοντας προκαλεί τα συμπτώματα ώστε να εφαρμοστεί στοχευμένη πρόληψη ή θεραπεία;
Πότε έχουν πραγματικό νόημα
- Εποχικά συμπτώματα (π.χ. άνοιξη → υποψία γύρεων).
- Συμπτώματα σε συγκεκριμένο χώρο (π.χ. στο σπίτι → ακάρεα).
- Άμεση αντίδραση μετά από τροφή (λεπτά–ώρες).
- Σοβαρό επεισόδιο με οίδημα, δύσπνοια ή αναφυλακτική εικόνα.
- Επίμονο άσθμα ή ρινίτιδα όπου χρειάζεται καθορισμός αλλεργικού φαινοτύπου.
Πότε χρειάζεται προσοχή
- Γενικά, μη ειδικά συμπτώματα χωρίς καθαρό μοτίβο.
- Χρόνια κόπωση ή πεπτικά ενοχλήματα χωρίς σαφή σχέση τροφής–αντίδρασης.
- Ανησυχία χωρίς επεισόδιο ή τεκμηριωμένο σύμπτωμα.
Πότε δεν ενδείκνυνται
- Ως γενικό «screening» χωρίς κλινικό ιστορικό.
- Ως προληπτικός έλεγχος πριν από εισαγωγή τροφών σε υγιή άτομα.
- Για διερεύνηση δυσανεξιών που δεν σχετίζονται με μηχανισμό IgE.
Η άσκοπη χρήση εξετάσεων αλλεργίας αυξάνει τον κίνδυνο ψευδώς θετικών αποτελεσμάτων και οδηγεί σε περιττούς περιορισμούς.
Αντίθετα, όταν υπάρχει σαφής ένδειξη, η σωστή επιλογή τεστ μπορεί να αλλάξει ουσιαστικά την καθημερινότητα και την ποιότητα ζωής.
Τι να θυμάστε:
3
Η διαφορά: αλλεργία vs δυσανεξία vs ευαισθησία
Άμεση απάντηση: Η αλλεργία είναι ανοσολογική αντίδραση (συχνά IgE-μεσολαβούμενη), ενώ η δυσανεξία και ο μη ειδικός ερεθισμός δεν σχετίζονται με αλλεργικό μηχανισμό.
Στην καθημερινή γλώσσα πολλές αντιδράσεις αποκαλούνται «αλλεργίες». Ιατρικά όμως πρόκειται για διαφορετικές καταστάσεις, με διαφορετική διάγνωση και διαφορετική διαχείριση. Η σωστή διάκριση καθορίζει ποιες εξετάσεις αλλεργίας έχουν πραγματικό νόημα.
Αλλεργία (IgE-μεσολαβούμενη)
Πρόκειται για ανοσολογική αντίδραση που ενεργοποιείται γρήγορα μετά την έκθεση (συνήθως μέσα σε λεπτά έως 1-2 ώρες).
- Κνίδωση, οίδημα χειλιών ή βλεφάρων
- Ρινίτιδα, φτέρνισμα, συριγμός
- Εμετός ή κοιλιακό άλγος άμεσα μετά από τροφή
- Σε βαριές περιπτώσεις: αναφυλαξία
Σε αυτές τις περιπτώσεις, οι εξετάσεις αλλεργίας (δερματικές ή ειδική IgE στο αίμα) βοηθούν στον εντοπισμό του υπεύθυνου αλλεργιογόνου.
Δυσανεξία
Η δυσανεξία δεν ενεργοποιεί το ανοσοποιητικό σύστημα. Παράδειγμα αποτελεί η δυσανεξία στη λακτόζη, που οφείλεται σε έλλειψη του ενζύμου λακτάση.
- Τα συμπτώματα είναι κυρίως πεπτικά.
- Η εμφάνιση μπορεί να είναι καθυστερημένη.
- Δεν ανιχνεύεται με εξετάσεις IgE.
Μη ειδική ευαισθησία / ερεθισμός
Καπνός, έντονα αρώματα, ρύπανση ή ψυχρός αέρας μπορεί να προκαλέσουν συμπτώματα χωρίς να υπάρχει αλλεργικός μηχανισμός. Σε αυτές τις περιπτώσεις, οι εξετάσεις αλλεργίας είναι συνήθως αρνητικές.
Κλινικό συμπέρασμα:
Η σύγχυση μεταξύ αλλεργίας και δυσανεξίας οδηγεί συχνά σε περιττές δίαιτες αποκλεισμού ή άσκοπες εξετάσεις. Η στοχευμένη διερεύνηση προσφέρει σαφείς και πρακτικές απαντήσεις.
4
IgE-μεσολαβούμενη αλλεργία: ο βασικός μηχανισμός
Άμεση απάντηση: Στην IgE-μεσολαβούμενη αλλεργία, το ανοσοποιητικό παράγει ειδικά αντισώματα IgE που ενεργοποιούν μαστοκύτταρα και προκαλούν τα άμεσα συμπτώματα.
Στις κλασικές αλλεργικές αντιδράσεις, το ανοσοποιητικό σύστημα αναγνωρίζει μια ουσία ως «απειλή» και παράγει ειδικά αντισώματα IgE έναντι του αλλεργιογόνου. Η IgE προσδένεται στην επιφάνεια μαστοκυττάρων και βασεόφιλων.
Κατά την επόμενη έκθεση, η σύνδεση αλλεργιογόνου–IgE προκαλεί αποκοκκίωση και απελευθέρωση ισταμίνης, λευκοτριενίων και άλλων μεσολαβητών.
- Ρινική καταρροή και φτέρνισμα
- Κνησμός και κνίδωση
- Οίδημα χειλιών ή βλεφάρων
- Συριγμός ή δύσπνοια
Ο μηχανισμός αυτός εξηγεί γιατί:
(α) τα αντιισταμινικά μειώνουν τα συμπτώματα,
(β) τα prick tests βασίζονται στην τοπική απελευθέρωση ισταμίνης,
(γ) η ειδική IgE στο αίμα αποτελεί εργαστηριακό δείκτη ευαισθητοποίησης.
Κλινική σημασία:
5
Δερματικά τεστ (Prick test): πώς γίνονται
Άμεση απάντηση: Το prick test ανιχνεύει άμεση IgE αντίδραση στο δέρμα μέσα σε 15 λεπτά.
Στα δερματικά τεστ νυγμού, τοποθετείται μικρή ποσότητα αλλεργιογόνου στο δέρμα (συνήθως στον πήχη ή στην πλάτη) και γίνεται επιφανειακό νύγμα. Η αντίδραση αξιολογείται μετά από περίπου 15 λεπτά.
- Πλεονεκτήματα: άμεσο αποτέλεσμα, υψηλή διαγνωστική αξία όταν συμβαδίζει με το ιστορικό.
- Περιορισμοί: επηρεάζονται από αντιισταμινικά.
- Δεν ενδείκνυνται: σε εκτεταμένο ενεργό έκζεμα.
- Ασφάλεια: γενικά ασφαλή όταν διενεργούνται από εξειδικευμένο ιατρό.
Σε ιστορικό σοβαρής τροφικής αντίδρασης ή αναφυλαξίας, η επιλογή αλλεργιογόνου και ο τρόπος διενέργειας γίνονται με ιδιαίτερη προσοχή και ιατρική επίβλεψη.
6
Ειδική IgE στο αίμα: τι σημαίνει και πότε προτιμάται
Άμεση απάντηση: Η ειδική IgE στο αίμα δείχνει αν υπάρχει ανοσολογική ευαισθητοποίηση σε συγκεκριμένο αλλεργιογόνο και δεν επηρεάζεται από αντιισταμινικά.
Η εξέταση ειδικής IgE αποτελεί βασικό εργαλείο στις εξετάσεις αλλεργίας όταν θέλουμε στοχευμένο έλεγχο. Δεν πρόκειται για «γενικό τεστ αλλεργίας», αλλά για μέτρηση αντισωμάτων έναντι συγκεκριμένων αλλεργιογόνων που επιλέγονται βάσει ιστορικού.
Αναλυτική παρουσίαση της εξέτασης μπορείτε να δείτε εδώ:
Εξέταση IgE – Τι δείχνει και πώς ερμηνεύεται.
Πότε προτιμάται
- Όταν δεν μπορούν να γίνουν δερματικά τεστ.
- Όταν ο ασθενής λαμβάνει αντιισταμινικά που δεν διακόπτονται.
- Σε εκτεταμένη δερματική νόσο.
- Όταν χρειάζεται λεπτομερής χαρτογράφηση πολλών αλλεργιογόνων.
Η εξέταση γίνεται οποιαδήποτε εποχή του έτους, δεν απαιτεί νηστεία και δεν επηρεάζεται από τα περισσότερα αντιαλλεργικά φάρμακα.
Σημαντικό:
7
Total IgE: πότε βοηθά και γιατί συχνά μπερδεύει
Άμεση απάντηση: Η ολική (Total) IgE δείχνει γενική ατοπική προδιάθεση και όχι ποιο αλλεργιογόνο προκαλεί τα συμπτώματα.
Η Total IgE μετρά το συνολικό φορτίο IgE στον οργανισμό. Μπορεί να είναι αυξημένη σε άτομα με αλλεργική ρινίτιδα, άσθμα ή ατοπική δερματίτιδα, αλλά και σε μη αλλεργικές καταστάσεις όπως παρασιτώσεις ή ορισμένες φλεγμονώδεις νόσους.
Στο πλαίσιο των εξετάσεων αλλεργίας, η Total IgE:
- Δεν δείχνει ποιο αλλεργιογόνο ευθύνεται.
- Δεν αντικαθιστά την ειδική IgE.
- Δεν καθοδηγεί δίαιτα ή αποφυγή.
- Δεν συσχετίζεται πάντα με τη βαρύτητα των συμπτωμάτων.
Ένα άτομο μπορεί να έχει φυσιολογική Total IgE και παρ’ όλα αυτά να εμφανίζει σαφή τροφική ή αναπνευστική αλλεργία. Αντίστροφα, υψηλή Total IgE χωρίς συμπτώματα δεν σημαίνει ότι χρειάζεται παρέμβαση.
Κλινική ουσία:
8
CRD / Μοριακή αλλεργιολογία: πότε αλλάζει πραγματικά τη διάγνωση
Άμεση απάντηση: Η CRD αναλύει συγκεκριμένες πρωτεΐνες ενός αλλεργιογόνου και βοηθά να ξεχωρίσουμε αληθινή πρωτοπαθή αλλεργία από διασταυρούμενη ευαισθητοποίηση.
Η Component-Resolved Diagnostics (μοριακή αλλεργιολογία) δεν μετρά απλώς IgE σε «εκχύλισμα» αλλεργιογόνου, αλλά σε επιμέρους πρωτεΐνες του. Αυτό έχει ουσιαστική κλινική σημασία.
- Διαχωρίζει πρωτοπαθή τροφική αλλεργία από διασταυρούμενη αντίδραση με γύρεις.
- Εκτιμά πιθανότητα συστηματικής αντίδρασης έναντι ήπιας στοματικής αντίδρασης (oral allergy syndrome).
- Βοηθά σε πολυευαισθητοποιημένα άτομα με πολλαπλά θετικά τεστ.
- Υποστηρίζει πιο στοχευμένο σχεδιασμό ανοσοθεραπείας.
Για παράδειγμα, σε θετική IgE στο φουντούκι, η μοριακή ανάλυση μπορεί να δείξει αν πρόκειται για ήπια διασταυρούμενη αντίδραση με γύρη σημύδας ή για πρωτοπαθή αλλεργία με αυξημένο κίνδυνο συστηματικής αντίδρασης.
Στο εργαστήριό μας εφαρμόζεται, όπου ενδείκνυται, multiplex προσέγγιση όπως το
ALEX Allergy Xplorer,
που επιτρέπει ταυτόχρονη ανάλυση πολλών αλλεργιογόνων και των επιμέρους μορίων τους.
Κλινικό όφελος:
9
Τροφικές αλλεργίες: πότε χρειάζεται έλεγχος και ποια τεστ έχουν αξία
Άμεση απάντηση: Ο έλεγχος για τροφική αλλεργία έχει νόημα όταν υπάρχει άμεση και επαναλαμβανόμενη αντίδραση μετά από συγκεκριμένη τροφή.
Η τροφική αλλεργία είναι συνήθως IgE-μεσολαβούμενη και εμφανίζεται μέσα σε λεπτά έως 1–2 ώρες από την κατανάλωση της ύποπτης τροφής. Το ιστορικό είναι καθοριστικό: ίδια τροφή → ίδια συμπτώματα → παρόμοιος χρόνος εμφάνισης.
Τυπικά συμπτώματα
- Κνίδωση ή κνησμός στο δέρμα
- Οίδημα χειλιών, γλώσσας ή βλεφάρων
- Έμετος ή κοιλιακό άλγος άμεσα μετά τη λήψη
- Συριγμός ή δύσπνοια
- Σε βαριές περιπτώσεις: αναφυλαξία
Ποιες εξετάσεις αλλεργίας χρησιμοποιούνται
- Στοχευμένη ειδική IgE στο αίμα για τη συγκεκριμένη τροφή
- Δερματικό test (prick) όταν δεν υπάρχουν αντενδείξεις
- Μοριακή ανάλυση (CRD) σε σύνθετες ή αμφίβολες περιπτώσεις
Η επιλογή δεν είναι «όλα τα τρόφιμα». Οι εξετάσεις αλλεργίας στις τροφές πρέπει να είναι στοχευμένες, βάσει ιστορικού. Τα εκτεταμένα πάνελ χωρίς σαφή επεισόδιο αυξάνουν τα ψευδώς θετικά.
Συχνά αλλεργιογόνα
- Γάλα
- Αυγό
- Ξηροί καρποί (π.χ. φουντούκι, καρύδι, αμύγδαλο)
- Φιστίκι
- Σιτάρι
- Ψάρια και θαλασσινά
Σε ορισμένες περιπτώσεις, η θετικότητα μπορεί να οφείλεται σε διασταυρούμενη αντίδραση με γύρεις (π.χ. σύνδρομο στοματικής αλλεργίας). Εκεί, η μοριακή αλλεργιολογία βοηθά να εκτιμηθεί αν πρόκειται για ήπια τοπική αντίδραση ή για πρωτοπαθή τροφική αλλεργία με μεγαλύτερο κίνδυνο.
Κλινικό συμπέρασμα:
10
Αναπνευστικές αλλεργίες: πώς οδηγεί το μοτίβο στη σωστή εξέταση
Άμεση απάντηση: Στις αναπνευστικές αλλεργίες, το χρονικό και περιβαλλοντικό μοτίβο των συμπτωμάτων καθορίζει ποιες εξετάσεις αλλεργίας έχουν πραγματικό νόημα.
Ρινική συμφόρηση, φτέρνισμα, κνησμός, επιπεφυκίτιδα, βήχας ή συριγμός δεν σημαίνουν όλα το ίδιο. Η σωστή διάγνωση ξεκινά από το πότε και το πού εμφανίζονται τα συμπτώματα.
- Όλο τον χρόνο + χειρότερα στο κρεβάτι ή το πρωί: ύποπτα ακάρεα οικιακής σκόνης.
- Εποχικά (άνοιξη / αρχές καλοκαιριού): γύρεις δέντρων ή αγρωστωδών.
- Φθινόπωρο ή σε υγρούς χώρους: μούχλες.
- Άμεσα με επαφή σε ζώα: επιθήλια γάτας ή σκύλου.
Ανάλογα με το μοτίβο, επιλέγεται:
- Δερματικό test (prick) για γύρεις ή ακάρεα
- Ειδική IgE στο αίμα όταν δεν μπορούν να γίνουν δερματικά τεστ
- Μοριακή ανάλυση (CRD) σε σύνθετες περιπτώσεις
Για αναλυτική στρατηγική διάγνωσης και θεραπείας δείτε τον οδηγό:
Αλλεργική Ρινίτιδα – Θεραπεία & Εξετάσεις
.Για τις περιπτώσεις ολοετούς ρινίτιδας από ακάρεα:
Αλλεργία στα Ακάρεα – IgE & Prick test
.
Τι αλλάζει πρακτικά όταν εντοπιστεί ο «ένοχος»;
11
Αλλεργία σε φάρμακα: τι μπορεί να ελεγχθεί (και τι όχι)
Η αλλεργία σε φάρμακα αποτελεί μία από τις συχνότερες αιτίες λανθασμένης διάγνωσης στην κλινική πράξη. Δεν υπάρχει «γενικό τεστ αλλεργίας σε φάρμακα». Η διερεύνηση είναι αυστηρά στοχευμένη και αφορά συγκεκριμένο σκεύασμα, συγκεκριμένο επεισόδιο και συγκεκριμένο τύπο αντίδρασης.
Οι αντιδράσεις διακρίνονται σε:
- Άμεσες (λεπτά–ώρες): πιθανώς IgE-μεσολαβούμενες, με κνίδωση, αγγειοοίδημα, δύσπνοια ή αναφυλαξία.
- Καθυστερημένες (ημέρες): συχνότερα μη IgE-μεσολαβούμενες, όπως μακροπαπουλώδη εξανθήματα.
Η σωστή αξιολόγηση βασίζεται σε λεπτομερές ιστορικό: ποιο φάρμακο χορηγήθηκε, σε ποια δόση, μετά από πόσο χρόνο εμφανίστηκαν τα συμπτώματα, αν υπήρξε ταυτόχρονη λήψη άλλων φαρμάκων και αν έχει προηγηθεί ανεκτικότητα.
Σε ορισμένες κατηγορίες (π.χ. πενικιλλίνες) υπάρχουν εξειδικευμένες δερματικές δοκιμασίες και πρωτόκολλα ελεγχόμενης πρόκλησης από αλλεργιολόγο. Σε πολλές άλλες περιπτώσεις, η διάγνωση της αλλεργίας σε φάρμακα παραμένει κυρίως κλινική.
Ιδιαίτερη σημασία έχει η απο-χαρακτηρισμός ψευδώς δηλωμένων αλλεργιών: μεγάλο ποσοστό ασθενών που αναφέρουν αλλεργία σε αντιβιοτικά τελικά δεν την έχουν, γεγονός που περιορίζει αδικαιολόγητα θεραπευτικές επιλογές.
Κλινική αρχή:
12
Αλλεργία σε τσίμπημα μέλισσας ή σφήκας: πότε απαιτείται διερεύνηση
Η αλλεργία σε τσίμπημα μέλισσας ή αλλεργία σε τσίμπημα σφήκας διαφέρει ουσιαστικά από το απλό τοπικό πρήξιμο. Η τοπική αντίδραση είναι συχνή και συνήθως ακίνδυνη. Αντίθετα, τα γενικευμένα συμπτώματα υποδηλώνουν συστηματική IgE-μεσολαβούμενη αντίδραση και απαιτούν άμεση αξιολόγηση.
Σημεία που υποδηλώνουν συστηματική αλλεργία:
- Κνίδωση μακριά από το σημείο του τσιμπήματος
- Δύσπνοια, βραχνάδα ή συριγμός
- Ζάλη, λιποθυμική τάση ή υπόταση
- Οίδημα προσώπου ή λαιμού
Η διερεύνηση περιλαμβάνει:
- Ειδική IgE για δηλητήριο μέλισσας ή σφήκας
- Δερματικές δοκιμασίες από εξειδικευμένο αλλεργιολόγο
Όταν επιβεβαιωθεί αλλεργία σε τσίμπημα μέλισσας ή σφήκας, η ειδική ανοσοθεραπεία δηλητηρίου μειώνει δραστικά τον κίνδυνο σοβαρής μελλοντικής αντίδρασης και αποτελεί θεραπεία αιτιολογικής παρέμβασης.
Πότε απαιτείται άμεση παραπομπή;
13Αναφυλαξία: εργαστηριακή διερεύνηση μετά το επεισόδιο
Η αναφυλαξία είναι οξεία, συστηματική αντίδραση που μπορεί να εξελιχθεί ταχέως και να απειλήσει τη ζωή. Μετά τη σταθεροποίηση του ασθενούς, η διερεύνηση στοχεύει στην τεκμηρίωση μαστοκυτταρικής ενεργοποίησης και στην αναγνώριση του υπεύθυνου εκλυτικού παράγοντα.
Η εργαστηριακή προσέγγιση περιλαμβάνει:
- Μέτρηση τρυπτάσης ορού εντός 1–4 ωρών από το επεισόδιο και σύγκριση με βασική τιμή
- Στοχευμένη ειδική IgE έναντι ύποπτου αλλεργιογόνου
- Δερματικές δοκιμασίες σε ασφαλές χρονικό διάστημα (συνήθως ≥4 εβδομάδες μετά)
Η αύξηση της τρυπτάσης υποστηρίζει μαστοκυτταρική ενεργοποίηση. Παρ’ όλα αυτά, φυσιολογική τιμή δεν αποκλείει αναφυλαξία, ιδιαίτερα σε τροφικά αίτια ή σε επεισόδια με ήπια συστηματική συμμετοχή.
Η μακροπρόθεσμη διαχείριση περιλαμβάνει σαφή αποφυγή εκλυτών, εκπαίδευση του ασθενούς, συνταγογράφηση αυτοενέσιμης αδρεναλίνης όπου ενδείκνυται και αξιολόγηση για ειδική ανοσοθεραπεία (π.χ. σε δηλητήριο υμενοπτέρων).
Κλινικός στόχος
14Ατοπική δερματίτιδα, κνίδωση, αγγειοοίδημα
Στις χρόνιες δερματολογικές παθήσεις, οι εξετάσεις αλλεργίας δεν αποτελούν αυτόματα διαγνωστική λύση. Η ένδειξή τους βασίζεται στη σαφή χρονική συσχέτιση μεταξύ έκθεσης και συμπτωμάτων.
Στην ατοπική δερματίτιδα παρατηρούνται συχνά πολλαπλές θετικότητες ειδικής IgE. Η ευαισθητοποίηση δεν ισοδυναμεί με κλινική αλλεργία ούτε συνεπάγεται γενικευμένη αποφυγή τροφών ή αλλεργιογόνων χωρίς τεκμηρίωση.
Στη χρόνια κνίδωση (>6 εβδομάδες), ο μηχανισμός είναι συνήθως μη IgE-μεσολαβούμενος. Οι τροφικές εξετάσεις σπάνια μεταβάλλουν τη θεραπευτική στρατηγική.
Το αγγειοοίδημα απαιτεί προσεκτική διαφοροδιάγνωση, ιδίως όταν δεν συνοδεύεται από κνίδωση (π.χ. κληρονομικό ή φαρμακευτικό αγγειοοίδημα).
Κλινική αρχή
15Αλλεργική ρινίτιδα & άσθμα
Η αλλεργική ρινίτιδα και το αλλεργικό άσθμα αποτελούν εκδηλώσεις ενιαίου φλεγμονώδους μηχανισμού στους αεραγωγούς. Ο εντοπισμός υπεύθυνου αλλεργιογόνου επιτρέπει στοχευμένη πρόληψη και καλύτερο έλεγχο των συμπτωμάτων.
- Στοχευμένα μέτρα μείωσης έκθεσης
- Ορθό χρονισμό φαρμακευτικής αγωγής
- Εξατομικευμένη επιλογή ανοσοθεραπείας όπου ενδείκνυται
Σε άσθμα με εποχική επιδείνωση ή συμπτώματα σε συγκεκριμένο περιβάλλον (π.χ. υπνοδωμάτιο), οι εξετάσεις αλλεργίας συμβάλλουν στη διάκριση αλλεργικού από μη αλλεργικό φαινότυπο.
Αναλυτικά:
Αλλεργική Ρινίτιδα – Θεραπεία & Εξετάσεις
16
Προετοιμασία πριν τις εξετάσεις αλλεργίας
Η σωστή προετοιμασία πριν από τις εξετάσεις αλλεργίας είναι απαραίτητη για αξιόπιστα αποτελέσματα. Οι οδηγίες διαφέρουν ανάλογα με το είδος της εξέτασης (δερματικές δοκιμασίες ή μέτρηση ειδικής IgE στο αίμα).
Στις δερματικές δοκιμασίες (prick test), τα αντιισταμινικά μειώνουν τη δερματική αντίδραση και μπορεί να οδηγήσουν σε ψευδώς αρνητικό αποτέλεσμα. Ο χρόνος διακοπής εξαρτάται από το συγκεκριμένο φάρμακο και συνήθως κυμαίνεται από 3 έως 7 ημέρες, σύμφωνα με ιατρική οδηγία.
Αντίθετα, η μέτρηση ειδικής IgE στο αίμα δεν απαιτεί νηστεία και δεν επηρεάζεται από τα αντιισταμινικά. Οι αιματολογικές εξετάσεις αλλεργίας μπορούν να πραγματοποιηθούν ανεξάρτητα από τη λήψη αυτών των φαρμάκων.
- Μην διακόπτετε καμία αγωγή χωρίς ιατρική σύσταση.
- Σε εκτεταμένο ενεργό έκζεμα, προτιμάται συχνά η εξέταση αίματος αντί για δερματικό τεστ.
- Η ειδική IgE δεν απαιτεί νηστεία.
- Συστηματικά κορτικοστεροειδή ή ανοσοκατασταλτικά φάρμακα μπορεί να επηρεάσουν τη δερματική απάντηση.
Η ενημέρωση του ιατρού για όλα τα φάρμακα που λαμβάνονται, καθώς και για πρόσφατες λοιμώξεις ή οξέα επεισόδια αλλεργίας, συμβάλλει στη σωστή ερμηνεία των εξετάσεων αλλεργίας και στην αποφυγή λανθασμένων συμπερασμάτων.
Πρακτική οδηγία
Πότε αναβάλλονται οι εξετάσεις αλλεργίας
17
Πώς ερμηνεύονται τα αποτελέσματα των εξετάσεων αλλεργίας
Η ερμηνεία των εξετάσεων αλλεργίας δεν βασίζεται αποκλειστικά σε έναν αριθμό ή σε ένα «θετικό» αποτέλεσμα. Η διαγνωστική αξία προκύπτει από τον συνδυασμό εργαστηριακού ευρήματος, κλινικού ιστορικού και σαφούς χρονικής συσχέτισης έκθεσης–συμπτωμάτων.
- Θετικό τεστ + συμβατό ιστορικό → αυξημένη πιθανότητα κλινικής αλλεργίας.
- Θετικό τεστ χωρίς συμπτώματα → πιθανή απλή ευαισθητοποίηση.
- Αρνητικό τεστ + ισχυρό ιστορικό → ανάγκη επανεκτίμησης ή εναλλακτικής διερεύνησης.
Η ένταση της ειδικής IgE ή το μέγεθος της δερματικής αντίδρασης δεν προβλέπουν με ακρίβεια τη βαρύτητα μελλοντικής αντίδρασης. Η ποσότητα έκθεσης, η οδός εισόδου και ο ατομικός ουδός αντίδρασης επηρεάζουν το κλινικό αποτέλεσμα.
Ο πρακτικός στόχος της ερμηνείας είναι σαφής: να προσδιοριστεί τι απαιτεί αποφυγή, τι δεν έχει κλινική σημασία και αν υπάρχει ένδειξη για ανοσοθεραπεία ή περαιτέρω εξειδικευμένο έλεγχο.
18
Κλάσεις ειδικής IgE: πώς διαβάζονται σωστά
Στις εξετάσεις αλλεργίας, η ειδική IgE (sIgE) εκφράζεται συχνά σε «κλάσεις» ή επίπεδα συγκέντρωσης στο αίμα (kU/L). Οι κλάσεις αποτυπώνουν τον βαθμό ανοσολογικής ευαισθητοποίησης και όχι τη βαρύτητα της αλλεργικής νόσου.
Υψηλότερη τιμή δεν σημαίνει απαραίτητα σοβαρότερη αντίδραση, ενώ χαμηλή τιμή μπορεί να είναι κλινικά σημαντική όταν το ιστορικό είναι τυπικό. Η ερμηνεία των εξετάσεων αλλεργίας προϋποθέτει πάντα συσχέτιση με τα συμπτώματα, τη χρονική σχέση έκθεσης και το συνολικό ιατρικό πλαίσιο.
| Κλάση | kU/L | Ερμηνευτική κατεύθυνση | Συχνή παγίδα |
|---|---|---|---|
| 0 | <0.35 | Αρνητικό ή οριακό αποτέλεσμα | Δεν αποκλείει μη IgE μηχανισμό |
| 1–2 | 0.35–3.5 | Ήπια ευαισθητοποίηση | Δεν συνεπάγεται αυτόματα αποφυγή |
| 3–4 | 3.5–17.5 | Μέτρια πιθανότητα κλινικής συσχέτισης | Η τιμή ≠ ένταση συμπτωμάτων |
| 5–6 | >17.5 | Ισχυρή ευαισθητοποίηση | Πιθανή διασταυρούμενη αντίδραση |
Το ουσιαστικό συμπέρασμα από τις εξετάσεις αλλεργίας προκύπτει από τον συνδυασμό ιστορικού και εργαστηριακού ευρήματος. Η αριθμητική τιμή από μόνη της δεν αρκεί για διάγνωση ούτε για θεραπευτική απόφαση.
Κλινική υπενθύμιση
Διασταυρούμενες αντιδράσεις & σύνδρομο γύρης-τροφής
Οι εξετάσεις αλλεργίας μπορεί να εμφανίζουν θετικότητα σε πολλαπλά αλλεργιογόνα λόγω διασταυρούμενων αντιδράσεων. Αυτό συμβαίνει όταν διαφορετικές πρωτεΐνες έχουν παρόμοια μοριακή δομή και αναγνωρίζονται από τα ίδια IgE αντισώματα.
Χαρακτηριστικό παράδειγμα αποτελεί το σύνδρομο γύρης-τροφής (oral allergy syndrome). Άτομο αλλεργικό σε γύρη σημύδας μπορεί να εμφανίζει ήπιο κνησμό ή ενόχληση στο στόμα μετά από κατανάλωση μήλου ή αχλαδιού. Η θετικότητα στις εξετάσεις αλλεργίας δεν ισοδυναμεί απαραίτητα με κίνδυνο συστηματικής αντίδρασης.
- Γύρη σημύδας → μήλο, αχλάδι, φουντούκι
- Γύρη αγρωστωδών → ντομάτα, πεπόνι
- Ακάρεα → οστρακοειδή (τροπομυοσίνη)
Η μοριακή ανάλυση αλλεργιογόνων (CRD) συμβάλλει στη διάκριση μεταξύ πρωτογενούς ευαισθητοποίησης και διασταυρούμενης αντίδρασης, επιτρέποντας ακριβέστερη ερμηνεία των εξετάσεων αλλεργίας και αποφυγή αδικαιολόγητων περιορισμών.
Κλινική σημασία
Σταθερές (storage proteins) vs ασταθείς (labile) πρωτεΐνες
Η μοριακή αλλεργιολογία επιτρέπει τη διάκριση μεταξύ διαφορετικών τύπων πρωτεϊνών μέσα στο ίδιο τρόφιμο. Αυτή η πληροφορία είναι κρίσιμη για την εκτίμηση κινδύνου.
- Ασταθείς (labile) πρωτεΐνες – Καταστρέφονται με τη θερμότητα και την πέψη. Συνήθως σχετίζονται με ήπια στοματικά συμπτώματα (π.χ. σύνδρομο γύρης-τροφής).
- Σταθερές (storage proteins) – Ανθεκτικές στη θερμότητα και στην πέψη. Συνδέονται συχνότερα με συστηματικές και ενδεχομένως σοβαρές αντιδράσεις.
Για παράδειγμα, στην αλλεργία στο φουντούκι ή στο φιστίκι, η θετικότητα σε storage proteins υποδηλώνει υψηλότερο κίνδυνο συστηματικής αντίδρασης σε σύγκριση με θετικότητα σε πρωτεΐνες που σχετίζονται με γύρη.
Η σωστή ερμηνεία των εξετάσεων αλλεργίας σε επίπεδο συστατικών (component-resolved diagnostics) επιτρέπει πιο εξατομικευμένη εκτίμηση κινδύνου και αποφεύγει γενικευμένες, αδικαιολόγητες αποφυγές τροφών.
Κλινική εφαρμογή
19
Συνήθη διαγνωστικά λάθη στις εξετάσεις αλλεργίας
Τα συχνότερα διαγνωστικά λάθη στις εξετάσεις αλλεργίας εμφανίζονται όταν το εργαστηριακό αποτέλεσμα ερμηνεύεται αποκομμένα από το κλινικό ιστορικό. Η αλλεργιολογική διερεύνηση οφείλει να απαντά σε συγκεκριμένο ιατρικό ερώτημα και όχι να λειτουργεί ως γενικός προληπτικός έλεγχος.
- Διενέργεια τεστ χωρίς σαφή συμπτωματολογία – η τυχαία θετικότητα δεν σημαίνει απαραίτητα κλινική αλλεργία.
- Εκτεταμένα πάνελ τροφών χωρίς τεκμηριωμένο επεισόδιο – αυξάνουν την πιθανότητα ψευδώς θετικών ευρημάτων.
- Δίαιτες αποκλεισμού βάσει χαμηλών τιμών ειδικής IgE – ενδέχεται να οδηγήσουν σε διατροφικές ελλείψεις, ιδιαίτερα σε παιδιά.
- Σύγχυση αλλεργίας με δυσανεξία – πρόκειται για διαφορετικό μηχανισμό και απαιτεί διαφορετική αντιμετώπιση.
- Υπερερμηνεία της “κλάσης” ειδικής IgE – η αριθμητική τιμή δεν ισοδυναμεί με βαρύτητα ή πιθανότητα σοβαρής αντίδρασης.
Η ορθολογική χρήση των εξετάσεων αλλεργίας αποσκοπεί σε σαφές και πρακτικό συμπέρασμα: ποιος παράγοντας απαιτεί αποφυγή, ποιο εύρημα δεν έχει κλινική σημασία και αν υπάρχει ένδειξη για ανοσοθεραπεία ή περαιτέρω εξειδικευμένο έλεγχο.
Κλινικό σχόλιο
Συχνό κλινικό λάθος
20Ποιο τεστ να κάνω; πρακτικός οδηγός επιλογής
Η επιλογή της κατάλληλης εξέτασης αλλεργίας βασίζεται στο μοτίβο των συμπτωμάτων, στη χρονική τους συσχέτιση με την έκθεση και στο αναλυτικό ιστορικό. Οι εξετάσεις έχουν αξία όταν απαντούν σε συγκεκριμένο κλινικό ερώτημα και όχι όταν διενεργούνται λόγω γενικής ανησυχίας.
Η στοχευμένη προσέγγιση μειώνει τα ψευδώς θετικά αποτελέσματα και οδηγεί σε πρακτικά αξιοποιήσιμα συμπεράσματα.
| Κλινικό σενάριο | Προτεινόμενη πρώτη επιλογή | Σχόλιο |
|---|---|---|
| Εποχικά συμπτώματα (άνοιξη/καλοκαίρι) | Δερματικές δοκιμασίες (prick test) γύρεων | Στόχευση ανά εποχή και γεωγραφική περιοχή |
| Συμπτώματα στο σπίτι καθ’ όλη τη διάρκεια του έτους | Ειδική IgE ή δερματικές δοκιμασίες για ακάρεα | Συχνό αίτιο ολοετούς ρινίτιδας ή άσθματος |
| Άμεση αντίδραση μετά από συγκεκριμένη τροφή | Στοχευμένη ειδική IgE για την ύποπτη τροφή | Αποφυγή γενικών «πάνελ τροφών» χωρίς τεκμηρίωση |
| Πολλαπλές θετικότητες ή ασαφές ιστορικό | Μοριακή ανάλυση αλλεργιογόνων | Διαχωρισμός πραγματικής αλλεργίας από διασταυρούμενες αντιδράσεις |
Η σωστή επιλογή εξέτασης δεν αποσκοπεί στην παραγωγή περισσότερων αποτελεσμάτων, αλλά στην παροχή σαφούς απάντησης: ποιος παράγοντας ευθύνεται για τα συμπτώματα και ποια πρακτικά μέτρα απαιτούνται.
Πότε δεν χρειάζεται καμία εξέταση
21
Παιδιά, εγκυμοσύνη & ειδικές ομάδες
Η αλλεργιολογική διερεύνηση σε παιδιά, εγκύους και ειδικές ομάδες απαιτεί ιδιαίτερη προσοχή και εξατομίκευση. Η βασική αρχή παραμένει η ίδια: οι εξετάσεις αλλεργίας διενεργούνται όταν υπάρχει σαφές κλινικό ερώτημα.
Στα παιδιά, η υπερδιάγνωση τροφικής αλλεργίας μπορεί να οδηγήσει σε περιττούς διατροφικούς περιορισμούς και διατροφικές ελλείψεις. Η στοχευμένη μέτρηση ειδικής IgE ή η κατάλληλη δερματική δοκιμασία βοηθούν στη λήψη πρακτικών και ασφαλών αποφάσεων.
Κατά την εγκυμοσύνη, προτεραιότητα έχει η ασφάλεια. Όταν απαιτείται διερεύνηση, η αιματολογική εξέταση ειδικής IgE αποτελεί συχνά την προτιμώμενη επιλογή, αποφεύγοντας παρεμβάσεις που δεν είναι απολύτως απαραίτητες.
Σε ηλικιωμένους ή ασθενείς με πολλαπλά νοσήματα, η ερμηνεία των αποτελεσμάτων γίνεται εξατομικευμένα, λαμβάνοντας υπόψη τη φαρμακευτική αγωγή, τις συννοσηρότητες και την πιθανότητα μη αλλεργικών αιτιών των συμπτωμάτων.
Κλινική υπενθύμιση
22
Ανοσοθεραπεία (εμβόλια αλλεργίας): πότε έχει νόημα
Η ειδική ανοσοθεραπεία στοχεύει στη σταδιακή μείωση της ευαισθησίας σε συγκεκριμένο αλλεργιογόνο μέσω ελεγχόμενης χορήγησης. Δεν αποτελεί γενική θεραπεία για «όλες τις αλλεργίες», αλλά εφαρμόζεται όταν υπάρχει σαφής τεκμηρίωση του υπεύθυνου παράγοντα.
Ενδείκνυται σε:
- Επίμονη αλλεργική ρινίτιδα παρά τη σωστή φαρμακευτική αγωγή
- Επιλεγμένους ασθενείς με αλλεργικό άσθμα
- Αλλεργία σε δηλητήριο μέλισσας ή σφήκας μετά από συστηματική αντίδραση
Η επιλογή του κατάλληλου στόχου (π.χ. συγκεκριμένη γύρη ή ακάρεο) βασίζεται στη συνδυαστική αξιολόγηση ιστορικού, ειδικής IgE και, όπου απαιτείται, μοριακής ανάλυσης αλλεργιογόνων.
Όταν εφαρμόζεται σωστά και σε επιλεγμένους ασθενείς, η ανοσοθεραπεία μπορεί να μειώσει τη συμπτωματολογία, τη χρήση φαρμάκων και τον κίνδυνο μελλοντικών σοβαρών αντιδράσεων.
Κλινική προϋπόθεση
23
Ακάρεα: στοχευμένος έλεγχος & μέτρα που πραγματικά δουλεύουν
Τα ακάρεα οικιακής σκόνης είναι κορυφαία αιτία ολοετούς (perennial) αλλεργικής ρινίτιδας. Αν το ιστορικό «φωνάζει ακάρεα» (πρωινή συμφόρηση, φτέρνισμα όταν στρώνετε κρεβάτι, επιδείνωση σε χαλιά/υφάσματα), ο έλεγχος είναι συνήθως υψηλής απόδοσης και πρακτικά χρήσιμος.
Δες και το αναλυτικό άρθρο μας: Αλλεργία στα ακάρεα – IgE, prick test, συμπτώματα, θεραπεία, όπου περιγράφονται χαρακτηριστικά σημεία και πώς ξεχωρίζει από «απλό μπούκωμα».
Ποια μέτρα στο σπίτι έχουν συνήθως μεγαλύτερη αξία (χωρίς υπερβολές):
- Εστίαση στο υπνοδωμάτιο: εκεί περνάμε πολλές ώρες και η έκθεση είναι συνεχής.
- Πλύσιμο κλινοσκεπασμάτων συχνά (όσο επιτρέπει το ύφασμα/οδηγίες),
- Μείωση “δεξαμενών σκόνης” (π.χ. βαριά υφάσματα, πολλά διακοσμητικά στο υπνοδωμάτιο),
- Στοχευμένη καθαριότητα (ιδίως σε στρώματα/χαλιά).
Το κλειδί είναι η συνέπεια. Μία «μεγάλη καθαριότητα» μία φορά δεν αλλάζει μόνιμα την έκθεση. Αντίθετα, λίγες στοχευμένες συνήθειες εβδομαδιαία έχουν πολύ καλύτερο αποτέλεσμα.
24
«Θετικό τεστ» αλλά λίγα συμπτώματα: διασταυρούμενες αντιδράσεις & CRD
Ένα από τα πιο συχνά “μπερδέματα” είναι το εξής: βγαίνουν πολλά θετικά σε γύρεις ή τροφές, αλλά ο ασθενής δεν έχει αντίστοιχα επεισόδια. Αυτό συμβαίνει συχνά λόγω διασταυρούμενων αντιδράσεων: το ανοσοποιητικό αναγνωρίζει παρόμοιες πρωτεΐνες σε διαφορετικές πηγές (π.χ. γύρη και ορισμένα φρούτα/λαχανικά).
Εδώ το CRD είναι ιδιαίτερα χρήσιμο, γιατί ξεχωρίζει αν η θετικότητα αφορά πρωτεΐνες που συνδέονται κυρίως με ήπιες στοματικές ενοχλήσεις ή αν αφορά “πυρήνα” τροφικής αλλεργίας. Για το πρακτικό κομμάτι της μοριακής ανάλυσης, δες: ALEX (Allergy Xplorer).
Πρακτικός κανόνας:
25
Συχνές Ερωτήσεις (FAQ)
Prick test ή ειδική IgE στο αίμα: ποιο είναι καλύτερο;
Η επιλογή εξαρτάται από το ιστορικό, την ηλικία, τη λήψη φαρμάκων και την κατάσταση του δέρματος· και οι δύο μέθοδοι είναι αξιόπιστες όταν είναι στοχευμένες και ερμηνεύονται κλινικά.
Μπορώ να κάνω ειδική IgE ενώ παίρνω αντιισταμινικά;
Ναι, η ειδική IgE στο αίμα δεν επηρεάζεται από τα αντιισταμινικά, σε αντίθεση με τα δερματικά τεστ που μπορεί να δώσουν ψευδώς αρνητικό αποτέλεσμα.
Γιατί μπορεί να βγει θετικό τεστ χωρίς να έχω συμπτώματα;
Ένα θετικό αποτέλεσμα μπορεί να δείχνει απλή ευαισθητοποίηση ή διασταυρούμενη αντίδραση και όχι απαραίτητα κλινικά σημαντική αλλεργία.
Αξίζει να κάνω «πάνελ τροφών» χωρίς επεισόδιο μετά από τροφή;
Συνήθως όχι, γιατί τα τυχαία θετικά αποτελέσματα μπορεί να οδηγήσουν σε αδικαιολόγητες αποφυγές και διατροφικούς περιορισμούς χωρίς πραγματικό όφελος.
Τι προσφέρει η μοριακή αλλεργιολογία (CRD/ALEX);
Επιτρέπει τον διαχωρισμό πραγματικής τροφικής αλλεργίας από διασταυρούμενη ευαισθητοποίηση και βοηθά στην ακριβέστερη εκτίμηση κινδύνου σε πολύπλοκες ή πολυευαισθητοποιημένες περιπτώσεις.
Αν η ειδική IgE είναι υψηλή, σημαίνει ότι θα κάνω σοβαρή αντίδραση;
Όχι απαραίτητα· η τιμή της IgE δείχνει επίπεδο ευαισθητοποίησης και όχι αυτόματα τη βαρύτητα των συμπτωμάτων, η οποία εξαρτάται από πολλούς κλινικούς παράγοντες.
Πότε χρειάζεται έλεγχος για αλλεργία μετά από αναφυλαξία;
Η διερεύνηση γίνεται μετά τη σταθεροποίηση, με μέτρηση τρυπτάσης και στοχευμένες εξετάσεις για τον πιθανό εκλυτικό παράγοντα, συνήθως λίγες εβδομάδες μετά το επεισόδιο.
26
Κλείστε Ραντεβού & Βιβλιογραφία
Ερμηνεία αποτελεσμάτων από ιατρό στο εργαστήριό μας. Μπορείτε να προγραμματίσετε εξέταση ή να δείτε τον πλήρη κατάλογο διαθέσιμων εξετάσεων.
https://mikrobiologikolamia.gr/katalogos-eksetaseon/
https://www.jacionline.org/article/S0091-6749(17)30919-3/fulltext
https://pubmed.ncbi.nlm.nih.gov/37815205/
https://hub.eaaci.org/resources_guidelines/eaaci-guidelines-on-the-management-of-ige-mediated-food-allergy/
https://pubmed.ncbi.nlm.nih.gov/33204386/
https://onlinelibrary.wiley.com/doi/10.1111/all.13262
Δρ. Παντελής Αναγνωστόπουλος, Ιατρός Μικροβιολόγος – Βιοπαθολόγος
Μικροβιολογικό Εργαστήριο Λαμίας, Έσλιν 19, Λαμία 35100
📞 +30-22310-66841 • Δευτέρα–Παρασκευή 07:00–13:30