Β-Αιμολυτικός Στρεπτόκοκκος Ομάδας Α (GAS) – Πλήρης Επιστημονικός Οδηγός
Τελευταία ενημέρωση:
Η σελίδα αυτή συγκεντρώνει τη σύγχρονη επιστημονική γνώση για τον
β-αιμολυτικό στρεπτόκοκκο ομάδας Α (GAS):
μικροβιολογία, παθογένεια, κλινικές εκδηλώσεις, επιπλοκές, διάγνωση, θεραπεία και δημόσια υγεία.
1
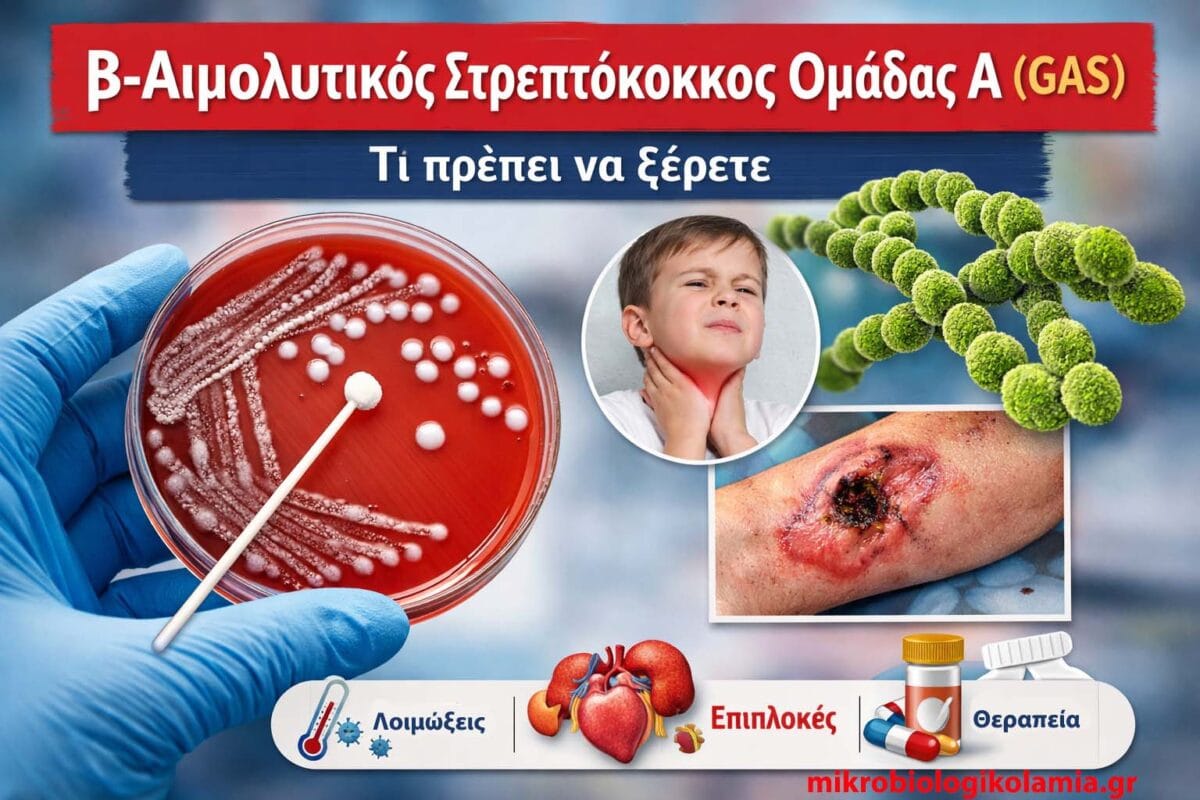
Τι είναι ο GAS
Ο β-αιμολυτικός στρεπτόκοκκος ομάδας Α (Group A Streptococcus – GAS), με επιστημονική ονομασία
Streptococcus pyogenes, είναι Gram-θετικός κόκκος που αποικίζει τον φάρυγγα και το
δέρμα του ανθρώπου και αποτελεί μία από τις σημαντικότερες αιτίες
βακτηριακών λοιμώξεων παγκοσμίως.
Κλινικά, ο GAS ευθύνεται για ένα ευρύ φάσμα νοσημάτων:
από απλή στρεπτοκοκκική φαρυγγίτιδα και οστρακιά
έως απειλητικές για τη ζωή καταστάσεις, όπως
σηψαιμία, νεκρωτική απονευρωσίτιδα
και στρεπτοκοκκικό σύνδρομο τοξικού shock (STSS).
Ο όρος «β-αιμολυτικός» περιγράφει την ικανότητά του να προκαλεί
πλήρη λύση των ερυθρών αιμοσφαιρίων σε αιματούχο άγαρ, χαρακτηριστικό που
σχετίζεται με την έντονη παθογένεια και τις τοξίνες του.
Ο ίδιος μικροοργανισμός που προκαλεί «απλό πονόλαιμο» μπορεί,
υπό συγκεκριμένες συνθήκες, να οδηγήσει σε
ταχεία πολυοργανική ανεπάρκεια και θάνατο.
2
Πώς μεταδίδεται
Ο GAS μεταδίδεται κυρίως με αναπνευστικά σταγονίδια
(βήχας, φτάρνισμα, ομιλία σε κοντινή απόσταση)
και με άμεση επαφή με μολυσμένες εκκρίσεις,
τραύματα ή δερματικές βλάβες.
Ιδιαίτερη επιδημιολογική σημασία έχουν οι
ασυμπτωματικοί φορείς,
ιδίως παιδιά σχολικής ηλικίας, οι οποίοι μπορούν να
φιλοξενούν τον GAS στον φάρυγγα χωρίς συμπτώματα
και να τον μεταδίδουν αθόρυβα σε οικογένειες και σχολικές μονάδες.
Η μεταδοτικότητα είναι υψηλότερη τις πρώτες ημέρες της λοίμωξης
και σε περιβάλλοντα με στενή επαφή
(σχολεία, παιδικοί σταθμοί, στρατόπεδα, οικογένειες).
Μετά την έναρξη κατάλληλης αντιβιοτικής αγωγής,
ο ασθενής συνήθως παύει να είναι μεταδοτικός σε περίπου
24 ώρες, γεγονός που είναι κρίσιμο για την επιστροφή σε σχολείο ή εργασία.
3
Παθογένεια & παράγοντες λοιμογόνου δύναμης
Η κλινική βαρύτητα του GAS δεν καθορίζεται απλώς από την παρουσία του βακτηρίου,
αλλά από την αλληλεπίδραση του μικροοργανισμού με το ανοσοποιητικό σύστημα του ξενιστή.
Ορισμένα στελέχη είναι ικανά να προκαλέσουν ήπια φαρυγγίτιδα, ενώ άλλα
οδηγούν σε εκρηκτικές, πολυσυστηματικές λοιμώξεις.
Η παθογένεια βασίζεται σε τρεις κύριους άξονες:
αποφυγή της ανοσολογικής κάθαρσης,
άμεση βλάβη ιστών και,
σε ορισμένες περιπτώσεις,
υπερδιέγερση του ανοσοποιητικού.
- M-protein: πρωτεΐνη επιφανείας που εμποδίζει τη φαγοκυττάρωση.
Ορισμένοι ορότυποι σχετίζονται με την ανάπτυξη
ρευματικού πυρετού λόγω ανοσολογικής διασταυρούμενης αντίδρασης. - Streptolysin O & S: αιμολυσίνες που προκαλούν
κυτταρική λύση και φλεγμονή.
Η Streptolysin O είναι η βάση του εργαστηριακού δείκτη ASO. - Εξωτοξίνες (superantigens): μπορούν να ενεργοποιήσουν μαζικά Τ-λεμφοκύτταρα,
οδηγώντας σε στρεπτοκοκκικό σύνδρομο τοξικού shock (STSS). - Hyaluronidase, streptokinase, DNases:
ένζυμα που επιτρέπουν στον GAS να
διασπά τον ιστικό φραγμό και να εξαπλώνεται γρήγορα στο δέρμα και στο υποδόριο.
Οι σοβαρές διεισδυτικές λοιμώξεις από GAS δεν είναι θέμα «ποσότητας» βακτηρίων,
αλλά τύπου στελέχους και ανοσολογικής απάντησης του ασθενούς.
4
Κλινικές εκδηλώσεις: μη διεισδυτικές λοιμώξεις
Οι μη διεισδυτικές λοιμώξεις αποτελούν τη συντριπτική πλειονότητα των περιπτώσεων GAS
και αφορούν κυρίως τον φάρυγγα και το δέρμα.
Στις περισσότερες περιπτώσεις έχουν καλή πρόγνωση όταν διαγνωστούν και θεραπευτούν έγκαιρα.
- Στρεπτοκοκκική φαρυγγίτιδα / αμυγδαλίτιδα:
οξύς πονόλαιμος, πυρετός, διογκωμένες αμυγδαλές με εξίδρωμα,
συχνότερη σε παιδιά και εφήβους. - Οστρακιά:
συνδυασμός φαρυγγίτιδας με
ερυθρό, τραχύ εξάνθημα και «φράουλα» γλώσσα,
λόγω στρεπτοκοκκικών τοξινών. - Ερυσίπελας και κυτταρίτιδα:
επώδυνες, θερμές, ερυθρές δερματικές βλάβες,
συχνά με σαφή όρια. - Πυοδερμία (impetigo):
επιφανειακή δερματική λοίμωξη, συχνή σε παιδιά,
με χαρακτηριστικές κρούστες. - Περιαμυγδαλικό απόστημα:
επιπλοκή της φαρυγγίτιδας με έντονο πόνο,
δυσκολία στην κατάποση και αλλαγή φωνής.
Η αντιμετώπιση της φαρυγγίτιδας «σαν απλό κρυολόγημα»
χωρίς έλεγχο για GAS μπορεί να
αυξήσει τον κίνδυνο ρευματικού πυρετού σε ευπαθείς πληθυσμούς.
5
Διεισδυτικές λοιμώξεις: πότε είναι επείγον
Οι διεισδυτικές λοιμώξεις από GAS είναι σπάνιες αλλά
αντιπροσωπεύουν την πιο επικίνδυνη μορφή της νόσου,
καθώς το βακτήριο εισέρχεται στο αίμα ή στους
βαθείς ιστούς και προκαλεί ταχεία συστηματική φλεγμονώδη αντίδραση.
Η κλινική εικόνα συχνά εξελίσσεται μέσα σε λίγες ώρες και μπορεί να οδηγήσει σε
πολυοργανική ανεπάρκεια ακόμη και σε προηγουμένως υγιή άτομα.
- Νεκρωτική απονευρωσίτιδα:
εξαιρετικά επώδυνη λοίμωξη μαλακών μορίων με
πόνο δυσανάλογο της δερματικής εικόνας,
ταχεία επέκταση και τοξικότητα. - Στρεπτοκοκκικό σύνδρομο τοξικού shock (STSS):
απότομη υπόταση, πυρετός και
δυσλειτουργία πολλαπλών οργάνων λόγω υπεραντίδρασης του ανοσοποιητικού. - Βακτηριαιμία / σηψαιμία:
παρουσία GAS στο αίμα με
ρίγος, πυρετό, σύγχυση και αιμοδυναμική αστάθεια.
ταχύπνοια, υπόταση, σύγχυση,
έντονος πόνος στο δέρμα ή στους μυς,
ταχεία επιδείνωση της γενικής κατάστασης ή
αδυναμία σίτισης και ενυδάτωσης σε παιδί.
6
GAS στα παιδιά
Στα παιδιά ηλικίας 5–15 ετών ο GAS αποτελεί την
κυριότερη αιτία βακτηριακής φαρυγγίτιδας.
Η λοίμωξη συχνά εμφανίζεται με
πυρετό, πονόλαιμο και διογκωμένες αμυγδαλές,
ενώ μπορεί να συνοδεύεται από οστρακιά.
Η έγκαιρη διάγνωση και η σωστή αντιβιοτική αγωγή
δεν μειώνουν μόνο τη διάρκεια των συμπτωμάτων,
αλλά προστατεύουν από ανοσολογικές επιπλοκές,
κυρίως τον ρευματικό πυρετό και τη
μεταστρεπτοκοκκική σπειραματονεφρίτιδα.
Σε παιδί με πονόλαιμο και πυρετό,
η διάκριση μεταξύ ιογενούς και στρεπτοκοκκικής φαρυγγίτιδας
είναι κρίσιμη για την αποφυγή
μακροχρόνιων καρδιακών και νεφρικών επιπλοκών.
7
GAS στην εγκυμοσύνη & λοχεία
Η λοίμωξη από GAS στην εγκυμοσύνη είναι σπάνια,
αλλά η λοίμωξη της λοχείας (puerperal sepsis)
αποτελεί μία από τις πιο επικίνδυνες κλινικές εκδηλώσεις του βακτηρίου.
Συνήθως εμφανίζεται μέσα στις πρώτες 10 ημέρες μετά τον τοκετό
και μπορεί να εξελιχθεί σε σηψαιμία μέσα σε λίγες ώρες.
Ο GAS μπορεί να εισέλθει στη μήτρα μέσω μικροτραυματισμών,
καισαρικής τομής ή ρήξεων του περινέου,
και να προκαλέσει ταχεία βακτηριαιμία και τοξιναιμία.
Πυρετός, έντονος πόνος στην κοιλιά ή στο περίνεο,
κακουχία ή υπόταση μετά τον τοκετό
απαιτούν άμεση νοσοκομειακή εκτίμηση.
8
Διάγνωση: rapid, καλλιέργεια, PCR
Η διάγνωση της στρεπτοκοκκικής φαρυγγίτιδας βασίζεται στον συνδυασμό
κλινικής εικόνας και εργαστηριακής επιβεβαίωσης,
καθώς τα συμπτώματα συχνά επικαλύπτονται με ιογενείς λοιμώξεις.
Το rapid Strep A ανιχνεύει άμεσα αντιγόνα του GAS
και παρέχει αποτέλεσμα μέσα σε λίγα λεπτά,
ενώ η καλλιέργεια φαρυγγικού επιχρίσματος
παραμένει το χρυσό πρότυπο με υψηλή ευαισθησία.
Η PCR προσφέρει τη μέγιστη διαγνωστική ακρίβεια,
όπου είναι διαθέσιμη.
Όταν το rapid είναι αρνητικό αλλά η κλινική υποψία παραμένει υψηλή,
ιδίως σε παιδιά,
συνιστάται επιβεβαίωση με καλλιέργεια
ώστε να μη χαθεί η διάγνωση GAS.
9
Θεραπεία: τι ισχύει σήμερα
Ο GAS παραμένει καθολικά ευαίσθητος στην πενικιλλίνη,
γεγονός μοναδικό για παθογόνο με τόσο μεγάλη παγκόσμια διασπορά.
Η αντιβιοτική θεραπεία στοχεύει σε τρία επίπεδα:
ανακούφιση συμπτωμάτων,
πρόληψη επιπλοκών και
διακοπή της μετάδοσης.
- Πενικιλλίνη V ή αμοξυκιλλίνη από το στόμα,
συνήθως για 10 ημέρες, αποτελούν την πρώτη επιλογή. - Βενζαθινική πενικιλλίνη ενδομυϊκά,
εφάπαξ δόση, χρήσιμη σε ασθενείς με κακή συμμόρφωση. - Σε αλλεργία στις β-λακτάμες,
χρησιμοποιούνται κλινδαμυκίνη ή μακρολίδες,
με επιλογή που λαμβάνει υπόψη τα τοπικά ποσοστά αντοχής.
Η ολοκλήρωση της πλήρους αγωγής είναι απαραίτητη
όχι μόνο για την ίαση,
αλλά και για την πρόληψη ρευματικού πυρετού.
10
Αντοχή στα αντιβιοτικά: τι να περιμένετε
Σε αντίθεση με πολλά άλλα βακτήρια,
δεν έχουν αναφερθεί ποτέ στελέχη GAS ανθεκτικά στην πενικιλλίνη,
παρά δεκαετίες εκτεταμένης χρήσης της.
Αυτό καθιστά την πενικιλλίνη το σταθερό θεμέλιο της θεραπείας.
Αντίθετα, η αντοχή στις μακρολίδες
(π.χ. ερυθρομυκίνη, αζιθρομυκίνη)
έχει αυξηθεί σε αρκετές χώρες,
γεγονός που επηρεάζει τη θεραπεία
σε ασθενείς με αλλεργία στη β-λακτάμη.
Η επιλογή εναλλακτικού αντιβιοτικού στον αλλεργικό ασθενή
δεν είναι «τυπική» και πρέπει να λαμβάνει υπόψη
τα τοπικά δεδομένα αντοχής.
11
Επιπλοκές: ρευματικός πυρετός & σπειραματονεφρίτιδα
Οι σημαντικότερες μη-πυογόνες επιπλοκές μετά από λοίμωξη από GAS
δεν προκαλούνται από άμεση παρουσία του βακτηρίου,
αλλά από ανοσολογική αντίδραση του οργανισμού
εναντίον στρεπτοκοκκικών αντιγόνων.
Ο ρευματικός πυρετός εμφανίζεται εβδομάδες μετά από
μη θεραπευμένη ή ανεπαρκώς θεραπευμένη φαρυγγίτιδα
και μπορεί να οδηγήσει σε
χρόνια βαλβιδοπάθεια.
Η μεταστρεπτοκοκκική σπειραματονεφρίτιδα
μπορεί να ακολουθήσει τόσο φαρυγγίτιδα όσο και δερματική λοίμωξη,
προκαλώντας αιματουρία, οίδημα και υπέρταση.
Η έγκαιρη διάγνωση και πλήρης θεραπεία της στρεπτοκοκκικής φαρυγγίτιδας
είναι το μόνο αποδεδειγμένο μέτρο
πρόληψης του ρευματικού πυρετού.
12
Πρόληψη & δημόσια υγεία
Η πρόληψη της διασποράς του GAS βασίζεται σε απλά,
αλλά εξαιρετικά αποτελεσματικά μέτρα
δημόσιας υγείας και ατομικής υγιεινής.
- Σχολαστική υγιεινή χεριών και αποφυγή κοινής χρήσης
ποτηριών, σκευών και προσωπικών αντικειμένων. - Απομόνωση στο σπίτι για περίπου 24 ώρες
μετά την έναρξη αντιβιοτικής αγωγής και την υποχώρηση του πυρετού. - Έγκαιρη αναγνώριση «κόκκινων σημείων»
που υποδηλώνουν σοβαρή ή διεισδυτική λοίμωξη. - Δεν υπάρχει ακόμη διαθέσιμο εμβόλιο,
αλλά η ανάπτυξη εμβολίων GAS
αποτελεί ενεργό και προτεραιοποιημένο πεδίο έρευνας διεθνώς.
13
Συχνές Ερωτήσεις (FAQ)
Πότε είναι μεταδοτικός ο GAS;
Από 1–2 ημέρες πριν την έναρξη συμπτωμάτων έως περίπου 24 ώρες μετά την έναρξη κατάλληλης αντιβιοτικής αγωγής.
Μπορεί να υπάρχει φορεία χωρίς συμπτώματα;
Ναι. Ιδιαίτερα στα παιδιά είναι συχνός ο ασυμπτωματικός αποικισμός του φάρυγγα.
Υπάρχει εμβόλιο για GAS;
Όχι ακόμη διαθέσιμο, αλλά πολλά υποψήφια εμβόλια βρίσκονται σε προχωρημένες φάσεις κλινικών δοκιμών.
Πρέπει να παίρνω πάντα αντιβιοτικά αν έχω GAS;
Ναι. Η αντιβιοτική θεραπεία μειώνει τη διάρκεια των συμπτωμάτων και προλαμβάνει σοβαρές επιπλοκές όπως ο ρευματικός πυρετός.
Πότε μπορεί ένα παιδί να επιστρέψει στο σχολείο;
Μετά από 24 ώρες αντιβιοτικής αγωγής και εφόσον έχει υποχωρήσει ο πυρετός.
Τι σημαίνει θετικό ASO;
Δείχνει πρόσφατη επαφή με GAS, όχι απαραίτητα ενεργή λοίμωξη.
Μπορεί ο GAS να προκαλέσει καρδιακά προβλήματα;
Ναι. Ο ρευματικός πυρετός μετά από μη θεραπευμένη φαρυγγίτιδα μπορεί να προκαλέσει μόνιμη βλάβη στις καρδιακές βαλβίδες.
Πρέπει να ελέγχονται και τα υπόλοιπα μέλη της οικογένειας;
Όχι προληπτικά. Έλεγχος συνιστάται μόνο αν εμφανιστούν συμπτώματα ή αν υπάρχει ιστορικό επαναλαμβανόμενων λοιμώξεων στο σπίτι.
Είναι το rapid Strep A αξιόπιστο;
Ναι. Έχει υψηλή ειδικότητα, αλλά όταν είναι αρνητικό σε παιδί με έντονα συμπτώματα χρειάζεται επιβεβαίωση με καλλιέργεια.
14
Κλείστε Ραντεβού
Ερμηνεία αποτελεσμάτων από ιατρό στο εργαστήριό μας.
Μπορείτε να προγραμματίσετε εξέταση για β-αιμολυτικό στρεπτόκοκκο ομάδας Α (GAS)
ή να δείτε τον πλήρη κατάλογο διαθέσιμων εξετάσεων.
15
Βιβλιογραφία
https://www.cdc.gov/groupastrep/
https://doi.org/10.1093/cid/cis629
https://www.who.int/publications/i/item/9789240071125
https://doi.org/10.1128/CMR.00101-13
https://mikrobiologikolamia.gr/katalogos-eksetaseon/
Δρ. Παντελής Αναγνωστόπουλος, Ιατρός Μικροβιολόγος – Βιοπαθολόγος
Μικροβιολογικό Εργαστήριο Λαμίας, Έσλιν 19, Λαμία 35100
📞 +30-22310-66841 • Δευτέρα–Παρασκευή 07:00–13:30