Διουρητικά Φάρμακα: Τύποι, Παρενέργειες & Εξετάσεις
Διουρητικά Φάρμακα: Τύποι, Χρήσεις, Παρενέργειες και Εξετάσεις που Χρειάζονται
Σύντομη περίληψη:
Τα διουρητικά φάρμακα βοηθούν τον οργανισμό να αποβάλει περισσότερο νερό και νάτριο μέσω των νεφρών. Χρησιμοποιούνται κυρίως σε υπέρταση, καρδιακή ανεπάρκεια, οιδήματα και ορισμένες νεφρικές ή ηπατικές καταστάσεις.
Δεν είναι όλα τα διουρητικά ίδια. Άλλο ρόλο έχουν τα θειαζιδικά διουρητικά, άλλο τα διουρητικά της αγκύλης όπως η φουροσεμίδη και η τορασεμίδη, και άλλο τα καλιοσυντηρητικά διουρητικά όπως η σπιρονολακτόνη.
Η ασφαλής χρήση τους απαιτεί σωστή ιατρική παρακολούθηση, επειδή μπορούν να επηρεάσουν κάλιο, νάτριο, μαγνήσιο, ουρία, κρεατινίνη, eGFR, πίεση, ενυδάτωση και συμπτώματα όπως ζάλη, κράμπες ή αδυναμία.
1Τι είναι τα διουρητικά φάρμακα
Τα διουρητικά είναι φάρμακα που αυξάνουν την παραγωγή ούρων και βοηθούν τον οργανισμό να αποβάλει περίσσεια νερού και νατρίου. Στην καθημερινή ιατρική πράξη συχνά αποκαλούνται και «χάπια για τα υγρά», αλλά αυτός ο όρος είναι απλουστευτικός. Δεν αφαιρούν απλώς νερό. Επηρεάζουν την ισορροπία υγρών, αλάτων, πίεσης και νεφρικής λειτουργίας, γι’ αυτό χρειάζονται σωστή χρήση και παρακολούθηση.
Η βασική τους δράση γίνεται στους νεφρούς. Οι νεφροί φιλτράρουν συνεχώς το αίμα και ρυθμίζουν πόσο νερό, νάτριο, κάλιο, μαγνήσιο και άλλα στοιχεία θα κρατήσει ή θα αποβάλει ο οργανισμός. Τα διουρητικά παρεμβαίνουν σε συγκεκριμένα σημεία αυτής της διαδικασίας. Ανάλογα με το σημείο δράσης τους, έχουν διαφορετική ισχύ, διαφορετικές ενδείξεις και διαφορετικό προφίλ παρενεργειών.
Για παράδειγμα, ένα διουρητικό της αγκύλης όπως η φουροσεμίδη ή η τορασεμίδη έχει ισχυρότερη διουρητική δράση και χρησιμοποιείται συχνά όταν υπάρχει σημαντική κατακράτηση υγρών. Αντίθετα, ένα θειαζιδικό ή θειαζιδικού τύπου διουρητικό χρησιμοποιείται συχνά στη ρύθμιση της αρτηριακής πίεσης. Ένα καλιοσυντηρητικό διουρητικό, όπως η σπιρονολακτόνη, έχει διαφορετικό ρόλο, επειδή μπορεί να περιορίζει την απώλεια καλίου ή να ανταγωνίζεται την αλδοστερόνη.
Το σημαντικό είναι ότι η λέξη «διουρητικό» δεν περιγράφει ένα μόνο φάρμακο. Περιγράφει μια ολόκληρη κατηγορία φαρμάκων. Γι’ αυτό όταν κάποιος λέει «παίρνω διουρητικό», χρειάζεται να ξέρουμε ποιο ακριβώς φάρμακο παίρνει, σε ποια δόση, για ποια πάθηση, μαζί με ποια άλλα φάρμακα και με ποια πρόσφατα εργαστηριακά αποτελέσματα.
2Πότε χρησιμοποιούνται τα διουρητικά
Τα διουρητικά χρησιμοποιούνται όταν ο γιατρός θέλει να μειώσει την κατακράτηση υγρών, να βοηθήσει στη ρύθμιση της αρτηριακής πίεσης ή να ελαττώσει το αιμοδυναμικό φορτίο της καρδιάς. Η ένδειξη δεν είναι πάντα η ίδια. Άλλο είναι η χρόνια υπέρταση χωρίς οίδημα, άλλο η καρδιακή ανεπάρκεια με πρήξιμο στα πόδια και δύσπνοια, και άλλο η νεφρική ή ηπατική νόσος με κατακράτηση υγρών.
Στην αρτηριακή υπέρταση, τα διουρητικά βοηθούν επειδή μειώνουν τον όγκο υγρών και σε βάθος χρόνου επηρεάζουν και τις αγγειακές αντιστάσεις. Σε πολλούς ασθενείς χρησιμοποιούνται μόνα τους ή σε συνδυασμό με άλλα αντιυπερτασικά φάρμακα, όπως αναστολείς ACE, ARBs ή αναστολείς διαύλων ασβεστίου. Δεν είναι όμως όλα τα διουρητικά πρώτη επιλογή για κάθε ασθενή. Η ηλικία, η νεφρική λειτουργία, το κάλιο, το ουρικό οξύ, ο διαβήτης και τα συνοδά φάρμακα επηρεάζουν την επιλογή.
Στην καρδιακή ανεπάρκεια, τα διουρητικά χρησιμοποιούνται κυρίως για την ανακούφιση από τη συμφόρηση. Όταν η καρδιά δεν μπορεί να διαχειριστεί επαρκώς τον όγκο αίματος, μπορεί να εμφανιστεί κατακράτηση υγρών, πρήξιμο στα πόδια, αύξηση βάρους, δύσπνοια στην προσπάθεια ή στην κατάκλιση και ανάγκη για περισσότερα μαξιλάρια στον ύπνο. Σε αυτή την περίπτωση το διουρητικό μπορεί να βελτιώσει τα συμπτώματα, αλλά πρέπει να παρακολουθούνται στενά η πίεση, η νεφρική λειτουργία και οι ηλεκτρολύτες.
Σε ορισμένους ασθενείς με κίρρωση ή άλλη ηπατική νόσο, μπορεί να χρησιμοποιούνται διουρητικά για ασκίτη ή οίδημα, πάντα με ειδική ιατρική παρακολούθηση. Σε νεφρικές παθήσεις, η χρήση διουρητικών εξαρτάται από το είδος της βλάβης, το eGFR, την ύπαρξη πρωτεϊνουρίας, την πίεση, το κάλιο και την κατακράτηση υγρών.
Πρακτικά, τα διουρητικά δεν πρέπει να λαμβάνονται επειδή κάποιος «νιώθει πρησμένος» ή θέλει να χάσει γρήγορα βάρος. Η απώλεια βάρους από διουρητικό είναι απώλεια υγρών, όχι απώλεια λίπους. Η λανθασμένη χρήση μπορεί να προκαλέσει αφυδάτωση, πτώση πίεσης, διαταραχές καλίου ή νατρίου, επιδείνωση νεφρικής λειτουργίας και αίσθημα έντονης αδυναμίας.
3Πώς δρουν στους νεφρούς
Για να καταλάβουμε τα διουρητικά, χρειάζεται να σκεφτούμε τον νεφρό ως όργανο ρύθμισης και όχι απλώς ως «φίλτρο». Κάθε νεφρός περιέχει μικροσκοπικές λειτουργικές μονάδες, τους νεφρώνες. Εκεί το αίμα φιλτράρεται και στη συνέχεια ο οργανισμός αποφασίζει τι θα αποβληθεί και τι θα επαναρροφηθεί. Το νάτριο παίζει κεντρικό ρόλο σε αυτή τη διαδικασία, επειδή όπου κινείται νάτριο, συχνά ακολουθεί και νερό.
Τα διουρητικά εμποδίζουν την επαναρρόφηση νατρίου σε διαφορετικά τμήματα του νεφρώνα. Όταν λιγότερο νάτριο επιστρέφει στο αίμα, περισσότερο νάτριο παραμένει στα ούρα. Το νερό ακολουθεί το νάτριο και έτσι αυξάνεται η διούρηση. Αυτός είναι ο γενικός μηχανισμός, αλλά κάθε κατηγορία φαρμάκου δρα σε διαφορετικό σημείο.
Τα διουρητικά της αγκύλης δρουν στην αγκύλη του Henle και είναι ιδιαίτερα ισχυρά. Αυξάνουν σημαντικά την αποβολή νατρίου και νερού και μπορούν να επηρεάσουν και κάλιο, μαγνήσιο και ασβέστιο. Γι’ αυτό είναι χρήσιμα σε έντονη κατακράτηση υγρών, αλλά μπορούν να προκαλέσουν ηλεκτρολυτικές διαταραχές όταν δεν παρακολουθούνται σωστά.
Τα θειαζιδικά και θειαζιδικού τύπου διουρητικά δρουν πιο περιφερικά στο άπω σωληνάριο. Είναι λιγότερο ισχυρά ως προς την άμεση αποβολή υγρών, αλλά έχουν σημαντικό ρόλο στην υπέρταση. Μπορούν όμως να μειώσουν το κάλιο και το νάτριο, να αυξήσουν το ουρικό οξύ και σε ορισμένους ασθενείς να επηρεάσουν γλυκόζη ή λιπίδια.
Τα καλιοσυντηρητικά διουρητικά δρουν ακόμη πιο τελικά στο νεφρώνα. Η σπιρονολακτόνη και η επλερενόνη ανταγωνίζονται τη δράση της αλδοστερόνης. Αυτό έχει σημασία όχι μόνο για τη διούρηση, αλλά και για την καρδιακή ανεπάρκεια, την ανθεκτική υπέρταση και ορισμένες ενδοκρινολογικές καταστάσεις. Επειδή τείνουν να αυξάνουν ή να διατηρούν το κάλιο, χρειάζεται ιδιαίτερη προσοχή όταν συνυπάρχει νεφρική δυσλειτουργία ή φάρμακα που ανεβάζουν το κάλιο.
4Οι βασικές κατηγορίες διουρητικών
Οι τρεις βασικές κατηγορίες που συναντά ο ασθενής πιο συχνά είναι τα θειαζιδικά ή θειαζιδικού τύπου διουρητικά, τα διουρητικά της αγκύλης και τα καλιοσυντηρητικά διουρητικά. Υπάρχουν και άλλες ειδικότερες κατηγορίες, όπως αναστολείς καρβονικής ανυδράσης ή ωσμωτικά διουρητικά, αλλά αυτά δεν αποτελούν την καθημερινή χρήση στην υπέρταση ή στην κατακράτηση υγρών για τους περισσότερους ασθενείς.
| Κατηγορία | Παραδείγματα | Συχνή χρήση | Κύρια εργαστηριακή προσοχή |
|---|---|---|---|
| Θειαζιδικά / θειαζιδικού τύπου | Υδροχλωροθειαζίδη, ινδαπαμίδη, χλωροθαλιδόνη | Υπέρταση, ήπια κατακράτηση | Νάτριο, κάλιο, ουρικό οξύ, κρεατινίνη |
| Διουρητικά αγκύλης | Φουροσεμίδη, τορασεμίδη | Οίδημα, καρδιακή ανεπάρκεια, έντονη κατακράτηση | Κάλιο, μαγνήσιο, νάτριο, ουρία, κρεατινίνη, eGFR |
| Καλιοσυντηρητικά | Σπιρονολακτόνη, επλερενόνη, αμιλορίδη | Καρδιακή ανεπάρκεια, ανθεκτική υπέρταση, υπεραλδοστερονισμός | Κάλιο και νεφρική λειτουργία |
Αυτός ο διαχωρισμός έχει πρακτική αξία. Ένας ασθενής με χαμηλό κάλιο μετά από θειαζιδικό ή διουρητικό αγκύλης χρειάζεται διαφορετική προσέγγιση από έναν ασθενή με υψηλό κάλιο ενώ λαμβάνει σπιρονολακτόνη, ACE αναστολέα ή ARB. Αντίστοιχα, η αύξηση κρεατινίνης μετά από έντονη διούρηση μπορεί να σημαίνει υπερβολική μείωση όγκου, αλλά μπορεί επίσης να σχετίζεται με υποκείμενη νεφρική νόσο ή συνδυασμό φαρμάκων.
Γι’ αυτό η κατηγορία του διουρητικού πρέπει πάντα να αναφέρεται στον γιατρό και στο εργαστήριο. Όταν γίνεται αιμοληψία, είναι χρήσιμο να γνωρίζει ο ιατρός ποιο διουρητικό λαμβάνεται και αν υπήρξε πρόσφατη αλλαγή δόσης, διάρροια, εμετός, πυρετός, μειωμένη πρόσληψη υγρών ή νέα θεραπεία.
5Θειαζιδικά και θειαζιδικού τύπου διουρητικά
Τα θειαζιδικά και θειαζιδικού τύπου διουρητικά χρησιμοποιούνται πολύ συχνά στη θεραπεία της αρτηριακής υπέρτασης. Η δράση τους δεν περιορίζεται μόνο στην αρχική αποβολή νατρίου και νερού. Με τη μακροχρόνια χρήση βοηθούν και στη μείωση των αγγειακών αντιστάσεων, γεγονός που συμβάλλει στη ρύθμιση της πίεσης.
Παραδείγματα φαρμάκων αυτής της κατηγορίας είναι η υδροχλωροθειαζίδη, η ινδαπαμίδη και η χλωροθαλιδόνη. Μερικές φορές βρίσκονται ως ξεχωριστό φάρμακο και άλλες φορές μέσα σε συνδυαστικά αντιυπερτασικά χάπια μαζί με ACE αναστολέα, ARB ή αναστολέα διαύλων ασβεστίου. Αυτό σημαίνει ότι ο ασθενής μπορεί να παίρνει διουρητικό χωρίς να το αντιλαμβάνεται από την εμπορική ονομασία του φαρμάκου.
Η πιο συχνή εργαστηριακή προσοχή αφορά το νάτριο και το κάλιο. Τα θειαζιδικά μπορούν να προκαλέσουν υπονατριαιμία, ιδίως σε ηλικιωμένους, άτομα με χαμηλό σωματικό βάρος, ασθενείς που πίνουν υπερβολικά πολλά υγρά ή λαμβάνουν και άλλα φάρμακα που επηρεάζουν το νάτριο. Μπορούν επίσης να μειώσουν το κάλιο, προκαλώντας κόπωση, μυϊκή αδυναμία, κράμπες ή σε πιο σοβαρές περιπτώσεις καρδιακές αρρυθμίες.
Άλλη σημαντική παράμετρος είναι το ουρικό οξύ. Σε ορισμένους ασθενείς, τα θειαζιδικά μπορούν να αυξήσουν το ουρικό οξύ και να επιδεινώσουν ή να αποκαλύψουν ουρική αρθρίτιδα. Αυτό δεν σημαίνει ότι απαγορεύονται σε όλους, αλλά χρειάζεται εξατομίκευση, ειδικά όταν υπάρχει ιστορικό κρίσεων ουρικής αρθρίτιδας.
Σε ασθενείς με σακχαρώδη διαβήτη, μεταβολικό σύνδρομο ή δυσλιπιδαιμία, ο γιατρός συνεκτιμά και τη γλυκόζη, την HbA1c και τα λιπίδια. Οι μεταβολικές επιδράσεις δεν είναι ίδιες σε όλους και συχνά εξαρτώνται από τη δόση, τη διάρκεια και τον συνολικό καρδιαγγειακό κίνδυνο. Το κλειδί δεν είναι ο φόβος της κατηγορίας, αλλά η σωστή παρακολούθηση.
Αν λαμβάνετε θειαζιδικό διουρητικό και εμφανίσετε έντονη δίψα, σύγχυση, αστάθεια, μυϊκές κράμπες, αίσθημα παλμών ή ασυνήθιστη αδυναμία, ενημερώστε τον γιατρό σας. Αυτά τα συμπτώματα δεν σημαίνουν πάντα σοβαρή διαταραχή, αλλά είναι λόγος να αξιολογηθούν ηλεκτρολύτες και νεφρική λειτουργία.
6Διουρητικά της αγκύλης: φουροσεμίδη και τορασεμίδη
Τα διουρητικά της αγκύλης είναι ισχυρά διουρητικά που χρησιμοποιούνται κυρίως όταν υπάρχει σημαντική κατακράτηση υγρών. Παραδείγματα είναι η φουροσεμίδη και η τορασεμίδη. Χρησιμοποιούνται συχνά σε καρδιακή ανεπάρκεια με οίδημα, πνευμονική συμφόρηση ή αύξηση βάρους από υγρά, αλλά και σε άλλες καταστάσεις όπου χρειάζεται πιο έντονη αποβολή υγρών.
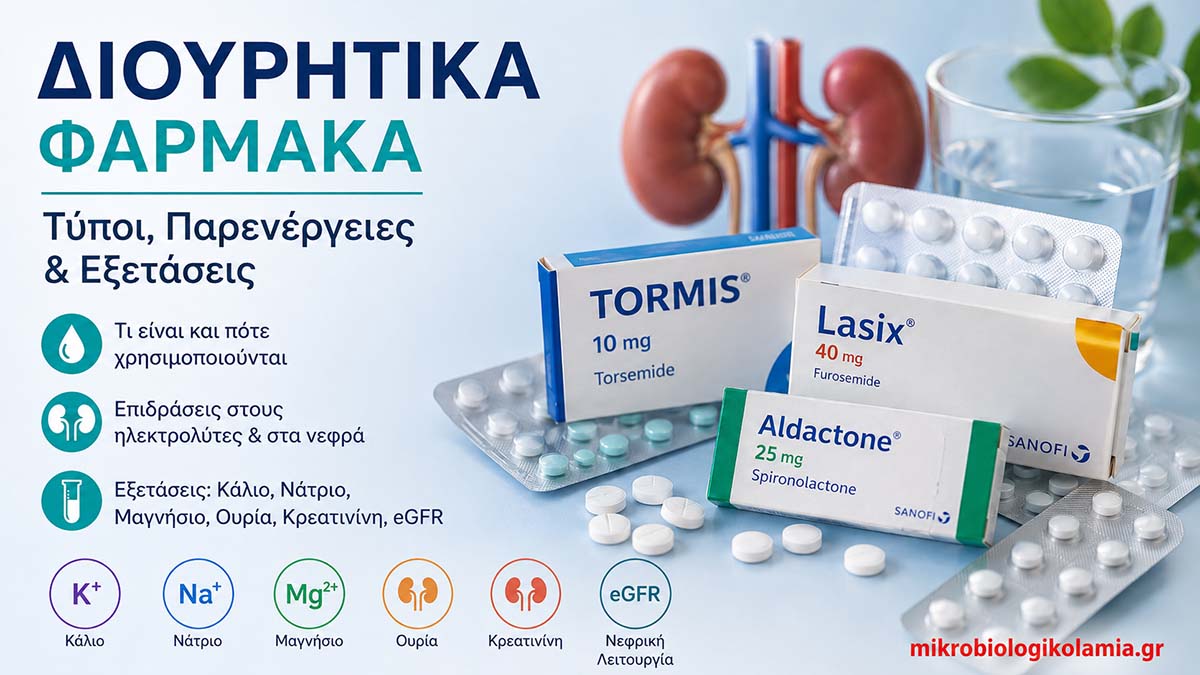
Η φουροσεμίδη είναι γνωστή σε πολλούς ασθενείς από το εμπορικό όνομα Lasix. Στο site υπάρχει αναλυτικός οδηγός για το Lasix / φουροσεμίδη, όπου εξηγούνται η χρήση, η δοσολογία, οι παρενέργειες και η εργαστηριακή παρακολούθηση. Η τορασεμίδη είναι επίσης διουρητικό της αγκύλης. Για ειδικές πληροφορίες σχετικά με τη δραστική ουσία και το Tormis, δείτε τον οδηγό Tormis / τορασεμίδη.
Η ισχυρή δράση αυτών των φαρμάκων είναι χρήσιμη, αλλά χρειάζεται προσοχή. Αν η διούρηση είναι υπερβολική, ο ασθενής μπορεί να αφυδατωθεί, να πέσει η πίεση, να ζαλίζεται όταν σηκώνεται, να αυξηθεί η ουρία ή η κρεατινίνη, ή να μειωθούν το κάλιο και το μαγνήσιο. Σε ασθενείς με καρδιακή ανεπάρκεια, το ζητούμενο δεν είναι να απομακρυνθεί όσο το δυνατόν περισσότερο νερό, αλλά να επιτευχθεί ισορροπία: λιγότερη συμφόρηση χωρίς υπερβολική αφυδάτωση.
Γι’ αυτό σε αρκετούς ασθενείς έχει σημασία η καθημερινή ζύγιση. Απότομη αύξηση βάρους μπορεί να δείχνει κατακράτηση υγρών, ενώ γρήγορη απώλεια βάρους με ζάλη, δίψα ή αδυναμία μπορεί να δείχνει υπερβολική διούρηση. Η αξιολόγηση γίνεται πάντα με βάση την κλινική εικόνα, την πίεση, τον σφυγμό, το οίδημα, τη δύσπνοια και τις εξετάσεις αίματος.
Τα διουρητικά της αγκύλης μπορούν να προκαλέσουν υποκαλιαιμία και υπομαγνησιαιμία. Αυτό έχει σημασία γιατί το κάλιο και το μαγνήσιο επηρεάζουν τη μυϊκή και καρδιακή ηλεκτρική σταθερότητα. Ασθενής που λαμβάνει διουρητικό αγκύλης και εμφανίζει κράμπες, μυϊκή αδυναμία, ταχυκαρδίες ή αίσθημα παλμών χρειάζεται εργαστηριακή αξιολόγηση, όχι απλή αυθαίρετη λήψη συμπληρωμάτων.
Σε ορισμένες περιπτώσεις, ο γιατρός μπορεί να συνδυάσει διουρητικό αγκύλης με άλλο διουρητικό, αλλά αυτό αυξάνει την ανάγκη παρακολούθησης. Ο συνδυασμός μπορεί να είναι αποτελεσματικός σε ανθεκτικό οίδημα, αλλά αυξάνει τον κίνδυνο υπονατριαιμίας, υποκαλιαιμίας, αφυδάτωσης και επιδείνωσης νεφρικής λειτουργίας.
7Καλιοσυντηρητικά διουρητικά και σπιρονολακτόνη
Τα καλιοσυντηρητικά διουρητικά έχουν διαφορετική λογική από τα θειαζιδικά και τα διουρητικά της αγκύλης. Ενώ οι άλλες κατηγορίες συχνά οδηγούν σε απώλεια καλίου, τα καλιοσυντηρητικά τείνουν να διατηρούν ή να αυξάνουν το κάλιο. Αυτό μπορεί να είναι χρήσιμο σε ορισμένες περιπτώσεις, αλλά μπορεί να γίνει επικίνδυνο όταν το κάλιο ανέβει υπερβολικά.
Η σπιρονολακτόνη, γνωστή από το Aldactone, είναι ανταγωνιστής της αλδοστερόνης. Χρησιμοποιείται σε καρδιακή ανεπάρκεια, ανθεκτική υπέρταση, ορισμένες περιπτώσεις υπεραλδοστερονισμού, ασκίτη ή άλλες ειδικές ενδείξεις. Για αναλυτικό οδηγό σχετικά με το συγκεκριμένο φάρμακο, δείτε το άρθρο Aldactone / σπιρονολακτόνη, κάλιο, νεφρά και εξετάσεις.
Το βασικό εργαστηριακό ζήτημα είναι η υπερκαλιαιμία. Το υψηλό κάλιο μπορεί να είναι ασυμπτωματικό ή να εκδηλωθεί με αδυναμία, μουδιάσματα, αίσθημα παλμών ή αρρυθμίες. Σε σοβαρές περιπτώσεις μπορεί να είναι επείγον πρόβλημα. Ο κίνδυνος αυξάνεται όταν συνυπάρχει μειωμένο eGFR, χρόνια νεφρική νόσος, αφυδάτωση ή συγχορήγηση με ACE αναστολείς, ARBs, Entresto, συμπληρώματα καλίου ή υποκατάστατα άλατος που περιέχουν κάλιο.
Η σπιρονολακτόνη μπορεί επίσης να έχει ορμονικές παρενέργειες, όπως ευαισθησία μαστών ή γυναικομαστία στους άνδρες, διαταραχές κύκλου σε ορισμένες γυναίκες ή άλλες ενοχλήσεις. Αυτές οι παρενέργειες δεν σχετίζονται άμεσα με τις εξετάσεις αίματος, αλλά πρέπει να αναφέρονται στον γιατρό.
Το πιο επικίνδυνο λάθος με τα καλιοσυντηρητικά διουρητικά είναι η αυθαίρετη λήψη καλίου. Ένας ασθενής που άκουσε ότι «τα διουρητικά ρίχνουν το κάλιο» μπορεί να πάρει συμπλήρωμα καλίου, ενώ το δικό του διουρητικό κάνει το αντίθετο. Γι’ αυτό δεν πρέπει να δίνονται γενικές οδηγίες χωρίς να ξέρουμε το ακριβές φάρμακο.
8Διουρητικά στην αρτηριακή υπέρταση
Στην υπέρταση, τα διουρητικά έχουν μακρά ιστορία χρήσης και εξακολουθούν να αποτελούν σημαντική θεραπευτική κατηγορία. Δεν χρησιμοποιούνται όμως με τον ίδιο τρόπο σε όλους. Ο γιατρός επιλέγει θεραπεία με βάση το επίπεδο πίεσης, τον συνολικό καρδιαγγειακό κίνδυνο, την ηλικία, τη νεφρική λειτουργία, το κάλιο, τις συννοσηρότητες και τα υπόλοιπα φάρμακα.
Τα θειαζιδικά και θειαζιδικού τύπου διουρητικά είναι τα πιο συνηθισμένα στην υπέρταση. Μπορεί να χορηγηθούν ως μονοθεραπεία ή συχνότερα ως μέρος συνδυασμού. Πολλοί ασθενείς λαμβάνουν συνδυαστικό χάπι που περιέχει, για παράδειγμα, ARB και διουρητικό ή αναστολέα ACE και διουρητικό. Αυτό βελτιώνει τη συμμόρφωση, αλλά απαιτεί να ξέρει ο ασθενής τι περιέχει το φάρμακο.
Τα διουρητικά της αγκύλης δεν είναι συνήθως η πρώτη επιλογή για απλή υπέρταση χωρίς κατακράτηση υγρών. Χρησιμοποιούνται περισσότερο όταν υπάρχει μειωμένη νεφρική λειτουργία, καρδιακή ανεπάρκεια ή ανάγκη απομάκρυνσης υγρών. Η επιλογή εξαρτάται από το κλινικό πλαίσιο.
Τα καλιοσυντηρητικά διουρητικά, ιδίως η σπιρονολακτόνη, έχουν ρόλο στην ανθεκτική υπέρταση, δηλαδή όταν η πίεση παραμένει υψηλή παρά τη χρήση πολλαπλών φαρμάκων. Σε αυτή την περίπτωση όμως είναι απαραίτητος ο έλεγχος καλίου και νεφρικής λειτουργίας, επειδή ο κίνδυνος υπερκαλιαιμίας μπορεί να αυξηθεί.
Η παρακολούθηση της υπέρτασης δεν είναι μόνο μέτρηση πίεσης. Περιλαμβάνει και εργαστηριακή αξιολόγηση. Σε ασθενείς που λαμβάνουν διουρητικά, ο έλεγχος ηλεκτρολυτών και νεφρικής λειτουργίας βοηθά να επιβεβαιωθεί ότι η θεραπεία είναι ασφαλής. Για γενικότερη κατανόηση της υπέρτασης και των εξετάσεων που σχετίζονται με αυτή, μπορεί να συνδεθεί στο μέλλον αυτό το άρθρο με αντίστοιχο οδηγό για βασικό εργαστηριακό έλεγχο υπέρτασης.
9Διουρητικά στην καρδιακή ανεπάρκεια και τα οιδήματα
Στην καρδιακή ανεπάρκεια, τα διουρητικά έχουν κυρίως συμπτωματικό ρόλο: βοηθούν στη μείωση της συμφόρησης και της κατακράτησης υγρών. Όταν ο ασθενής έχει πρήξιμο στα πόδια, αύξηση βάρους από υγρά, δύσπνοια, νυχτερινή δύσπνοια ή αδυναμία να ξαπλώσει επίπεδα, ο γιατρός μπορεί να χρησιμοποιήσει διουρητικό για να μειώσει το υγρό φορτίο.
Το διουρητικό δεν αντικαθιστά τις υπόλοιπες θεραπείες της καρδιακής ανεπάρκειας. Ανάλογα με τον τύπο της καρδιακής ανεπάρκειας, μπορεί να χρησιμοποιούνται φάρμακα όπως β-αναστολείς, ACE αναστολείς, ARBs, ARNI, MRAs ή SGLT2 αναστολείς. Το διουρητικό βοηθά κυρίως στο σύμπτωμα της συμφόρησης. Γι’ αυτό η δόση του μπορεί να αλλάζει ανάλογα με το βάρος, το οίδημα, τη δύσπνοια, την πίεση και τις εξετάσεις.
Το NT-proBNP είναι εξέταση αίματος που βοηθά στην εκτίμηση καρδιακής επιβάρυνσης, ιδίως όταν υπάρχει δύσπνοια, κόπωση, πρήξιμο στα πόδια ή υποψία καρδιακής ανεπάρκειας. Δεν αντικαθιστά το υπερηχογράφημα καρδιάς ή την καρδιολογική εξέταση, αλλά μπορεί να βοηθήσει στην κλινική κατεύθυνση.
Στην παρακολούθηση ασθενούς με καρδιακή ανεπάρκεια και διουρητικό, συχνά ενδιαφέρουν το βάρος, η πίεση, η νεφρική λειτουργία, οι ηλεκτρολύτες και τα συμπτώματα. Μια μικρή αύξηση ουρίας ή κρεατινίνης μπορεί να έχει διαφορετική σημασία ανάλογα με το αν ο ασθενής είναι υπερφορτωμένος με υγρά ή υπερβολικά αφυδατωμένος. Η ερμηνεία δεν γίνεται μηχανικά.
Ο ασθενής πρέπει να ενημερώνει τον γιατρό αν παρατηρήσει απότομη αύξηση βάρους, επιδείνωση δύσπνοιας, έντονη δίψα, ζάλη στην όρθια θέση, λιποθυμική τάση, πολύ μειωμένη ούρηση ή μυϊκή αδυναμία. Αυτά μπορεί να σημαίνουν είτε κατακράτηση είτε υπερβολική διούρηση ή ηλεκτρολυτική διαταραχή.
10Διουρητικά, νεφρική λειτουργία και χρόνια νεφρική νόσος
Η σχέση των διουρητικών με τους νεφρούς είναι διπλή. Από τη μία, τα διουρητικά δρουν στους νεφρούς για να αυξήσουν την αποβολή νερού και νατρίου. Από την άλλη, η νεφρική λειτουργία επηρεάζει το ποιο διουρητικό είναι κατάλληλο, πόσο αποτελεσματικό θα είναι και πόσο συχνά χρειάζεται παρακολούθηση.
Σε άτομα με φυσιολογική νεφρική λειτουργία, ορισμένα διουρητικά μπορούν να λειτουργήσουν καλά σε μικρές δόσεις. Όταν όμως το eGFR είναι χαμηλό, η ανταπόκριση αλλάζει. Σε χρόνια νεφρική νόσο, η επιλογή διουρητικού και η δοσολογία πρέπει να γίνεται προσεκτικά. Ορισμένα θειαζιδικά μπορεί να είναι λιγότερο αποτελεσματικά σε προχωρημένη νεφρική δυσλειτουργία, ενώ τα διουρητικά της αγκύλης συχνά έχουν μεγαλύτερο ρόλο όταν υπάρχει κατακράτηση υγρών.
Για γενικότερη κατανόηση, δείτε τον οδηγό Νεφρική Λειτουργία – Εξετάσεις, Παθήσεις & Θεραπεία. Εκεί εξηγείται πώς αξιολογούνται οι νεφροί με εξετάσεις αίματος και ούρων. Επίσης, για πιο ειδική ερμηνεία, δείτε τον οδηγό eGFR – Τι είναι, φυσιολογικές τιμές και στάδια ΧΝΝ.
Η κρεατινίνη και το eGFR δεν πρέπει να διαβάζονται απομονωμένα. Αν ένας ασθενής παίρνει διουρητικό και εμφανίσει αύξηση κρεατινίνης, χρειάζεται να εξεταστεί αν υπάρχει αφυδάτωση, υπόταση, λοίμωξη, χρήση αντιφλεγμονωδών, πρόσφατη αλλαγή δόσης, καρδιακή επιδείνωση ή προϋπάρχουσα νεφρική νόσος. Το ίδιο αποτέλεσμα μπορεί να έχει διαφορετική σημασία σε διαφορετικούς ασθενείς.
Ιδιαίτερη προσοχή χρειάζεται σε ηλικιωμένους και άτομα με χαμηλή μυϊκή μάζα. Σε αυτούς, η κρεατινίνη μπορεί να φαίνεται «καλή», ενώ το πραγματικό νεφρικό απόθεμα να είναι χαμηλότερο από όσο φαίνεται. Το eGFR βοηθά περισσότερο, αλλά και αυτό χρειάζεται σωστή ερμηνεία.
11Παρενέργειες και συμπτώματα που θέλουν προσοχή
Οι παρενέργειες των διουρητικών εξαρτώνται από την κατηγορία, τη δόση, τη διάρκεια, την ηλικία, τη νεφρική λειτουργία και τα άλλα φάρμακα. Η συχνότερη αναμενόμενη επίδραση είναι η αυξημένη ούρηση, ιδιαίτερα τις πρώτες ώρες μετά τη λήψη. Αυτός είναι και ο λόγος που πολλά διουρητικά δίνονται το πρωί, ώστε να αποφεύγεται η νυχτερινή ούρηση. Η ώρα λήψης όμως πρέπει να ακολουθεί την οδηγία του γιατρού.
Η ζάλη είναι συχνό σύμπτωμα όταν η πίεση πέφτει πολύ ή όταν ο οργανισμός χάνει περισσότερα υγρά από όσα χρειάζεται. Η ζάλη στην όρθια θέση, ειδικά όταν ο ασθενής σηκώνεται απότομα, μπορεί να σχετίζεται με ορθοστατική υπόταση. Σε ηλικιωμένους, αυτό αυξάνει τον κίνδυνο πτώσης.
Οι μυϊκές κράμπες και η μυϊκή αδυναμία μπορεί να σχετίζονται με χαμηλό κάλιο ή μαγνήσιο, αλλά όχι πάντα. Μπορεί επίσης να συνδέονται με αφυδάτωση, καταπόνηση, άλλα φάρμακα ή νευρομυϊκές αιτίες. Αν οι κράμπες εμφανίζονται μετά από αλλαγή διουρητικού ή αύξηση δόσης, χρειάζεται έλεγχος ηλεκτρολυτών.
Η σύγχυση, η υπνηλία, η αστάθεια, οι έντονοι πονοκέφαλοι ή η ναυτία μπορεί να σχετίζονται με διαταραχή νατρίου, ιδίως υπονατριαιμία. Η υπονατριαιμία είναι πιο συχνή με ορισμένα διουρητικά και σε ευάλωτες ομάδες. Δεν πρέπει να αντιμετωπίζεται με αυθαίρετη αύξηση αλατιού χωρίς ιατρική οδηγία, επειδή η αιτία και ο ρυθμός διόρθωσης έχουν σημασία.
Το αίσθημα παλμών, οι ταχυκαρδίες ή οι αρρυθμίες μπορεί να σχετίζονται με κάλιο ή μαγνήσιο, αλλά μπορεί να έχουν και καρδιολογική αιτία. Σε ασθενείς με καρδιακή ανεπάρκεια ή ιστορικό αρρυθμιών, τα συμπτώματα αυτά πρέπει να αξιολογούνται άμεσα.
Άλλες πιθανές ανεπιθύμητες ενέργειες είναι η αύξηση ουρικού οξέος και η ουρική αρθρίτιδα, η επιδείνωση νεφρικής λειτουργίας σε υπερβολική αφυδάτωση, η φωτοευαισθησία ή δερματικές αντιδράσεις σε ορισμένα φάρμακα, καθώς και ειδικές ορμονικές παρενέργειες με τη σπιρονολακτόνη.
12Κάλιο, νάτριο και μαγνήσιο: οι πιο κρίσιμοι ηλεκτρολύτες
Οι ηλεκτρολύτες είναι από τα πιο σημαντικά σημεία παρακολούθησης κατά τη χρήση διουρητικών. Το κάλιο, το νάτριο και το μαγνήσιο επηρεάζουν την καρδιά, τους μυς, τα νεύρα, την πίεση, την ενυδάτωση και τη γενική λειτουργία του οργανισμού. Τα διουρητικά μπορούν να τα μεταβάλουν με διαφορετικό τρόπο ανάλογα με την κατηγορία.
Το κάλιο είναι κρίσιμο για τη λειτουργία της καρδιάς και των μυών. Τα θειαζιδικά και τα διουρητικά της αγκύλης μπορούν να το μειώσουν, ενώ τα καλιοσυντηρητικά διουρητικά μπορούν να το αυξήσουν. Και τα δύο άκρα είναι σημαντικά. Χαμηλό κάλιο μπορεί να προκαλέσει αδυναμία, κράμπες και αρρυθμίες. Υψηλό κάλιο μπορεί επίσης να προκαλέσει σοβαρές διαταραχές καρδιακού ρυθμού, ακόμη και χωρίς έντονα προειδοποιητικά συμπτώματα.
Το νάτριο αντανακλά την ισορροπία νερού και αλάτων. Η υπονατριαιμία μπορεί να εμφανιστεί με ορισμένα διουρητικά και μπορεί να προκαλέσει αδυναμία, αστάθεια, σύγχυση, ναυτία ή σε σοβαρές περιπτώσεις νευρολογικά συμπτώματα. Το αποτέλεσμα χρειάζεται προσεκτική ερμηνεία, επειδή δεν αρκεί να δούμε μόνο την τιμή. Πρέπει να συνεκτιμηθούν τα υγρά, τα ούρα, τα φάρμακα και η κλινική εικόνα.
Το μαγνήσιο συχνά ξεχνιέται, αλλά έχει ιδιαίτερη σημασία σε ασθενείς με κράμπες, μυϊκή αδυναμία ή αρρυθμίες. Τα διουρητικά της αγκύλης μπορούν να αυξήσουν την απώλεια μαγνησίου. Χαμηλό μαγνήσιο μπορεί να κάνει πιο δύσκολη και τη διόρθωση χαμηλού καλίου, επειδή οι ηλεκτρολύτες αλληλεπιδρούν μεταξύ τους.
Δεν πρέπει να γίνεται αυθαίρετη λήψη ηλεκτρολυτών. Το συμπλήρωμα καλίου, για παράδειγμα, μπορεί να είναι χρήσιμο σε ασθενή με υποκαλιαιμία από φουροσεμίδη, αλλά επικίνδυνο σε ασθενή με σπιρονολακτόνη, νεφρική δυσλειτουργία ή συνδυασμό με φάρμακα που ανεβάζουν το κάλιο. Το ίδιο ισχύει και για υποκατάστατα άλατος που περιέχουν κάλιο.
13Ουρία, κρεατινίνη και eGFR κατά τη θεραπεία
Η νεφρική λειτουργία παρακολουθείται συχνά με ουρία, κρεατινίνη και eGFR. Αυτές οι εξετάσεις δεν λένε ακριβώς το ίδιο πράγμα. Η κρεατινίνη σχετίζεται περισσότερο με τη σπειραματική διήθηση, η ουρία επηρεάζεται και από την ενυδάτωση, την πρόσληψη πρωτεΐνης, τον καταβολισμό και άλλους παράγοντες, ενώ το eGFR δίνει εκτίμηση της νεφρικής λειτουργίας με βάση την κρεατινίνη, την ηλικία και άλλες παραμέτρους.
Για αναλυτική ερμηνεία, δείτε τον οδηγό Ουρία και Κρεατινίνη: Τι Δείχνουν για τους Νεφρούς και τον ειδικό οδηγό για την κρεατινίνη αίματος και ούρων. Αυτοί οι δείκτες είναι ιδιαίτερα σημαντικοί όταν ο ασθενής λαμβάνει διουρητικά, επειδή η θεραπεία αλλάζει την ισορροπία υγρών.
Αν η ουρία αυξηθεί περισσότερο από την κρεατινίνη, μπορεί να υπάρχει αφυδάτωση ή αυξημένος καταβολισμός, αλλά αυτό δεν είναι απόλυτο. Αν η κρεατινίνη αυξηθεί και το eGFR πέσει, χρειάζεται να αξιολογηθεί αν η αλλαγή σχετίζεται με υπερβολική διούρηση, υπόταση, νεφρική νόσο, καρδιακή ανεπάρκεια ή άλλα φάρμακα. Η ερμηνεία εξαρτάται από το ιστορικό.
Σε ασθενή με καρδιακή ανεπάρκεια, η ισορροπία είναι λεπτή. Αν μειώσουμε πολύ το διουρητικό, μπορεί να επιστρέψει η συμφόρηση. Αν αυξήσουμε υπερβολικά το διουρητικό, μπορεί να εμφανιστεί αφυδάτωση και επιδείνωση νεφρικών δεικτών. Ο γιατρός αξιολογεί το σύνολο: βάρος, οίδημα, δύσπνοια, πίεση, σφύξεις, ακρόαση, ούρα και εργαστηριακές εξετάσεις.
Το eGFR είναι επίσης απαραίτητο για τη δοσολογία πολλών φαρμάκων, όχι μόνο των διουρητικών. Γι’ αυτό σε ασθενείς με χρόνια νεφρική νόσο ή πολλαπλά φάρμακα, η περιοδική εκτίμηση νεφρικής λειτουργίας είναι βασικό μέρος της ασφαλούς θεραπείας.
14Ποιες εξετάσεις χρειάζονται πριν και μετά την έναρξη
Πριν από την έναρξη ή μετά από αλλαγή δόσης διουρητικού, ο γιατρός συχνά ζητά βασικό εργαστηριακό έλεγχο. Το ακριβές πακέτο εξαρτάται από την πάθηση και το φάρμακο, αλλά συνήθως περιλαμβάνει ηλεκτρολύτες και νεφρική λειτουργία. Σε αρκετές περιπτώσεις χρειάζεται και έλεγχος ουρικού οξέος, γλυκόζης ή άλλων δεικτών.
| Εξέταση | Γιατί χρειάζεται | Πότε είναι πιο σημαντική |
|---|---|---|
| Κάλιο | Ελέγχει υποκαλιαιμία ή υπερκαλιαιμία. | Σε όλα τα διουρητικά, ειδικά αγκύλης και καλιοσυντηρητικά. |
| Νάτριο | Εκτιμά ισορροπία νερού/αλάτων και κίνδυνο υπονατριαιμίας. | Σε θειαζιδικά, ηλικιωμένους, αδυναμία, σύγχυση ή ζάλη. |
| Μαγνήσιο | Σχετίζεται με κράμπες, μυϊκή αδυναμία και αρρυθμίες. | Σε διουρητικά αγκύλης, χαμηλό κάλιο ή συμπτώματα. |
| Κρεατινίνη | Δείκτης νεφρικής λειτουργίας. | Πριν και μετά από αλλαγή δόσης ή σε νεφρικό ιστορικό. |
| eGFR | Εκτιμά τη συνολική νεφρική διήθηση. | Σε χρόνια νεφρική νόσο, ηλικιωμένους, πολυφαρμακία. |
| Ουρία | Βοηθά στην εκτίμηση ενυδάτωσης και νεφρικής λειτουργίας. | Σε έντονη διούρηση, αφυδάτωση ή κατακράτηση υγρών. |
Η συχνότητα του ελέγχου δεν είναι ίδια για όλους. Ένας νεότερος ασθενής με ήπια υπέρταση και σταθερή νεφρική λειτουργία μπορεί να χρειάζεται λιγότερο συχνό έλεγχο από έναν ηλικιωμένο με καρδιακή ανεπάρκεια, χρόνια νεφρική νόσο και πολλαπλά φάρμακα. Μετά από αλλαγή δόσης, ο γιατρός μπορεί να ζητήσει επανέλεγχο σε σύντομο χρονικό διάστημα.
Για σωστή προετοιμασία πριν από αιμοληψία, δείτε τον οδηγό Προετοιμασία Εξετάσεων Αίματος: Νηστεία, Καφές, Φάρμακα & Οδηγίες. Είναι σημαντικό να αναφέρετε στο εργαστήριο και στον γιατρό τα φάρμακα που λαμβάνετε, ειδικά αν υπήρξε πρόσφατη αλλαγή στη θεραπεία.
15Διατροφή, αλάτι, υποκατάστατα άλατος και συμπληρώματα
Η διατροφή έχει μεγάλη σημασία όταν κάποιος λαμβάνει διουρητικό, αλλά οι οδηγίες δεν είναι ίδιες για όλους. Ορισμένοι ασθενείς χρειάζεται να περιορίσουν το αλάτι, άλλοι χρειάζεται να προσέχουν την υπερβολική πρόσληψη καλίου και άλλοι χρειάζεται να αποφύγουν αφυδάτωση. Η σωστή οδηγία εξαρτάται από τη διάγνωση, το φάρμακο, το κάλιο, το eGFR, την πίεση και τα συμπτώματα.
Η υπερβολική πρόσληψη αλατιού μπορεί να μειώσει την αποτελεσματικότητα της θεραπείας, ειδικά σε υπέρταση και καρδιακή ανεπάρκεια. Το αλάτι αυξάνει την κατακράτηση υγρών και μπορεί να επιβαρύνει την πίεση ή τα οιδήματα. Ωστόσο, η υπερβολική και απότομη μείωση αλατιού χωρίς καθοδήγηση δεν είναι πάντα σωστή, ιδιαίτερα σε άτομα με υπονατριαιμία, χαμηλή πίεση ή ειδικές παθήσεις.
Τα υποκατάστατα άλατος χρειάζονται ιδιαίτερη προσοχή. Πολλά περιέχουν χλωριούχο κάλιο αντί για χλωριούχο νάτριο. Αυτό μπορεί να είναι πρόβλημα σε ασθενείς που λαμβάνουν σπιρονολακτόνη, επλερενόνη, ACE αναστολείς, ARBs ή έχουν μειωμένο eGFR. Ένας ασθενής μπορεί να πιστεύει ότι κάνει «υγιεινή» επιλογή, ενώ στην πραγματικότητα αυξάνει τον κίνδυνο υπερκαλιαιμίας.
Τα συμπληρώματα καλίου δεν πρέπει να λαμβάνονται χωρίς εξέταση και ιατρική οδηγία. Το ίδιο ισχύει για ηλεκτρολυτικά ποτά, συμπληρώματα μαγνησίου ή πολυβιταμίνες με μέταλλα. Σε έναν ασθενή με διουρητικό αγκύλης και χαμηλό κάλιο μπορεί να χρειάζονται, αλλά σε άλλον ασθενή μπορεί να είναι περιττά ή επικίνδυνα.
Η κατανάλωση υγρών επίσης εξατομικεύεται. Σε ορισμένους ασθενείς με καρδιακή ανεπάρκεια μπορεί να υπάρχει οδηγία για περιορισμό υγρών. Σε άλλους, ειδικά σε ζέστη, πυρετό, διάρροια ή εμετούς, ο κίνδυνος είναι η αφυδάτωση. Δεν υπάρχει μία οδηγία που ισχύει για όλους.
16Αλληλεπιδράσεις με άλλα φάρμακα
Τα διουρητικά συχνά χορηγούνται μαζί με άλλα καρδιολογικά, νεφρολογικά ή αντιυπερτασικά φάρμακα. Αυτό είναι συχνά σωστό και απαραίτητο, αλλά αυξάνει την ανάγκη ελέγχου. Ο κίνδυνος δεν είναι μόνο η πίεση. Είναι και οι ηλεκτρολύτες, η νεφρική λειτουργία και η ισορροπία υγρών.
Τα μη στεροειδή αντιφλεγμονώδη, όπως ιβουπροφαίνη, ναπροξένη ή δικλοφενάκη, μπορούν να μειώσουν την αντιυπερτασική ή διουρητική δράση και να επιβαρύνουν τη νεφρική λειτουργία, ιδιαίτερα όταν συνδυάζονται με διουρητικό και ACE αναστολέα ή ARB. Αυτός ο συνδυασμός είναι γνωστός για αυξημένο κίνδυνο οξείας νεφρικής επιβάρυνσης σε ευάλωτους ασθενείς.
Οι ACE αναστολείς και οι ARBs μπορούν να αυξήσουν το κάλιο. Όταν συνδυάζονται με σπιρονολακτόνη ή άλλα καλιοσυντηρητικά διουρητικά, ο κίνδυνος υπερκαλιαιμίας αυξάνεται. Αυτό δεν σημαίνει ότι ο συνδυασμός απαγορεύεται πάντα. Σημαίνει ότι χρειάζεται σωστή επιλογή ασθενούς και εργαστηριακός έλεγχος.
Η διγοξίνη, όταν χρησιμοποιείται, απαιτεί ιδιαίτερη προσοχή με τα επίπεδα καλίου. Η υποκαλιαιμία μπορεί να αυξήσει τον κίνδυνο τοξικότητας. Γι’ αυτό σε ασθενείς με καρδιακό ιστορικό και διουρητικά, η διατήρηση σταθερών ηλεκτρολυτών είναι κρίσιμη.
Τα κορτικοστεροειδή μπορούν να συμβάλουν σε κατακράτηση υγρών, αύξηση πίεσης και απώλεια καλίου, ανάλογα με τη δόση και τη διάρκεια. Ορισμένα αποσυμφορητικά, διεγερτικά ή συμπληρώματα μπορούν επίσης να επηρεάσουν την πίεση. Γι’ αυτό πρέπει να αναφέρονται στον γιατρό όχι μόνο τα συνταγογραφούμενα φάρμακα, αλλά και τα μη συνταγογραφούμενα, τα βότανα και τα συμπληρώματα.
Στην πράξη, η ασφαλής χρήση διουρητικού απαιτεί πλήρη λίστα φαρμάκων. Ο ασθενής καλό είναι να έχει γραμμένα όλα τα φάρμακα, δόσεις και ώρες λήψης, ιδιαίτερα πριν από επίσκεψη σε γιατρό ή εργαστηριακό έλεγχο.
17Ειδικές ομάδες ασθενών
Οι ηλικιωμένοι είναι από τις ομάδες που χρειάζονται τη μεγαλύτερη προσοχή. Μπορεί να έχουν χαμηλότερη νεφρική εφεδρεία, μεγαλύτερη ευαισθησία στην πτώση πίεσης, περισσότερα φάρμακα και μεγαλύτερο κίνδυνο πτώσεων. Ακόμη και μικρές αλλαγές σε δόση διουρητικού μπορεί να επηρεάσουν την ισορροπία υγρών και ηλεκτρολυτών.
Οι ασθενείς με χρόνια νεφρική νόσο χρειάζονται εξατομικευμένη παρακολούθηση. Το eGFR, το κάλιο και η κρεατινίνη καθορίζουν πολλές αποφάσεις. Σε προχωρημένη νεφρική δυσλειτουργία, ο κίνδυνος υπερκαλιαιμίας με καλιοσυντηρητικά φάρμακα είναι μεγαλύτερος, ενώ η ανταπόκριση σε ορισμένα διουρητικά μπορεί να αλλάξει.
Οι ασθενείς με καρδιακή ανεπάρκεια συχνά χρειάζονται διουρητικά, αλλά και στενή παρακολούθηση. Η υποθεραπεία οδηγεί σε συμφόρηση, ενώ η υπερθεραπεία μπορεί να οδηγήσει σε αφυδάτωση, χαμηλή πίεση και επιδείνωση νεφρικών δεικτών. Η καθημερινή ζύγιση και η αναφορά συμπτωμάτων βοηθούν πολύ.
Οι ασθενείς με διαβήτη χρειάζονται παρακολούθηση νεφρικής λειτουργίας, γλυκόζης και πιθανής λευκωματουρίας. Ο διαβήτης αυξάνει τον κίνδυνο χρόνιας νεφρικής νόσου και συχνά συνυπάρχει με υπέρταση. Σε αυτούς τους ασθενείς, τα διουρητικά μπορεί να είναι μέρος ευρύτερης καρδιονεφρικής θεραπείας.
Οι ασθενείς με ιστορικό ουρικής αρθρίτιδας χρειάζονται προσοχή με διουρητικά που αυξάνουν το ουρικό οξύ. Η εμφάνιση πόνου, ερυθρότητας και οιδήματος σε άρθρωση, ιδιαίτερα στο μεγάλο δάκτυλο του ποδιού, πρέπει να αναφέρεται.
Στην εγκυμοσύνη, τα διουρητικά δεν πρέπει να χρησιμοποιούνται χωρίς σαφή ιατρική ένδειξη και εξειδικευμένη παρακολούθηση. Αν μια γυναίκα λαμβάνει φάρμακα για πίεση ή καρδιακή πάθηση και μείνει έγκυος ή σχεδιάζει εγκυμοσύνη, πρέπει να ενημερώσει άμεσα τον γιατρό της, επειδή πολλά καρδιολογικά και αντιυπερτασικά φάρμακα χρειάζονται επανεκτίμηση.
18Λάθη που γίνονται συχνά με τα διουρητικά
Ένα συχνό λάθος είναι η χρήση διουρητικού για γρήγορη απώλεια βάρους. Το διουρητικό μπορεί να μειώσει προσωρινά το βάρος στη ζυγαριά επειδή μειώνει τα υγρά, αλλά δεν μειώνει το λίπος. Αυτή η χρήση μπορεί να προκαλέσει αφυδάτωση, διαταραχές ηλεκτρολυτών και αδυναμία, χωρίς πραγματικό μεταβολικό όφελος.
Δεύτερο λάθος είναι η αυθαίρετη αύξηση ή μείωση της δόσης. Σε καρδιακή ανεπάρκεια, κάποιοι ασθενείς έχουν συγκεκριμένο πλάνο προσαρμογής δόσης από τον γιατρό τους, αλλά αυτό είναι εξατομικευμένο. Δεν πρέπει να εφαρμόζεται γενικά. Η αλλαγή δόσης χωρίς οδηγία μπορεί να οδηγήσει σε επιδείνωση οιδήματος ή σε υπερβολική αφυδάτωση.
Τρίτο λάθος είναι η λήψη καλίου επειδή «τα διουρητικά ρίχνουν το κάλιο». Αυτό ισχύει για ορισμένα διουρητικά, όχι για όλα. Με σπιρονολακτόνη ή άλλα φάρμακα που αυξάνουν το κάλιο, η αυθαίρετη λήψη συμπληρώματος μπορεί να είναι επικίνδυνη.
Τέταρτο λάθος είναι η παράλειψη εξετάσεων επειδή ο ασθενής αισθάνεται καλά. Οι ηλεκτρολυτικές διαταραχές και η νεφρική επιβάρυνση δεν δίνουν πάντα άμεσα συμπτώματα. Ένα άτομο μπορεί να έχει σημαντική διαταραχή καλίου ή νατρίου χωρίς να το καταλάβει εγκαίρως.
Πέμπτο λάθος είναι η λήψη αντιφλεγμονωδών για πόνο χωρίς ενημέρωση του γιατρού. Τα αντιφλεγμονώδη μπορούν να επιβαρύνουν τη νεφρική λειτουργία και να αλληλεπιδράσουν με αντιυπερτασικά και διουρητικά. Αυτό έχει ιδιαίτερη σημασία σε ηλικιωμένους, ασθενείς με νεφρικό ιστορικό ή καρδιακή ανεπάρκεια.
Έκτο λάθος είναι να μη δηλώνονται τα φάρμακα πριν από αιμοληψία. Η ερμηνεία καλίου, νατρίου, μαγνησίου, ουρίας και κρεατινίνης αλλάζει όταν ο γιατρός ξέρει ότι ο ασθενής παίρνει διουρητικό.
19Πότε χρειάζεται άμεση επικοινωνία με γιατρό
Η άμεση επικοινωνία με γιατρό είναι απαραίτητη όταν εμφανιστεί έντονη ζάλη, λιποθυμική τάση, σύγχυση, πολύ μεγάλη αδυναμία, ταχυκαρδία, αίσθημα παλμών, έντονες μυϊκές κράμπες ή σημαντική μείωση ούρων. Αυτά μπορεί να σχετίζονται με υπόταση, αφυδάτωση, ηλεκτρολυτική διαταραχή ή νεφρική επιβάρυνση.
Ασθενής με καρδιακή ανεπάρκεια πρέπει να ενημερώσει τον γιατρό αν έχει απότομη αύξηση βάρους, επιδείνωση δύσπνοιας, πρήξιμο στα πόδια ή ανάγκη να κοιμάται με περισσότερα μαξιλάρια. Αυτά μπορεί να δείχνουν κατακράτηση υγρών και ανάγκη επανεκτίμησης.
Αντίθετα, απότομη απώλεια βάρους, ξηροστομία, έντονη δίψα, χαμηλή πίεση, ζάλη στην όρθια θέση και αδυναμία μπορεί να δείχνουν υπερβολική διούρηση. Η λύση δεν είναι πάντα να πιει ο ασθενής πολλά υγρά ή να σταματήσει το φάρμακο μόνος του. Χρειάζεται επικοινωνία με τον γιατρό, ειδικά αν υπάρχει καρδιακή ή νεφρική νόσος.
Επείγουσα αξιολόγηση χρειάζεται σε πόνο στο στήθος, σοβαρή δύσπνοια, λιποθυμία, σύγχυση, σοβαρή αδυναμία, ακανόνιστο καρδιακό ρυθμό ή νευρολογικά συμπτώματα. Σε τέτοιες περιπτώσεις δεν αρκεί απλός εργαστηριακός έλεγχος σε δεύτερο χρόνο.
Αν υπάρχουν εμετοί, διάρροια, πυρετός ή αδυναμία λήψης υγρών, ο ασθενής που λαμβάνει διουρητικό πρέπει να ενημερώσει τον γιατρό. Οι καταστάσεις αυτές αυξάνουν τον κίνδυνο αφυδάτωσης και ηλεκτρολυτικών διαταραχών.
20Συχνές ερωτήσεις
Τα διουρητικά είναι επικίνδυνα;
Όχι όταν χρησιμοποιούνται σωστά, αλλά χρειάζονται ιατρική παρακολούθηση επειδή μπορούν να επηρεάσουν πίεση, νεφρική λειτουργία, κάλιο, νάτριο και ενυδάτωση.
Πρέπει να παίρνω κάλιο μαζί με διουρητικό;
Όχι χωρίς εξέταση και οδηγία γιατρού, επειδή ορισμένα διουρητικά ρίχνουν το κάλιο ενώ άλλα, όπως η σπιρονολακτόνη, μπορεί να το αυξήσουν.
Ποιες εξετάσεις χρειάζονται όταν παίρνω διουρητικό;
Συνήθως χρειάζονται κάλιο, νάτριο, μαγνήσιο, ουρία, κρεατινίνη και eGFR, ενώ ανάλογα με το ιστορικό μπορεί να ζητηθούν και άλλες εξετάσεις.
Μπορώ να σταματήσω το διουρητικό αν πηγαίνω συχνά στην τουαλέτα;
Όχι χωρίς να μιλήσετε με τον γιατρό σας, επειδή η διακοπή μπορεί να επιδεινώσει την πίεση, τα οιδήματα ή την καρδιακή ανεπάρκεια.
Τα διουρητικά βοηθούν στο αδυνάτισμα;
Όχι, μειώνουν προσωρινά υγρά και όχι λίπος, ενώ η χρήση τους για απώλεια βάρους μπορεί να προκαλέσει αφυδάτωση και ηλεκτρολυτικές διαταραχές.
Γιατί ζαλίζομαι όταν παίρνω διουρητικό;
Η ζάλη μπορεί να σχετίζεται με χαμηλή πίεση, αφυδάτωση ή διαταραχή ηλεκτρολυτών και χρειάζεται αξιολόγηση, ειδικά αν εμφανίστηκε μετά από αλλαγή δόσης.
Ποια είναι η διαφορά Lasix και Tormis;
Και τα δύο ανήκουν στα διουρητικά της αγκύλης, αλλά περιέχουν διαφορετική δραστική ουσία: το Lasix περιέχει φουροσεμίδη και το Tormis τορασεμίδη.
Μπορώ να πίνω πολλά υγρά για να αποφύγω την αφυδάτωση;
Όχι πάντα, επειδή σε καρδιακή ανεπάρκεια ή υπονατριαιμία μπορεί να υπάρχει ειδική οδηγία για τα υγρά, οπότε η σύσταση πρέπει να είναι εξατομικευμένη.
21Τι να θυμάστε
Τα διουρητικά είναι χρήσιμα και συχνά απαραίτητα φάρμακα, αλλά δεν είναι απλά «χάπια για τα υγρά». Επηρεάζουν τη νεφρική λειτουργία, την πίεση, το νάτριο, το κάλιο, το μαγνήσιο και τη συνολική ισορροπία υγρών του οργανισμού. Η ασφαλής χρήση τους απαιτεί να γνωρίζουμε ποιο ακριβώς φάρμακο λαμβάνεται και για ποια ένδειξη.
Τα θειαζιδικά διουρητικά χρησιμοποιούνται συχνά στην υπέρταση, αλλά μπορεί να επηρεάσουν νάτριο, κάλιο και ουρικό οξύ. Τα διουρητικά της αγκύλης, όπως φουροσεμίδη και τορασεμίδη, είναι ισχυρότερα στην απομάκρυνση υγρών και έχουν σημαντικό ρόλο σε οιδήματα και καρδιακή ανεπάρκεια. Τα καλιοσυντηρητικά, όπως η σπιρονολακτόνη, έχουν διαφορετικό προφίλ και μπορούν να αυξήσουν το κάλιο.
Η παρακολούθηση με εξετάσεις δεν γίνεται τυπικά. Γίνεται για να προληφθούν προβλήματα πριν γίνουν συμπτώματα. Κάλιο, νάτριο, μαγνήσιο, ουρία, κρεατινίνη και eGFR είναι από τους πιο σημαντικούς δείκτες. Σε καρδιακή ανεπάρκεια μπορεί να χρειάζεται και NT-proBNP, πάντα σε συνδυασμό με καρδιολογική αξιολόγηση.
Δεν πρέπει να αλλάζετε δόση, να διακόπτετε φάρμακο, να παίρνετε συμπλήρωμα καλίου ή να χρησιμοποιείτε υποκατάστατο άλατος χωρίς οδηγία. Αν εμφανιστούν ζάλη, αδυναμία, κράμπες, ταχυκαρδίες, σύγχυση, μειωμένη ούρηση, έντονη δίψα ή επιδείνωση οιδήματος, χρειάζεται επικοινωνία με γιατρό.
22Κλείστε Ραντεβού & Βιβλιογραφία
Ερμηνεία αποτελεσμάτων από ιατρό στο εργαστήριό μας. Μπορείτε να προγραμματίσετε εξέταση ή να δείτε τον πλήρη κατάλογο διαθέσιμων εξετάσεων.
Λάβετε σύντομες, ιατρικά επιμελημένες ενημερώσεις για εργαστηριακές εξετάσεις, σωστή προετοιμασία, φάρμακα, συχνές παρενέργειες και νέα άρθρα του Μικροβιολογικού Εργαστηρίου Λαμίας.
Η ενημέρωση είναι εκπαιδευτική και δεν υποκαθιστά την ιατρική αξιολόγηση, την οδηγία του θεράποντος ιατρού ή του φαρμακοποιού.
Βιβλιογραφία
https://www.heart.org/en/health-topics/high-blood-pressure/changes-you-can-make-to-manage-high-blood-pressure/types-of-blood-pressure-medications
https://www.escardio.org/guidelines/clinical-practice-guidelines/all-esc-practice-guidelines/elevated-blood-pressure-and-hypertension/
https://www.mayoclinic.org/diseases-conditions/high-blood-pressure/in-depth/diuretics/art-20048129
https://www.northerncarealliance.nhs.uk/patient-information/patient-leaflets/cardiology-diuretics
https://www.msdmanuals.com/professional/cardiovascular-disorders/hypertension/medications-for-hypertension
https://mikrobiologikolamia.gr/katalogos-eksetaseon/
Δρ. Παντελής Αναγνωστόπουλος, Ιατρός Μικροβιολόγος – Βιοπαθολόγος
Μικροβιολογικό Εργαστήριο Λαμίας, Έσλιν 19, Λαμία 35100
📞 +30-22310-66841 • Δευτέρα–Παρασκευή 07:00–13:30
Δρ. Παντελής Αναγνωστόπουλος
Ιατρός Μικροβιολόγος – Βιοπαθολόγος, επιστημονικά υπεύθυνος στο Μικροβιολογικό Λαμία.
