Σκληρόδερμα (Συστηματική Σκλήρυνση) – Φιλικός, αναλυτικός οδηγός για ασθενείς
📑 Περιεχόμενα
- 1️⃣ Τι είναι το σκληρόδερμα;
- 2️⃣ Τύποι: περιορισμένη & διάχυτη μορφή, εντοπισμένο (μορφέα)
- 3️⃣ Συμπτώματα & σημεία
- 4️⃣ Πότε να μιλήσω με γιατρό
- 5️⃣ Διάγνωση: εξετάσεις & έλεγχος οργάνων
- 6️⃣ Συχνές επιπλοκές
- 7️⃣ Θεραπευτικές επιλογές
- 8️⃣ Καθημερινότητα & τρόπος ζωής
- 9️⃣ Εργασία, ψυχολογία & υποστήριξη
- 🔟 Σκληρόδερμα & εγκυμοσύνη
- 1️⃣1️⃣ Συχνά λάθη & παρερμηνείες
- 1️⃣2️⃣ FAQ – Συχνές Ερωτήσεις
- 1️⃣3️⃣ Κλείσιμο ραντεβού & εξετάσεις
- 1️⃣4️⃣ Βιβλιογραφία & Πηγές
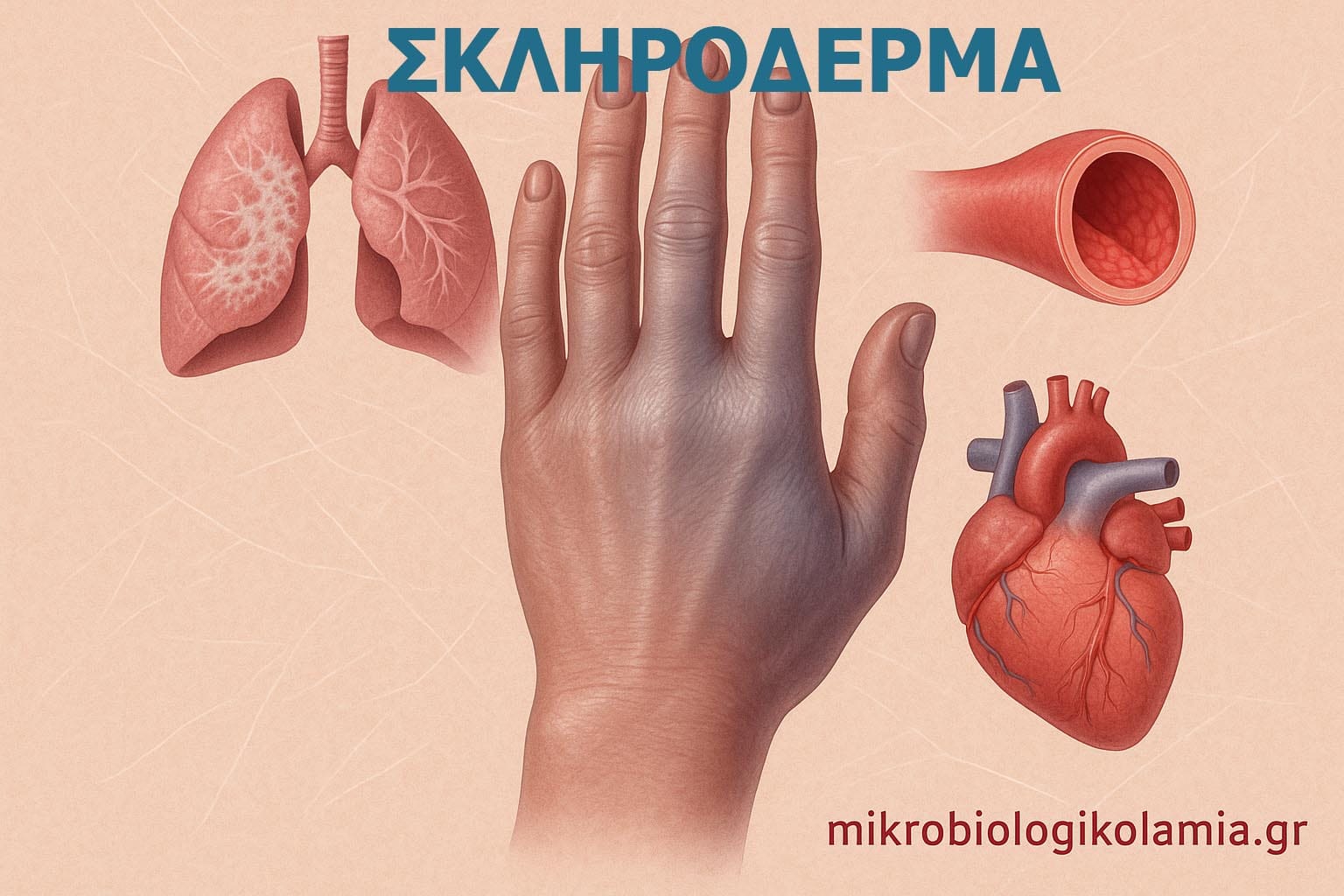
1) Τι είναι το Σκληρόδερμα;
Το Σκληρόδερμα ή Συστηματική Σκλήρυνση είναι ένα
χρόνιο αυτοάνοσο νόσημα όπου το ανοσοποιητικό σύστημα
προκαλεί πάχυνση και σκλήρυνση του δέρματος και μερικές φορές
προσβάλλει εσωτερικά όργανα όπως πνεύμονες, καρδιά, νεφρούς και
γαστρεντερικό σύστημα.
Η νόσος χαρακτηρίζεται από τρεις βασικές διεργασίες:
- Αγγειοπάθεια: βλάβη στα μικρά αγγεία που οδηγεί σε
αγγειοσύσπαση, μειωμένη αιμάτωση και φαινόμενο Raynaud. - Ανοσολογική ενεργοποίηση: παραγωγή αυτοαντισωμάτων που
στοχεύουν ίδιους ιστούς. - Ίνωση: υπερβολική παραγωγή κολλαγόνου και σκλήρυνση
ιστών (δέρματος ή οργάνων).
Η έγκαιρη διάγνωση και η παρακολούθηση από
ρευματολόγο μειώνουν σημαντικά τις επιπλοκές και βελτιώνουν
την ποιότητα ζωής των ασθενών.
Η συχνότητα είναι περίπου 1–3 περιστατικά ανά 10.000 άτομα,
με μεγαλύτερη εμφάνιση στις γυναίκες (αναλογία περίπου 4:1) και ηλικίες
30–50 ετών. Αν και η αιτία παραμένει άγνωστη,
γενετικοί, ορμονικοί και περιβαλλοντικοί παράγοντες
φαίνεται να συμμετέχουν στην ανάπτυξη της νόσου.
2) Τύποι Σκληροδέρματος
Το σκληρόδερμα δεν εκδηλώνεται με τον ίδιο τρόπο σε όλους.
Υπάρχουν διάφορες μορφές με διαφορετική βαρύτητα και πρόγνωση.
Οι κυριότερες κατηγορίες είναι οι παρακάτω:
2.1 Περιορισμένη δερματική μορφή (lcSSc)
- Επηρεάζει κυρίως δάκτυλα, χέρια, πρόσωπο.
- Συνδέεται συχνά με το φαινόμενο Raynaud για χρόνια πριν τη σκλήρυνση του δέρματος.
- Χαρακτηριστικά αντισώματα: anti-centromere.
- Κίνδυνος ανάπτυξης πνευμονικής αρτηριακής υπέρτασης μετά από χρόνια.
2.2 Διάχυτη δερματική μορφή (dcSSc)
- Προσβάλλει εκτεταμένα το δέρμα (κορμός, βραχίονες, μηρούς).
- Εμφανίζει πρώιμη συμμετοχή εσωτερικών οργάνων (πνεύμονες, νεφροί, καρδιά).
- Συχνά αντισώματα: anti–Scl-70 (anti-topoisomerase I) ή anti–RNA polymerase III.
- Πιο επιθετική μορφή, απαιτεί στενή ρευματολογική παρακολούθηση.
2.3 Εντοπισμένο Σκληρόδερμα (Μορφέα)
- Περιορίζεται στο δέρμα χωρίς συμμετοχή εσωτερικών οργάνων.
- Εμφανίζεται ως σκληρές πλάκες ή γραμμές σε περιοχές του σώματος.
- Δεν εξελίσσεται σε συστηματική μορφή.
Η διάχυτη μορφή χρειάζεται πιο εντατική παρακολούθηση λόγω κινδύνου προσβολής ζωτικών οργάνων.
3) Συμπτώματα & Κλινικές Εκδηλώσεις
Τα συμπτώματα του σκληροδέρματος διαφέρουν ανάλογα με τη μορφή της νόσου
και το ποια όργανα επηρεάζονται. Μπορεί να αναπτυχθούν σταδιακά μέσα σε
μήνες ή χρόνια.
3.1 Δέρμα
- Πάχυνση και σκλήρυνση του δέρματος, αρχικά στα δάκτυλα και σταδιακά προς τα άνω άκρα και πρόσωπο.
- Το δέρμα γίνεται γυαλιστερό και σφιχτό (sclerodactyly).
- Μειωμένη έκφραση προσώπου και μικρό άνοιγμα στόματος (microstomia).
- Ασβέστωση (calcinosis) και τελαγγειεκτασίες (μικρές κόκκινες φλέβες στο δέρμα).
3.2 Αγγεία
- Φαινόμενο Raynaud: τα δάκτυλα γίνονται άσπρα, μπλε και κόκκινα με το κρύο ή το στρες.
- Ψηφιακά έλκη και καθυστερημένη επούλωση λόγω μειωμένης κυκλοφορίας.
3.3 Πνεύμονες
- Δύσπνοια και ξηρός βήχας λόγω διάμεσης πνευμονοπάθειας.
- Πνευμονική αρτηριακή υπέρταση (ΠΑΥ) με κόπωση, λιποθυμικά επεισόδια, πρήξιμο ποδιών.
3.4 Καρδιά
- Αρρυθμίες, περικαρδίτιδα, καρδιακή ανεπάρκεια.
- Μπορεί να εμφανιστεί πνευμονική υπέρταση που επηρεάζει τη δεξιά κοιλία.
3.5 Νεφροί
- Νεφρική κρίση σκληροδέρματος: αιφνίδια αύξηση πίεσης και νεφρική ανεπάρκεια — επείγουσα κατάσταση που απαιτεί άμεση αγωγή με ACE αναστολείς.
3.6 Γαστρεντερικό σύστημα
- Δυσφαγία, καούρες και παλινδρόμηση (λόγω δυσκινησίας οισοφάγου).
- Δυσαπορρόφηση, SIBO (βακτηριακή υπερανάπτυξη), φουσκώματα και απώλεια βάρους.
3.7 Γενικά συμπτώματα
- Κόπωση, πόνοι αρθρώσεων και μυών, μειωμένη αντοχή.
- Απώλεια όρεξης ή βάρους.
- Αίσθημα ψυχρότητας στα άκρα.
δυσφαγίας σε συνδυασμό με θετικά αυτοαντισώματα πρέπει να οδηγεί
σε άμεση αξιολόγηση από ρευματολόγο.
4) Πότε να Μιλήσω με Γιατρό
Η έγκαιρη διάγνωση του σκληροδέρματος είναι κρίσιμη, καθώς τα συμπτώματα
μπορεί να εξελιχθούν γρήγορα και να προκαλέσουν βλάβες στα όργανα.
Επικοινωνήστε με γιατρό αν εμφανίσετε οποιοδήποτε από τα παρακάτω:
- Επίμονο φαινόμενο Raynaud (δάκτυλα που αλλάζουν χρώμα με το κρύο ή το στρες).
- Σκλήρυνση, σφίξιμο ή πάχυνση του δέρματος στα χέρια, πρόσωπο ή άλλα σημεία.
- Νέα δύσπνοια, ξηρός βήχας ή εύκολη κόπωση.
- Απότομη αύξηση της αρτηριακής πίεσης ή πονοκέφαλος που δεν υπήρχε πριν.
- Εμφάνιση ψηφιακών ελκών (πληγές στα δάκτυλα) ή καθυστερημένη επούλωση.
- Πόνος ή δυσκολία στην κατάποση, καούρες ή φούσκωμα μετά τα γεύματα.
πονοκέφαλο, θολή όραση και αδυναμία, επικοινωνήστε άμεσα με
γιατρό ή εφημερεύον νοσοκομείο — μπορεί να πρόκειται για
νεφρική κρίση σκληροδέρματος.
Ο ρευματολόγος θα οργανώσει τον απαραίτητο έλεγχο με αιματολογικές,
απεικονιστικές και λειτουργικές εξετάσεις ώστε να επιβεβαιωθεί η διάγνωση
και να καθοριστεί η έκταση της νόσου.
5) Διάγνωση – Ποιες Εξετάσεις Χρειάζονται
Η διάγνωση του σκληροδέρματος βασίζεται στον συνδυασμό
κλινικών ευρημάτων (δέρμα, αγγεία, όργανα) και
εργαστηριακών εξετάσεων. Ο ρευματολόγος καθοδηγεί
εξατομικευμένα τον έλεγχο ανάλογα με τα συμπτώματα.
5.1 Εργαστηριακές Εξετάσεις
Οι κύριες αιματολογικές και ανοσολογικές εξετάσεις περιλαμβάνουν:
| Εξέταση | Τι δείχνει | Σχόλιο |
|---|---|---|
| ANA (Αντιπυρηνικά Αντισώματα) | Συνήθως θετικά στο >90% των ασθενών | Ο τίτλος και το μοτίβο καθοδηγούν τη διάγνωση |
| Anti–Centromere | Ειδικό για την περιορισμένη μορφή | Σχετίζεται με πνευμονική υπέρταση |
| Anti–Scl-70 (Topo I) | Συχνό στη διάχυτη μορφή | Συνδέεται με πνευμονική ίνωση |
| Anti–RNA Polymerase III | Εμφανίζεται σε επιθετική διάχυτη μορφή | Κίνδυνος νεφρικής κρίσης |
| ESR, CRP, Βιοχημικός έλεγχος | Δείκτες φλεγμονής και λειτουργίας οργάνων | Παρακολούθηση πορείας |
5.2 Απεικονιστικός και Λειτουργικός Έλεγχος
- Πνεύμονες: Αξονική τομογραφία υψηλής ευκρίνειας (HRCT), σπιρομέτρηση και DLCO για διάμεση πνευμονοπάθεια.
- Καρδιά: Triplex καρδιάς, NT-proBNP, έλεγχος για πνευμονική υπέρταση.
- Νεφροί: Αρτηριακή πίεση, ουρία, κρεατινίνη, ανάλυση ούρων.
- Γαστρεντερικό: Οισοφαγομανομετρία, PHmetry ή ενδοσκόπηση όπου χρειάζεται.
- Δέρμα: Modified Rodnan Skin Score (βαθμός σκληρότητας), τριχοειδοσκόπηση νυχιών.
ετησίως ή συχνότερα αν υπάρχουν ενεργά συμπτώματα.
Οι εξετάσεις βοηθούν στην πρώιμη ανίχνευση επιπλοκών.
6) Επιπλοκές του Σκληροδέρματος
Οι επιπλοκές του σκληροδέρματος εξαρτώνται από το ποια όργανα επηρεάζονται.
Ορισμένες μπορεί να είναι ήπιες, ενώ άλλες σοβαρές και δυνητικά απειλητικές για τη ζωή.
Η πρόληψη και η έγκαιρη αντιμετώπιση είναι κρίσιμες.
6.1 Πνευμονικές Επιπλοκές
- Διάμεση Πνευμονοπάθεια (ILD): προκαλεί δύσπνοια, βήχα και μειωμένη αντοχή.
Αν δεν αντιμετωπιστεί, οδηγεί σε ίνωση. - Πνευμονική Αρτηριακή Υπέρταση (ΠΑΥ): αυξημένη πίεση στα αγγεία των πνευμόνων,
προκαλεί κόπωση και ζάλη.
6.2 Καρδιακές Επιπλοκές
- Αρρυθμίες, περικαρδίτιδα και καρδιακή ανεπάρκεια λόγω ίνωσης του μυοκαρδίου.
- Μείωση της απόδοσης της δεξιάς κοιλίας από πνευμονική υπέρταση.
6.3 Νεφρικές Επιπλοκές
- Νεφρική Κρίση Σκληροδέρματος: αιφνίδια υπέρταση, κεφαλαλγία, θόλωση όρασης και νεφρική ανεπάρκεια.
Αντιμετωπίζεται επειγόντως με αναστολείς ACE.
6.4 Γαστρεντερικές Επιπλοκές
- Γαστροοισοφαγική παλινδρόμηση (ΓΟΠΝ) και δυσφαγία.
- Δυσαπορρόφηση και απώλεια βάρους λόγω SIBO (βακτηριακής υπερανάπτυξης).
- Χρόνια δυσκοιλιότητα ή διάρροια.
6.5 Δερματικές & Αγγειακές Επιπλοκές
- Έλκη δακτύλων, ασβέστωση (calcinosis) και τελαγγειεκτασίες.
- Μείωση κινητικότητας δακτύλων και αρθρώσεων λόγω σκλήρυνσης.
εντοπισμό επιπλοκών πριν προκαλέσουν σοβαρή βλάβη.
Ο ρευματολόγος συντονίζει συνήθως ομάδα ειδικών (πνευμονολόγο, καρδιολόγο, νεφρολόγο).
7) Θεραπεία του Σκληροδέρματος
Δεν υπάρχει μία οριστική θεραπεία που να «εξαλείφει» το σκληρόδερμα,
όμως υπάρχουν αποτελεσματικές θεραπείες που
ελέγχουν τα συμπτώματα και προλαμβάνουν επιπλοκές.
Η αγωγή προσαρμόζεται ανάλογα με τα όργανα που έχουν προσβληθεί.
7.1 Αντιμετώπιση Αγγειακών Διαταραχών
- Ανταγωνιστές ασβεστίου (π.χ. νιφεδιπίνη) για το φαινόμενο Raynaud.
- PDE5 αναστολείς (σιλδεναφίλη, ταδαλαφίλη) και προστακυκλίνες σε επίμονες περιπτώσεις.
- Αποφυγή κρύου, διακοπή καπνίσματος, προθέρμανση χεριών.
7.2 Πνευμονική Ίνωση
- Ανοσοκατασταλτικά (π.χ. μυκοφαινολάτη, κυκλοφωσφαμίδη).
- Αντιϊνωτικά φάρμακα (νιντεντανίμπη) σε προχωρημένες περιπτώσεις.
- Τακτική σπιρομέτρηση και HRCT για παρακολούθηση.
7.3 Πνευμονική Αρτηριακή Υπέρταση (ΠΑΥ)
- Εξειδικευμένη αγωγή με αναστολείς ενδοθηλίνης (bosentan), PDE5 αναστολείς ή αναλόγους προστακυκλίνης.
- Παρακολούθηση σε εξειδικευμένο κέντρο ΠΑΥ.
7.4 Νεφρική Κρίση
- Άμεση έναρξη ACE αναστολέων (π.χ. καπτοπρίλη) — θεραπεία εκλογής.
- Αποφυγή υψηλών δόσεων κορτικοστεροειδών (αυξάνουν τον κίνδυνο).
7.5 Γαστρεντερικές Διαταραχές
- Αναστολείς αντλίας πρωτονίων (PPI) για παλινδρόμηση.
- Προκινητικά φάρμακα και αντιμετώπιση SIBO (ριφαξιμίνη).
- Διατροφικές προσαρμογές και μικρά, συχνά γεύματα.
7.6 Δέρμα και Μυοσκελετικό
- Φυσικοθεραπεία και τακτικές διατάσεις για κινητικότητα δακτύλων και στόματος.
- Αναλγητικά ή ΜΣΑΦ για πόνο.
- Τοπικά ενυδατικά και φροντίδα ελκών.
να επιβραδυνθεί η εξέλιξη της νόσου,
να προληφθούν επιπλοκές και να βελτιωθεί η ποιότητα ζωής.
Απαραίτητη η συνεργασία πολλών ειδικοτήτων
(ρευματολόγος, πνευμονολόγος, καρδιολόγος, νεφρολόγος, φυσικοθεραπευτής).
8) Καθημερινότητα & Τρόπος Ζωής
Απλές καθημερινές παρεμβάσεις μειώνουν τα συμπτώματα και τον κίνδυνο επιπλοκών.
8.1 Θερμοκρασία & Raynaud
- Ντύσιμο σε στρώσεις, θερμικά γάντια/κάλτσες, θερμαινόμενα επιθέματα χεριών.
- Αποφυγή απότομων αλλαγών θερμοκρασίας και ψυχρών ροφημάτων.
- Διακοπή καπνίσματος. Η νικοτίνη προκαλεί αγγειοσύσπαση.
8.2 Φροντίδα δέρματος & ελκών
- Καθημερινή ενυδάτωση με παχύρρευστες κρέμες μετά το μπάνιο.
- Ήπιο μασάζ και διατάσεις στα δάκτυλα για διατήρηση κινητικότητας.
- Άμεση φροντίδα μικροτραυματισμών. Καθαριότητα, απολύμανση, αποφόρτιση πίεσης.
- Αποφυγή σφιχτών δαχτυλιδιών/υποδημάτων. Προστασία από τον ήλιο (SPF).
8.3 Στόμα & γναθοπροσωπικές ασκήσεις
- Ημερήσιες ασκήσεις διάτασης στόματος με ήπιο άνοιγμα–κράτημα 5–10 δευτ.
- Οδοντιατρικός έλεγχος 2×/έτος. Μαλακή οδοντόβουρτσα, στοματικά διαλύματα χωρίς αλκοόλ.
8.4 Διατροφή & ΓΟΠΝ
- Μικρά, συχνά γεύματα. Αποφυγή βαριών γευμάτων το βράδυ.
- Ύψωση κεφαλής κρεβατιού 10–15 cm. Αποφυγή καφέ, αλκοόλ, πικάντικων, μέντας αν ενοχλούν.
- Επαρκής ενυδάτωση. Διαιτολογική υποστήριξη σε απώλεια βάρους/δυσαπορρόφηση.
8.5 Άσκηση & φυσικοθεραπεία
- Ήπια–μέτρια αερόβια άσκηση 120–150′/εβδομάδα αν είναι ανεκτή.
- Καθημερινές διατάσεις άνω/κάτω άκρων και θωρακικής κινητοποίησης.
- Αναπνευστικές ασκήσεις σε πνευμονική συμμετοχή.
8.6 Παρακολούθηση στο σπίτι
- Μετρήσεις αρτηριακής πίεσης 2–3×/εβδομάδα, ειδικά σε διάχυτη μορφή.
- Καταγραφή συμπτωμάτων αναπνοής, κόπωσης, νέων ελκών.
8.7 Εργασία & πρακτικές διευκολύνσεις
- Θερμαινόμενοι χώροι, γάντια προστασίας σε ψυχρό περιβάλλον.
- Συχνά μικρά διαλείμματα για κίνηση/διατάσεις χεριών.
- Εργονομικά βοηθήματα για λαβή και πληκτρολόγηση.
8.8 Εμβολιασμοί & πρόληψη
- Ετήσια γρίπη, αντιπνευμονιοκοκκικός, επικαιροποιημένος COVID-19 όπου ενδείκνυται.
- Έλεγχος για οστεοπόρωση αν μακροχρόνια κορτικοθεραπεία.
τακτική κίνηση, διακοπή καπνίσματος, συστηματική αυτο-παρακολούθηση.
9) Εργασία, Ψυχολογία & Υποστήριξη
Η χρόνια φύση του σκληροδέρματος μπορεί να επηρεάσει σημαντικά την
εργασία και την ψυχολογία του ασθενούς.
Η κατανόηση της νόσου και η προσαρμογή του τρόπου ζωής βοηθούν
στην καλύτερη ποιότητα ζωής.
9.1 Στον χώρο εργασίας
- Ρυθμίστε τη θερμοκρασία του χώρου. Οι ασθενείς με Raynaud χρειάζονται
ζεστό περιβάλλον. - Χρησιμοποιήστε θερμαντικά γάντια και αποφύγετε
επαναλαμβανόμενες κινήσεις που προκαλούν μικροτραυματισμούς. - Ζητήστε εργονομική αξιολόγηση του χώρου από ιατρό εργασίας
ή φυσικοθεραπευτή για κατάλληλη προσαρμογή. - Ενημερώστε διακριτικά συναδέλφους για να μειωθούν παρεξηγήσεις
σε περιπτώσεις περιορισμένης κινητικότητας ή κόπωσης.
9.2 Ψυχολογική υποστήριξη
- Το άγχος, η κατάθλιψη και η κοινωνική απομόνωση είναι συχνά.
- Η ψυχοθεραπεία ή οι ομάδες υποστήριξης ασθενών
προσφέρουν ουσιαστική βοήθεια. - Η τακτική επικοινωνία με τον ιατρό μειώνει τον φόβο και βελτιώνει
τη συμμόρφωση στη θεραπεία.
9.3 Κοινωνική & πρακτική βοήθεια
- Σε προχωρημένες περιπτώσεις, μπορεί να χρειαστεί πιστοποίηση
αναπηρίας για κοινωνική και οικονομική υποστήριξη. - Οικογένεια και φροντιστές πρέπει να ενημερώνονται για την κατάσταση
και τις ανάγκες του ασθενούς.
Ο ενεργός ρόλος του ασθενούς, η ψυχολογική ενδυνάμωση και η σωστή
κοινωνική υποστήριξη βοηθούν σημαντικά στη διατήρηση ανεξαρτησίας και αισιοδοξίας.
10) Σκληρόδερμα & Εγκυμοσύνη
Η εγκυμοσύνη είναι εφικτή για πολλές γυναίκες με σκληρόδερμα, αλλά απαιτεί προσεκτικό σχεδιασμό και στενή παρακολούθηση.
10.1 Πριν τη σύλληψη
- Σταθερή νόσος για ≥6–12 μήνες πριν την προσπάθεια.
- Εκτίμηση κινδύνου: πνεύμονες (σπιρομέτρηση/DLCO, HRCT αν ενδείκνυται), καρδιά (Triplex, ΠΑΥ), νεφροί (eGFR, ΑΠ), ΓΕΣ.
- Αναθεώρηση φαρμάκων: διακοπή τερατογόνων (π.χ. μυκοφαινολάτη, μεθοτρεξάτη). Επιλογή ασφαλέστερων εναλλακτικών.
- Συμβουλευτική από ρευματολόγο και ιατρείο κυήσεων υψηλού κινδύνου.
10.2 Κατά τη διάρκεια της κύησης
- Παρακολούθηση ανά 4–8 εβδομάδες. Έλεγχος ΑΠ, συμπτωμάτων ΠΑΥ/ILD, νεφρικής λειτουργίας.
- Raynaud/ΓΟΠΝ: μέτρα θερμοπροστασίας, PPI όταν χρειάζονται. Αποφυγή καπνίσματος.
- Φάρμακα (ενδεικτικά): μπορεί να χρησιμοποιηθούν κατά περίπτωση νιφεδιπίνη, PPI, χαμηλή δόση ασπιρίνης αν ενδείκνυται. Αποφυγή νεότερων ανοσοκατασταλτικών εκτός ειδικής ένδειξης.
- Νεφρική κρίση: σπάνια αλλά κρίσιμη. Άμεση αξιολόγηση αν ΑΠ ↑, κεφαλαλγία, θόλωση όρασης. ACE αναστολείς είναι αντενδείκνυοι στην κύηση· απαιτείται εξειδικευμένη διαχείριση.
- Διατροφή: μικρά, συχνά γεύματα. Παρακολούθηση βάρους και αιμοσφαιρίνης.
10.3 Τοκετός και λοχεία
- Τρόπος τοκετού μαιευτικά. Προγραμματισμός σε νοσοκομείο με ΜΕΘ/καρδιοπνευμονική υποστήριξη αν υπάρχει ΠΑΥ/ILD.
- Μετά τον τοκετό: επανέναρξη/προσαρμογή αγωγής που ανεστάλη στην κύηση. Έλεγχος θηλασμού ως προς ασφάλεια φαρμάκων.
11) Συχνά Λάθη & Παρερμηνείες
Το σκληρόδερμα είναι πολύπλοκη νόσος και συχνά δημιουργεί παρεξηγήσεις. Η σωστή ενημέρωση αποτρέπει καθυστερήσεις στη διάγνωση και στην αντιμετώπιση.
- ❌ «Το σκληρόδερμα είναι μόνο δερματικό πρόβλημα»: Λάθος. Μπορεί να προσβάλει εσωτερικά όργανα (πνεύμονες, καρδιά, νεφρούς, γαστρεντερικό).
- ❌ «Είναι αλλεργική αντίδραση ή αποτέλεσμα στρες»: Δεν ισχύει. Είναι αυτοάνοσο νόσημα με πολυπαραγοντική παθογένεια.
- ❌ «Δεν υπάρχει τίποτα να κάνω»: Λανθασμένο. Υπάρχουν πολλές θεραπευτικές επιλογές που ελέγχουν τη νόσο και βελτιώνουν τη ζωή του ασθενούς.
- ❌ «Δεν χρειάζεται τακτικός έλεγχος»: Η νόσος μπορεί να παραμένει σιωπηλή ενώ εξελίσσεται· οι περιοδικοί έλεγχοι είναι ζωτικοί.
- ❌ «Αν είναι ήπια τώρα, θα μείνει έτσι»: Όχι πάντα. Η πορεία μπορεί να αλλάξει. Γι’ αυτό απαιτείται συστηματική παρακολούθηση.
- ❌ «Οι θεραπείες είναι ίδιες για όλους»: Κάθε ασθενής έχει διαφορετική μορφή, αντισώματα και ρυθμό εξέλιξης· η αγωγή είναι εξατομικευμένη.
12) FAQ – Συχνές Ερωτήσεις
🔹 Προκαλεί το σκληρόδερμα πόνο;
σε αρθρώσεις, μύες ή έλκη στα δάκτυλα. Αντιμετωπίζεται με
φυσικοθεραπεία, ΜΣΑΦ και τοπική φροντίδα.
🔹 Είναι μεταδοτικό;
και δεν μεταδίδεται με επαφή ή αίμα.
🔹 Μπορώ να ασκούμαι;
και διατάσεις βοηθούν στην κινητικότητα και την ψυχολογία.
Αποφύγετε ακραία κόπωση ή έκθεση σε κρύο.
🔹 Θεραπεύεται οριστικά;
που σταθεροποιούν τη νόσο και μειώνουν τα συμπτώματα.
Η έγκαιρη διάγνωση κάνει τη διαφορά.
🔹 Ποια αντισώματα είναι χαρακτηριστικά;
anti–Scl-70 και anti–RNA polymerase III.
Κάθε τύπος σχετίζεται με διαφορετική μορφή και πρόγνωση.
🔹 Επηρεάζει την εγκυμοσύνη;
οι περισσότερες γυναίκες ολοκληρώνουν επιτυχώς την κύηση.
Απαιτείται συνεργασία ρευματολόγου και μαιευτήρα υψηλού κινδύνου.
🔹 Τι μπορώ να κάνω μόνος/η μου;
ενυδατώνετε το δέρμα, ασκείστε ήπια και παρακολουθείτε τα συμπτώματά σας.
Μικρές αλλαγές έχουν μεγάλο όφελος.
πριν από κάθε ραντεβού. Η συστηματική παρακολούθηση βοηθά τον γιατρό
να προσαρμόσει σωστά τη θεραπεία σας.
13) Κλείσιμο ραντεβού & εξετάσεις
14) Βιβλιογραφία & Πηγές
- 1. European League Against Rheumatism (EULAR).
Recommendations for the management of systemic sclerosis.
Ann Rheum Dis. 2023;82(5):563–575.
Διαθέσιμο online. - 2. American College of Rheumatology (ACR).
Systemic sclerosis classification criteria and treatment updates.
www.rheumatology.org - 3. Denton CP, Khanna D.
Systemic sclerosis. Lancet. 2017;390(10103):1685–1699.
PubMed - 4. Allanore Y, et al.
Pathogenesis of systemic sclerosis: an update. J Autoimmun. 2021;125:102728.
PubMed - 5. Επιστημονική Εταιρεία Ρευματολογίας Ελλάδος & Κύπρου (ΕΕΡΕ).
Κατευθυντήριες οδηγίες για τα αυτοάνοσα νοσήματα και τη συστηματική σκλήρυνση.
ere.gr - 6. Ελληνική Πνευμονολογική Εταιρεία.
Πρωτόκολλο παρακολούθησης ασθενών με διάμεση πνευμονοπάθεια λόγω σκληροδέρματος.
hts.org.gr - 7. UpToDate.
Systemic sclerosis (scleroderma): Clinical manifestations, diagnosis, and treatment.
uptodate.com
Mikrobiologiko Lamia – Επιστημονική επιμέλεια: Dr. Παντελής Αναγνωστόπουλος, Ιατρός Μικροβιολόγος – Βιοπαθολόγος
(mikrobiologikolamia.gr)