Buscopan vs Depon vs Ponstan – Πότε χρησιμοποιείται τι; (Πλήρης κλινικός οδηγός)
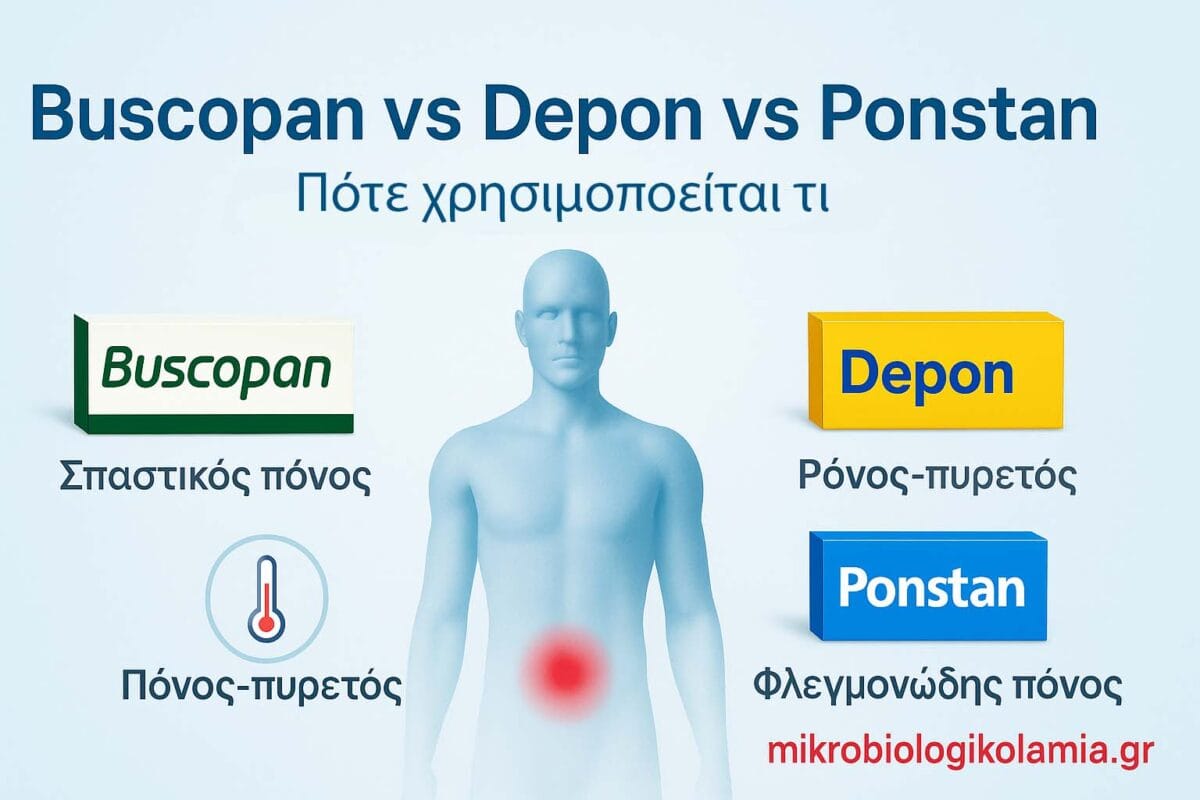
Το Buscopan ανακουφίζει σπαστικούς πόνους (κολικούς εντέρου/μήτρας).
Το Depon μειώνει πυρετό και ήπιο έως μέτριο άλγος.
Το Ponstan ενδείκνυται για πιο έντονους φλεγμονώδεις πόνους (π.χ. δυσμηνόρροια).
Δεν είναι ανταλλάξιμα μεταξύ τους· ο καθένας έχει διαφορετικό μηχανισμό και ενδείξεις.
- Τι είναι το Buscopan, το Depon και το Ponstan
- Σε ποιους πόνους βοηθά πραγματικά το Buscopan
- Πότε επιλέγουμε Depon – Κλινικά παραδείγματα
- Πότε χρειάζεται Ponstan – Πόνος φλεγμονής
- Δοσολογία Buscopan, Depon, Ponstan (ενήλικες & παιδιά)
- Αλληλεπιδράσεις & προφυλάξεις
- Πότε ΔΕΝ πρέπει να ληφθούν – Σημάδια κινδύνου
- Ποιο είναι ασφαλέστερο για το στομάχι
- Buscopan vs Depon vs Ponstan – Πίνακας σύγκρισης
- Τύποι πόνου: Σπαστικός, Φλεγμονώδης, Νευροπαθητικός
- Πρακτικές συμβουλές – Τι να κάνετε & τι να αποφύγετε
- Συχνές Ερωτήσεις (FAQ)
- Κλείστε Ραντεβού
- Βιβλιογραφία
1. Τι είναι το Buscopan, το Depon και το Ponstan – Αναλυτική επεξήγηση
Τα Buscopan, Depon και Ponstan ανήκουν σε εντελώς διαφορετικές φαρμακολογικές κατηγορίες.
Χρησιμοποιούνται συχνά από το κοινό για «πόνο», αλλά ο μηχανισμός δράσης τους και οι ενδείξεις τους δεν έχουν σχέση μεταξύ τους.
Η σωστή επιλογή φαρμάκου εξαρτάται από τον τύπο του πόνου: σπαστικός, πυρετικός, φλεγμονώδης.
• Buscopan (Hyoscine Butylbromide)
Το Buscopan είναι αντισπασμωδικό. Χαλαρώνει τον λείο μυ του εντέρου, της μήτρας, των χοληφόρων και της ουροδόχου κύστης.
Είναι αποτελεσματικό όταν ο πόνος προέρχεται από σπασμό (π.χ. κολικός εντέρου, κράμπες περιόδου, ευερέθιστο έντερο).
Δεν μειώνει φλεγμονή ή πυρετό και δεν βοηθά σε μυϊκό πόνο.
- Ιδανικό για κοιλιακό πόνο «κράμπας»
- Δρα τοπικά στον γαστρεντερικό σωλήνα
- Δεν προκαλεί υπνηλία
• Depon (Paracetamol)
Το Depon είναι αναλγητικό και αντιπυρετικό.
Ενδείκνυται για ήπιο έως μέτριο πόνο και για πυρετό.
Δεν έχει αντιφλεγμονώδη δράση, αλλά θεωρείται από τα πιο ασφαλή φάρμακα, κατάλληλο και για παιδιά.
- Πρώτη επιλογή για πονοκέφαλο και πυρετό
- Χρήσιμο σε ήπιους μυϊκούς πόνους
- Ασφαλές για το στομάχι
• Ponstan (Mefenamic Acid)
Το Ponstan είναι αντιφλεγμονώδες NSAID.
Δρα ισχυρότερα σε πόνους που σχετίζονται με φλεγμονή, όπως έντονος πόνος περιόδου, πόνος μετά από μικροτραυματισμό ή οδοντικό πόνο.
- Ισχυρή δράση στη δυσμηνόρροια
- Αντιμετωπίζει φλεγμονώδη πόνο
- Απαιτεί προσοχή σε ευαίσθητο στομάχι
Η κατανόηση των διαφορών αυτών είναι κρίσιμη: το «σωστό» φάρμακο εξαρτάται από την αιτία του πόνου.
Η λανθασμένη επιλογή συχνά οδηγεί σε ανεπαρκή ανακούφιση ή άσκοπες παρενέργειες.
2. Σε ποιους πόνους βοηθά πραγματικά το Buscopan – Κλινικά παραδείγματα
Το Buscopan είναι αποτελεσματικό μόνο όταν ο πόνος οφείλεται σε σπασμό λείου μυός.
Δεν είναι αναλγητικό γενικής χρήσης και δεν ανακουφίζει μυοσκελετικούς, φλεγμονώδεις ή πυρετικούς πόνους.
Παρακάτω παρουσιάζονται ρεαλιστικά κλινικά σενάρια που δείχνουν πότε το Buscopan είναι η σωστή επιλογή και πότε όχι.
• Mini-Scenario 1: Κράμπα εντέρου μετά από άγχος
Άτομο με ευερέθιστο έντερο παρουσιάζει έντονη «σύσφιξη» χαμηλά στην κοιλιά, χωρίς πυρετό και χωρίς εμετούς.
Ο πόνος επιδεινώνεται με το άγχος και βελτιώνεται προσωρινά μετά την τουαλέτα.
Τι βοηθά: Buscopan, γιατί πρόκειται για καθαρό σπαστικό πόνο.
Τι δεν βοηθά: Depon, Ponstan (δεν υπάρχει φλεγμονή).
• Mini-Scenario 2: Κράμπες περιόδου τύπου «σφιξίματος»
Τις πρώτες ημέρες της περιόδου, εμφανίζεται έντονη σύσπαση στη μήτρα με πόνο που μοιάζει με «κόμπο».
Τι βοηθά: Buscopan για άμεση χαλάρωση του σπασμού.
Τι μπορεί να χρειαστεί επιπλέον: Ponstan σε περίπτωση φλεγμονώδους πόνου τύπου δυσμηνόρροιας.
Τι δεν βοηθά: Depon μόνο του σε μέτριες/έντονες κράμπες.
• Mini-Scenario 3: Πόνος από κολικό εντέρου μετά από βαρύ γεύμα
Μετά από λιπαρό ή μεγάλο γεύμα, εμφανίζεται πόνος που «έρχεται σε κύματα» και συχνά συνυπάρχει με φούσκωμα.
Τι βοηθά: Buscopan, γιατί το πρόβλημα προέρχεται από σπασμό του εντέρου.
Τι δεν βοηθά: Ponstan (αντιφλεγμονώδες) ή Depon (όχι σπασμολυτικό).
• Mini-Scenario 4: Κολικός χολής (ήπια μορφή)
Άτομο με ιστορικό χολολιθίασης παρουσιάζει πόνο δεξιά άνω κοιλία που βελτιώνεται προσωρινά και επανέρχεται σαν «σφίξιμο».
Τι βοηθά: Buscopan μπορεί να προσφέρει μερική ανακούφιση από τον σπασμό.
Πότε ΔΕΝ αρκεί: Σε έντονο πόνο, πυρετό ή ίκτερο → απαιτείται ιατρική εκτίμηση.
• Mini-Scenario 5: Πόνος κοιλιάς με πυρετό
Άτομο με πόνο στην κοιλιά και πυρετό.
Τι σημαίνει: Πιθανή λοίμωξη, όχι σπασμός.
Τι δεν βοηθά: Buscopan μόνο του (δεν κατεβάζει πυρετό, ούτε αντιμετωπίζει φλεγμονή).
Τι χρειάζεται: Depon για τον πυρετό, και αξιολόγηση για πιθανή λοίμωξη.
• Mini-Scenario 6: Οξύς πόνος κοιλιάς που δεν αλλάζει με την κίνηση
Πόνος σταθερός, «βαθύς», χωρίς χαρακτηριστικά σπασμού.
Τι σημαίνει: Δεν είναι σπαστικός πόνος → το Buscopan δεν θα βοηθήσει.
Τι χρειάζεται: Άμεση αξιολόγηση εάν συνοδεύεται από εμετούς, πυρετό ή διάρροια.
Συμπέρασμα:
Το Buscopan είναι στοχευμένο φάρμακο. Λειτουργεί εξαιρετικά σε σπαστικό πόνο, αλλά είναι αναποτελεσματικό σε φλεγμονώδη, πυρετικό ή μυοσκελετικό πόνο.
Η σωστή διάγνωση του τύπου του πόνου οδηγεί στη σωστή επιλογή θεραπείας.
3. Πότε επιλέγουμε Depon – Κλινικά παραδείγματα & συχνά λάθη ασθενών
Το Depon (paracetamol) αποτελεί μία από τις ασφαλέστερες και πιο αποτελεσματικές επιλογές για
πυρετό και ήπιο έως μέτριο πόνο.
Δεν είναι αντιφλεγμονώδες και δεν αντιμετωπίζει μυϊκή φλεγμονή ή έντονους κράμπες.
Ακολουθούν χαρακτηριστικά κλινικά σενάρια που δείχνουν πότε το Depon είναι η σωστή επιλογή – και πότε όχι.
• Mini-Scenario 1: Πυρετός 38.5°C με κακουχία
Ενήλικας με συνάχι, πονοκέφαλο και πυρετό 38.5°C. Δεν υπάρχουν εμετοί ή έντονος κοιλιακός πόνος.
Τι βοηθά: Depon 500–1000 mg για μείωση πυρετού και κεφαλαλγίας.
Τι δεν χρειάζεται: Buscopan ή Ponstan – δεν υπάρχει σπασμός ή φλεγμονώδης πόνος.
• Mini-Scenario 2: Πονοκέφαλος τάσης από στρες/οθόνη
Πίεση στο μέτωπο και στα πλάγια του κεφαλιού, χωρίς ναυτία και χωρίς φωτοφοβία.
Τι βοηθά: Depon ως πρώτη γραμμή.
Εναλλακτικά: ξεκούραση, ενυδάτωση, χαμηλός φωτισμός.
Τι δεν βοηθά: Buscopan (δεν αφορά σπασμό), Ponstan (μόνο σε έντονο φλεγμονώδη πόνο).
• Mini-Scenario 3: Πονόδοντος χαμηλής έως μέτριας έντασης
Πόνος που «ενοχλεί», αλλά δεν είναι παλλόμενος. Χωρίς οίδημα, χωρίς απόστημα.
Τι βοηθά: Depon για προσωρινή ανακούφιση μέχρι να εξεταστεί οδοντιατρικά.
Πότε χρειάζεται κάτι άλλο: Αν ο πόνος είναι παλλόμενος ή υπάρχει πρήξιμο → τότε συχνά απαιτείται Ponstan (φλεγμονή).
• Mini-Scenario 4: Ήπιος μυϊκός πόνος μετά από άσκηση
Πόνος στους μύες μετά από έντονη προπόνηση, χωρίς τραυματισμό.
Τι βοηθά: Depon μόνο για ανακούφιση του πόνου.
Τι δεν βοηθά: Buscopan (δεν αφορά σπασμό), Ponstan συνήθως δεν απαιτείται σε απλό DOMS.
Τι βοηθά καλύτερα: ήπια κινητικότητα, ζεστό ντους, ενυδάτωση.
• Mini-Scenario 5: Πυρετός σε παιδί χωρίς σοβαρά συμπτώματα
Παιδί 6 ετών με 38.8°C πυρετό, ζωηρό, χωρίς λήθαργο ή έντονο πόνο.
Τι βοηθά: Depon σε παιδιατρική δοσολογία ανά βάρος (10–15 mg/kg).
Τι δεν βοηθά: Ponstan ή Buscopan – δεν ενδείκνυνται για πυρετό.
Προσοχή: μην κάνετε διπλές δόσεις για «γρήγορη» πτώση πυρετού.
• Mini-Scenario 6: Πόνος περιόδου χαμηλής έντασης
Γυναίκα με «βαρύ» αίσθημα χαμηλά στην κοιλιά, χωρίς έντονες κράμπες.
Τι βοηθά: Depon σε ήπιους πόνους.
Τι χρειάζεται αν ο πόνος είναι έντονος: Ponstan (NSAID) για φλεγμονώδη πόνο, συνδυαστικά με Buscopan για σπασμό.
• Mini-Scenario 7: Πόνος με πυρετό που δεν υποχωρεί
Πυρετός που επιμένει >48 ώρες ή συνοδεύεται από κοιλιακό πόνο, εμετούς ή δύσπνοια.
Τι σημαίνει: Δεν αρκεί το Depon – χρειάζεται ιατρική αξιολόγηση για πιθανή λοίμωξη.
Λάθος ασθενών: συνεχίζουν Depon ανά 6 ώρες για ημέρες χωρίς διερεύνηση.
• Mini-Scenario 8: «Θα πάρω Depon για να περάσει ο πόνος στο στομάχι»
Συχνό λάθος. Ο πόνος στο στομάχι/έντερο είναι συχνά σπαστικός ή φλεγμονώδης.
Τι χρειάζεται: Buscopan για σπασμό, διάγνωση για πιθανή γαστρεντερίτιδα εάν υπάρχει πυρετός.
Τι δεν βοηθά: Depon – δεν ανακουφίζει κράμπες.
• Mini-Scenario 9: Βραδινή αϋπνία από πόνο
Ελαφρύς πονοκέφαλος ή πόνος στο σώμα που δυσκολεύει τον ύπνο.
Τι βοηθά: Depon για ήπια ανακούφιση χωρίς να προκαλεί υπνηλία ή στομαχικό ερεθισμό.
Τι δεν συνιστάται: NSAIDs πριν τον ύπνο σε άτομα με βεβαρημένο στομάχι.
3. Πότε επιλέγουμε Depon – Κλινικά παραδείγματα & συχνά λάθη ασθενών
Το Depon (paracetamol) αποτελεί μία από τις ασφαλέστερες και πιο αποτελεσματικές επιλογές για
πυρετό και ήπιο έως μέτριο πόνο.
Δεν είναι αντιφλεγμονώδες και δεν αντιμετωπίζει μυϊκή φλεγμονή ή έντονους κράμπες.
Ακολουθούν χαρακτηριστικά κλινικά σενάρια που δείχνουν πότε το Depon είναι η σωστή επιλογή – και πότε όχι.
• Mini-Scenario 1: Πυρετός 38.5°C με κακουχία
Ενήλικας με συνάχι, πονοκέφαλο και πυρετό 38.5°C. Δεν υπάρχουν εμετοί ή έντονος κοιλιακός πόνος.
Τι βοηθά: Depon 500–1000 mg για μείωση πυρετού και κεφαλαλγίας.
Τι δεν χρειάζεται: Buscopan ή Ponstan – δεν υπάρχει σπασμός ή φλεγμονώδης πόνος.
• Mini-Scenario 2: Πονοκέφαλος τάσης από στρες/οθόνη
Πίεση στο μέτωπο και στα πλάγια του κεφαλιού, χωρίς ναυτία και χωρίς φωτοφοβία.
Τι βοηθά: Depon ως πρώτη γραμμή.
Εναλλακτικά: ξεκούραση, ενυδάτωση, χαμηλός φωτισμός.
Τι δεν βοηθά: Buscopan (δεν αφορά σπασμό), Ponstan (μόνο σε έντονο φλεγμονώδη πόνο).
• Mini-Scenario 3: Πονόδοντος χαμηλής έως μέτριας έντασης
Πόνος που «ενοχλεί», αλλά δεν είναι παλλόμενος. Χωρίς οίδημα, χωρίς απόστημα.
Τι βοηθά: Depon για προσωρινή ανακούφιση μέχρι να εξεταστεί οδοντιατρικά.
Πότε χρειάζεται κάτι άλλο: Αν ο πόνος είναι παλλόμενος ή υπάρχει πρήξιμο → τότε συχνά απαιτείται Ponstan (φλεγμονή).
• Mini-Scenario 4: Ήπιος μυϊκός πόνος μετά από άσκηση
Πόνος στους μύες μετά από έντονη προπόνηση, χωρίς τραυματισμό.
Τι βοηθά: Depon μόνο για ανακούφιση του πόνου.
Τι δεν βοηθά: Buscopan (δεν αφορά σπασμό), Ponstan συνήθως δεν απαιτείται σε απλό DOMS.
Τι βοηθά καλύτερα: ήπια κινητικότητα, ζεστό ντους, ενυδάτωση.
• Mini-Scenario 5: Πυρετός σε παιδί χωρίς σοβαρά συμπτώματα
Παιδί 6 ετών με 38.8°C πυρετό, ζωηρό, χωρίς λήθαργο ή έντονο πόνο.
Τι βοηθά: Depon σε παιδιατρική δοσολογία ανά βάρος (10–15 mg/kg).
Τι δεν βοηθά: Ponstan ή Buscopan – δεν ενδείκνυνται για πυρετό.
Προσοχή: μην κάνετε διπλές δόσεις για «γρήγορη» πτώση πυρετού.
• Mini-Scenario 6: Πόνος περιόδου χαμηλής έντασης
Γυναίκα με «βαρύ» αίσθημα χαμηλά στην κοιλιά, χωρίς έντονες κράμπες.
Τι βοηθά: Depon σε ήπιους πόνους.
Τι χρειάζεται αν ο πόνος είναι έντονος: Ponstan (NSAID) για φλεγμονώδη πόνο, συνδυαστικά με Buscopan για σπασμό.
• Mini-Scenario 7: Πόνος με πυρετό που δεν υποχωρεί
Πυρετός που επιμένει >48 ώρες ή συνοδεύεται από κοιλιακό πόνο, εμετούς ή δύσπνοια.
Τι σημαίνει: Δεν αρκεί το Depon – χρειάζεται ιατρική αξιολόγηση για πιθανή λοίμωξη.
Λάθος ασθενών: συνεχίζουν Depon ανά 6 ώρες για ημέρες χωρίς διερεύνηση.
• Mini-Scenario 8: «Θα πάρω Depon για να περάσει ο πόνος στο στομάχι»
Συχνό λάθος. Ο πόνος στο στομάχι/έντερο είναι συχνά σπαστικός ή φλεγμονώδης.
Τι χρειάζεται: Buscopan για σπασμό, διάγνωση για πιθανή γαστρεντερίτιδα εάν υπάρχει πυρετός.
Τι δεν βοηθά: Depon – δεν ανακουφίζει κράμπες.
• Mini-Scenario 9: Βραδινή αϋπνία από πόνο
Ελαφρύς πονοκέφαλος ή πόνος στο σώμα που δυσκολεύει τον ύπνο.
Τι βοηθά: Depon για ήπια ανακούφιση χωρίς να προκαλεί υπνηλία ή στομαχικό ερεθισμό.
Τι δεν συνιστάται: NSAIDs πριν τον ύπνο σε άτομα με βεβαρημένο στομάχι.
Συμπέρασμα:
Το Depon είναι φάρμακο πρώτης γραμμής για πυρετό και <strongήπιο έως μέτριο πόνο,
αλλά δεν καλύπτει φλεγμονώδη ή σπαστικό πόνο.
Η σωστή εκτίμηση του τύπου του πόνου είναι κρίσιμη για να μην λαμβάνεται «αδίκως» και να μην καθυστερεί η σωστή θεραπεία.
4. Πότε χρειάζεται Ponstan – Φλεγμονώδης πόνος & κλινικά παραδείγματα
Το Ponstan (mefenamic acid) ανήκει στα μη στεροειδή αντιφλεγμονώδη (NSAIDs).
Είναι φάρμακο επιλογής όταν ο πόνος έχει χαρακτηριστικά φλεγμονώδους προέλευσης και όχι σπασμού ή πυρετού.
Η δράση του είναι ισχυρότερη από το Depon σε συγκεκριμένους τύπους πόνου, ιδίως στη δυσμηνόρροια.
Ακολουθούν κλινικά mini-scenarios που δείχνουν πότε το Ponstan είναι η σωστή επιλογή και πότε απαιτείται άλλο φάρμακο ή ιατρική αξιολόγηση.
• Mini-Scenario 1: Έντονος πόνος περιόδου με «τράβηγμα» και φλεγμονή
Γυναίκα με δυνατές κράμπες που «ακτινοβολούν» στη μέση, συχνά συνοδεύονται από φλεγμονώδη πρήξιμο και μειωμένη λειτουργικότητα.
Τι βοηθά: Ponstan (NSAID) – μειώνει φλεγμονή και πόνο.
Τι συνδυάζεται συχνά: Buscopan σε παράλληλο σπαστικό πόνο.
Τι δεν βοηθά μόνο του: Depon (δεν έχει αντιφλεγμονώδη δράση).
• Mini-Scenario 2: Μυϊκός πόνος μετά από τραυματισμό
Άτομο που γύρισε τον αστράγαλο ή κτύπησε το πόδι εμφανίζει τοπικό πόνο, οίδημα και ζέστη – κλασικά σημεία φλεγμονής.
Τι βοηθά: Ponstan, γιατί στοχεύει τη φλεγμονή.
Τι χρειάζεται επίσης: πάγος, ανάπαυση, αποφόρτιση.
Τι δεν είναι κατάλληλο: Buscopan (δεν αφορά σπασμό) – Depon (μόνο για ήπια αναλγησία).
• Mini-Scenario 3: Οδοντικός πόνος με φλεγμονή
Πόνος που «παλλόμενος», επιδεινώνεται με το ζεστό/κρύο, με οίδημα στα ούλα.
Τι βοηθά: Ponstan για μείωση της φλεγμονής και του πόνου.
Τι χρειάζεται οπωσδήποτε: οδοντιατρική εξέταση – το Ponstan δεν θεραπεύει το αίτιο.
Τι μπορεί να χρησιμοποιηθεί συμπληρωματικά: Depon μεταξύ των δόσεων.
• Mini-Scenario 4: Πόνος στη μέση (οσφυαλγία) από καταπόνηση
Πόνος χαμηλά στη μέση με τοπική φλεγμονή μετά από βάρος ή κακή στάση.
Τι βοηθά: Ponstan – μειώνει το φλεγμονώδες στοιχείο και αποκαθιστά τη λειτουργικότητα.
Τι δεν βοηθά: Buscopan (όχι σπασμός λείου μυός).
Τι βοηθά συμπληρωματικά: ζεστά επιθέματα, ήπιες διατάσεις όταν ο πόνος υποχωρήσει.
• Mini-Scenario 5: Ισχυρός πονοκέφαλος από ιγμορίτιδα
Πόνος στο μέτωπο ή πίσω από τα μάτια, με αίσθημα βάρους· συχνά υπάρχει φλεγμονή των ιγμορείων.
Τι βοηθά: Ponstan – μειώνει τη φλεγμονή στα ιγμόρεια και τον πόνο.
Τι δεν είναι επαρκές: Depon, ειδικά σε επίμονο πόνο.
Προσοχή: εάν υπάρχουν πυρετός και πύον → ιατρική εκτίμηση.
• Mini-Scenario 6: Οξύς πόνος περιόδου που δεν περνά με Depon
Πόνος που κάνει την ασθενή να διακόπτει δραστηριότητες, με χαρακτηριστικά «φλεγμονής» και όχι απλής κράμπας.
Τι βοηθά: Ponstan ως κύρια θεραπεία.
Τι μπορεί να χρειαστεί συνδυαστικά: Buscopan εάν υπάρχει και σπασμός.
Τι δεν βοηθά: Depon μόνο του σε μέτρια–έντονη δυσμηνόρροια.
• Mini-Scenario 7: Πόνος σε αρθρώσεις (ήπια αρθραλγία)
Πόνος στο γόνατο ή τον ώμο μετά από καταπόνηση, χωρίς τραυματισμό.
Τι βοηθά: Ponstan λόγω της αντιφλεγμονώδους δράσης του.
Τι είναι συχνό λάθος: η χρήση Depon, που δίνει μόνο μερική ανακούφιση χωρίς να μειώνει τη φλεγμονή.
• Mini-Scenario 8: Πόνος από υψηλό πυρετό
Μυαλγίες ή κακουχία από πυρετό 39°C.
Τι βοηθά: Depon, όχι Ponstan.
Το Ponstan δεν είναι αντιπυρετικό και δεν ενδείκνυται για πυρετικό πόνο.
Red Flags – Πότε ΔΕΝ επιτρέπεται Ponstan
- Έλκος στομάχου ή γαστρίτιδα
- Ιστορικό αιμορραγίας από το στομάχι
- Λήψη αντιπηκτικών (π.χ. Sintrom, Eliquis)
- Νεφρική ανεπάρκεια
- Έντονος πόνος άγνωστης αιτίας χωρίς διάγνωση
- Κύηση 3ου τριμήνου
Συμπέρασμα: Το Ponstan είναι ισχυρό και αποτελεσματικό όταν υπάρχει φλεγμονή.
Δεν υποκαθιστά το Depon στον πυρετό, ούτε το Buscopan σε σπασμούς.
Η κατανόηση της αιτίας του πόνου οδηγεί στην ασφαλέστερη και πιο αποτελεσματική θεραπεία.
5. Δοσολογία Buscopan, Depon και Ponstan – Πίνακας & πρακτικές συμβουλές
Η δοσολογία των Buscopan, Depon και Ponstan πρέπει πάντα να προσαρμόζεται
στην ηλικία, στο σωματικό βάρος και στη γενική κατάσταση υγείας του ατόμου.
Οι παρακάτω οδηγίες είναι γενικές και δεν υποκαθιστούν την ατομική ιατρική συμβουλή.
| Φάρμακο | Ενήλικες – Τυπική δόση | Παιδιά* (ενδεικτικά) | Συχνότητα | Μέγιστη ημερήσια δόση |
|---|---|---|---|---|
| Buscopan | 10–20 mg (1–2 δισκία των 10 mg) ανά λήψη | Συνήθως μετά τα 6 έτη, με βάση οδηγίες παιδιάτρου | Έως 3–5 φορές/ημέρα, ανάλογα με την ένδειξη | 100 mg/ημέρα (ανάλογα με σκεύασμα & οδηγίες) |
| Depon (Paracetamol) | 500–1000 mg ανά δόση | 10–15 mg/kg ανά δόση (π.χ. σιρόπι) με μέγιστο 60 mg/kg/ημέρα | Κάθε 4–6 ώρες, εφόσον χρειάζεται | 4 g/ημέρα για υγιείς ενήλικες |
| Ponstan (Mefenamic Acid) | 500 mg αρχική δόση, στη συνέχεια 250 mg ανά δόση | Χρήση κυρίως σε εφήβους, μόνο με ιατρική οδηγία | Κάθε 6–8 ώρες με φαγητό | Συνήθως έως 1000 mg/ημέρα και όχι για πολλές ημέρες |
*Οι παιδιατρικές δοσολογίες είναι ενδεικτικές και πρέπει πάντα να επιβεβαιώνονται από παιδίατρο.
Σε βρέφη και μικρά παιδιά δεν χορηγείται κανένα από τα παραπάνω χωρίς ιατρική σύσταση.
Πρακτικές συμβουλές για ασφαλή χρήση
- Μην υπερβαίνετε ποτέ τη μέγιστη ημερήσια δόση, ειδικά στο Depon· η υπερδοσολογία μπορεί να βλάψει σοβαρά το ήπαρ.
- Καταγράψτε τις ώρες δόσης σε χαρτί ή κινητό για να αποφύγετε «διπλές» λήψεις, ιδιαίτερα σε πυρετό.
- Το Ponstan πρέπει να λαμβάνεται με φαγητό ή λίγο μετά το γεύμα για να μειωθεί ο ερεθισμός του στομάχου.
- Σε άτομα με ηπατική νόσο, οι δόσεις Depon πρέπει να είναι χαμηλότερες και πάντα κατόπιν ιατρικής οδηγίας.
- Σε ιστορικό έλκους στομάχου, γαστρίτιδας ή αντιπηκτικής αγωγής, η χρήση Ponstan χρειάζεται μεγάλη προσοχή ή αποφυγή.
- Το Buscopan δεν προορίζεται για μακροχρόνια καθημερινή χρήση χωρίς διερεύνηση της αιτίας του σπαστικού πόνου.
- Αν ο πόνος δεν βελτιώνεται μέσα σε 24–48 ώρες παρά την κατάλληλη δόση, απαιτείται ιατρική αξιολόγηση.
Η δοσολογία δεν είναι «ίδια για όλους». Ο συνδυασμός ηλικίας, βάρους, συνοδών νοσημάτων και άλλων φαρμάκων
καθορίζει πόσο συχνά και για πόσο διάστημα μπορούν να ληφθούν με ασφάλεια το Buscopan, το Depon και το Ponstan.
6. Αλληλεπιδράσεις & προφυλάξεις
Buscopan: προσοχή σε γλαύκωμα, υπερπλασία προστάτη.
Depon: αποφυγή υπερδοσολογίας· προσοχή σε ηπατική νόσο.
Ponstan: προσοχή σε στομαχικά προβλήματα, έλκη, αντιπηκτικά.
7. Πότε ΔΕΝ πρέπει να ληφθούν
- Πυρετός χωρίς αιτία >48 ώρες (Depon μόνο του δεν αρκεί)
- Έντονος πόνος κοιλιάς με εμετούς – απαιτείται ιατρική εκτίμηση
- Αιμορραγία από το στομάχι ή ιστορικό έλκους (όχι Ponstan)
- Ίκτερος ή ηπατική νόσος (όχι Depon χωρίς έλεγχο)
8. Ποιο είναι ασφαλέστερο για το στομάχι – Πλήρης κλινική ανάλυση
Η ασφάλεια κάθε φαρμάκου στο γαστρεντερικό σύστημα εξαρτάται από τον μηχανισμό δράσης του.
Τα NSAIDs όπως το Ponstan επηρεάζουν την προστατευτική επένδυση του στομάχου, ενώ το Depon δρα κεντρικά και δεν προκαλεί ερεθισμό.
Το Buscopan δεν επιδρά άμεσα στο στομάχι και θεωρείται ουδέτερο από γαστρεντερολογική άποψη.
• Depon – Το ασφαλέστερο για το στομάχι
Το Depon (paracetamol) είναι γενικά το πιο «φιλικό» φάρμακο για το στομάχι.
Δεν μειώνει τις προστατευτικές προσταγλανδίνες του γαστρικού βλεννογόνου και γι’ αυτό χρησιμοποιείται συχνά σε άτομα με:
- ιστορικό γαστρίτιδας
- έλκος δωδεκαδακτύλου
- ευαισθησία σε αντιφλεγμονώδη
- άτομα μεγαλύτερης ηλικίας
Παραμένει όμως κρίσιμη η προσοχή στη μέγιστη ημερήσια δόση (4 g) λόγω ηπατοτοξικότητας σε υπερδοσολογία.
• Ponstan – Αποτελεσματικό, αλλά με γαστρεντερικό κίνδυνο
Το Ponstan (mefenamic acid) είναι NSAID και μειώνει τις προσταγλανδίνες που προστατεύουν το στομάχι.
Το όφελος είναι η ισχυρή αναλγησία και αντιφλεγμονώδης δράση, αλλά το τίμημα είναι ο πιθανός ερεθισμός του στομάχου.
Χρειάζεται προσοχή σε άτομα με:
- γαστρίτιδα ή πρόσφατο έλκος
- λήψη αντιπηκτικών (π.χ. Sintrom, Eliquis)
- ιστορικό γαστρεντερικής αιμορραγίας
- συχνή χρήση NSAIDs στην καθημερινότητα
Σε αυτές τις περιπτώσεις, το Ponstan πρέπει να λαμβάνεται:
- πάντα με φαγητό
- για όσο το δυνατόν πιο λίγες ημέρες
- με πιθανή χρήση προστατευτικού στομάχου σε ευπαθείς ομάδες
• Buscopan – Ουδέτερο για το στομάχι
Το Buscopan δρα στην κινητικότητα του εντέρου και της μήτρας, αλλά δεν επηρεάζει το στομάχι.
Δεν προκαλεί ερεθισμό, δεν αυξάνει οξύτητα και δεν σχετίζεται με γαστρίτιδα ή αιμορραγία.
Είναι από τα ασφαλέστερα φάρμακα για άτομα με ευαίσθητο γαστρεντερικό, αρκεί να χρησιμοποιείται στη σωστή ένδειξη
(σπαστικός πόνος, όχι φλεγμονή).
Συγκριτική αξιολόγηση ασφάλειας στομάχου
| Φάρμακο | Επίδραση στο στομάχι | Κύριοι κίνδυνοι | Ιδανικό για |
|---|---|---|---|
| Depon | Ελάχιστη έως μηδενική | Ηπατοτοξικότητα σε υπερδοσολογία | Πυρετό, ήπιο πόνο, ευαίσθητο στομάχι |
| Ponstan | Μέτρια έως υψηλή | Γαστρίτιδα, καούρα, αιμορραγία | Έντονος φλεγμονώδης πόνος |
| Buscopan | Ουδέτερη | Σπάνια ξηροστομία/δυσκοιλιότητα | Σπαστικό πόνο, ευερέθιστο έντερο |
Πρακτικές συμβουλές για άτομα με ευαίσθητο στομάχι
- Αποφύγετε το Ponstan με άδειο στομάχι – προκαλεί ερεθισμό.
- Εάν λαμβάνετε Ponstan συχνά, συζητήστε με γιατρό για προστατευτική αγωγή στομάχου.
- Το Depon είναι γενικά το «ασφαλές» παυσίπονο σε γαστρίτιδα ή έλκος.
- Το Buscopan είναι ιδανικό όταν υπάρχει σπασμός χωρίς φλεγμονή.
- Αν εμφανιστεί μαύρο χρώμα κοπράνων, αίμα ή επίμονη καούρα → άμεση ιατρική εκτίμηση.
Συμπέρασμα:
Το Depon είναι το πιο ασφαλές για το στομάχι.
Το Buscopan είναι ουδέτερο.
Το Ponstan είναι αποτελεσματικό αλλά με αυξημένο γαστρεντερικό κίνδυνο και χρειάζεται σωστή χρήση.
9. Buscopan vs Depon vs Ponstan – Πίνακας σύγκρισης
| Φάρμακο | Τύπος Πόνου | Πλεονεκτήματα | Προσοχή |
|---|---|---|---|
| Buscopan | Σπαστικός πόνος | Άμεση χαλάρωση λείων μυών | Γλαύκωμα, προστάτης |
| Depon | Πόνος–Πυρετός | Ασφαλές στομάχι | Ηπατική λειτουργία |
| Ponstan | Φλεγμονώδης πόνος | Ισχυρή αναλγησία περιόδου | Στομάχι, αντιπηκτικά |
10. Τύποι πόνου: Σπαστικός, Φλεγμονώδης, Νευροπαθητικός
Κατανόηση του τύπου πόνου οδηγεί στη σωστή επιλογή φαρμάκου.
Σπαστικός: Buscopan
Φλεγμονώδης: Ponstan
Νευροπαθητικός: άλλες κατηγορίες (όχι αυτά τα τρία)
11. Πρακτικές συμβουλές – Τι να κάνετε & τι να αποφύγετε
- Μην συνδυάζετε Ponstan με άδειο στομάχι
- Μην υπερβαίνετε τα 4 g Depon/ημέρα
- Το Buscopan δεν ενδείκνυται για παρατεταμένο κοιλιακό πόνο
- Επί επιδείνωσης πόνου → κλινική εκτίμηση
12. Συχνές Ερωτήσεις (FAQ)
Μπορώ να πάρω Buscopan και Depon μαζί;
και συχνά αποτελεσματικός σε σπαστικό πόνο με συνοδό δυσφορία ή ελαφρύ πυρετό.
Επιτρέπεται ο συνδυασμός Depon και Ponstan;
επιπλέον αναλγησία και αντιπυρετική δράση.
Χρησιμοποιείται συχνά σε έντονο πόνο περιόδου ή σε φλεγμονώδη πονοκέφαλο.
Μπορώ να πάρω Buscopan και Ponstan μαζί;
Ο συνδυασμός ενδείκνυται συχνά σε κράμπες περιόδου με παράλληλο φλεγμονώδη πόνο.
Πόσες ημέρες μπορώ να πάρω Ponstan;
Η παρατεταμένη χρήση αυξάνει τον κίνδυνο γαστρεντερικού ερεθισμού, ειδικά σε άτομα με ευαίσθητο στομάχι.
Πότε ΔΕΝ πρέπει να πάρω Buscopan;
ή προβλήματα προστάτη με δυσκολία στην ούρηση.
Δεν ενδείκνυται σε οξύ, επίμονο πόνο κοιλιάς χωρίς διάγνωση.
Τι να κάνω αν το Depon δεν ρίχνει τον πυρετό;
Μην αυξάνετε αυθαίρετα τη δόση.
Σε παιδιά — ελέγχετε πάντα ότι η δόση είναι σωστή ανά βάρος.
Ποιο είναι ασφαλέστερο για το στομάχι;
Το Ponstan πρέπει να λαμβάνεται με φαγητό, ενώ το Buscopan γενικά δεν επιβαρύνει το στομάχι.
Σε ιστορικό γαστρίτιδας/έλκους → προσοχή στα NSAIDs.
Πότε χρειάζεται εξέταση και όχι απλώς παυσίπονο;
Ζητήστε ιατρική αξιολόγηση εάν έχετε:
- πόνο που επιδεινώνεται ή διαρκεί >48 ώρες
- πυρετό που δεν πέφτει με Depon
- πόνο κοιλιάς με εμετούς ή διάρροια
- πόνο περιόδου τόσο έντονο που διακόπτει δραστηριότητες
- οίδημα, αιμορραγία ή δύσπνοια
Στις περιπτώσεις αυτές, το πρόβλημα δεν λύνεται με Buscopan/Depon/Ponstan και χρειάζεται διάγνωση.
13. Κλείστε Ραντεβού
14. Βιβλιογραφία & Πηγές
1. European Medicines Agency (EMA)
Hyoscine Butylbromide – Product Characteristics
https://www.ema.europa.eu
2. Mayo Clinic
Acetaminophen (Paracetamol) – Clinical Overview
https://www.mayoclinic.org
3. Medscape
Mefenamic Acid – NSAID Pharmacology & Clinical Use
https://reference.medscape.com
4. National Institute for Health and Care Excellence (NICE)
Pain Management: Evidence-based recommendations
https://www.nice.org.uk
5. Cleveland Clinic
Pain Types and Treatment Approaches
https://my.clevelandclinic.org
6. World Health Organization (WHO)
Guidelines on the Management of Pain & Analgesic Safety
https://www.who.int
7. Εθνικός Οργανισμός Φαρμάκων (ΕΟΦ)
Οδηγίες για τη χρήση Μη Στεροειδών Αντιφλεγμονωδών – NSAIDs
https://www.eof.gr
8. Υπουργείο Υγείας Ελλάδος
Γενικές κατευθυντήριες για ασφαλή χρήση αναλγητικών & αντιπυρετικών
https://www.moh.gov.gr
9. Ιατρικός Σύλλογος Αθηνών (ΙΣΑ)
Ενημερωτικό υλικό για την ορθή χρήση φαρμάκων και αντιφλεγμονωδών
https://www.isathens.gr
10. Ελληνική Εταιρεία Γενικής Ιατρικής
Κατευθυντήριες οδηγίες για την αντιμετώπιση κοιλιακού πόνου και πυρετού
https://www.elegeia.gr
Δρ. Παντελής Αναγνωστόπουλος, Ιατρός Μικροβιολόγος – Βιοπαθολόγος
Μικροβιολογικό Εργαστήριο Λαμίας, Έσλιν 19, Λαμία 35100
📞 +30-22310-66841 • Δευτέρα–Παρασκευή 07:00–13:30