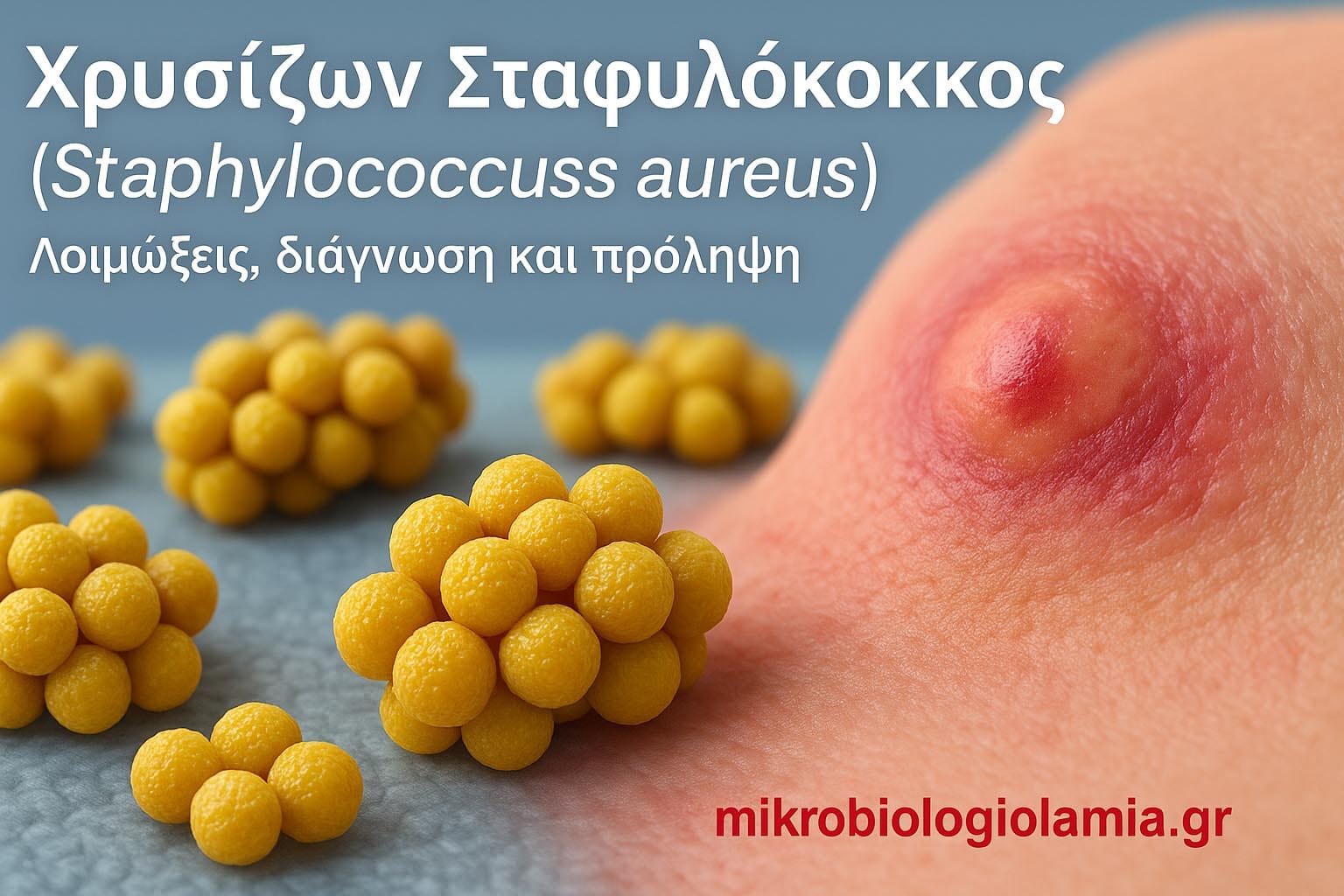
Χρυσίζων Σταφυλόκοκκος (Staphylococcus aureus): Συμπτώματα, Καλλιέργεια, MRSA, Θεραπεία και Πρόληψη
1Τι είναι ο χρυσίζων σταφυλόκοκκος
Ο χρυσίζων σταφυλόκοκκος, ή Staphylococcus aureus, είναι ένα από τα συχνότερα βακτήρια που συναντώνται στην καθημερινή κλινική πράξη. Μπορεί να υπάρχει φυσιολογικά στη μύτη ή στο δέρμα χωρίς να προκαλεί πρόβλημα, αλλά υπό ορισμένες συνθήκες μπορεί να γίνει παθογόνος και να οδηγήσει σε λοίμωξη.
Η σημασία του είναι μεγάλη γιατί δεν προκαλεί μόνο απλές δερματικές βλάβες. Μπορεί να ευθύνεται για αποστήματα, μολύνσεις τραυμάτων και θυλακίτιδα, αλλά και για σοβαρότερες καταστάσεις, όπως πνευμονία, βακτηριαιμία, ενδοκαρδίτιδα, οστεομυελίτιδα ή σηψαιμία. Γι’ αυτό το εύρημα “βρέθηκε σταφυλόκοκκος” χρειάζεται πάντα σωστή ερμηνεία με βάση το σημείο λήψης του δείγματος, τα συμπτώματα και τη γενική εικόνα του ασθενούς.
Στην πράξη, η σωστή ερώτηση δεν είναι μόνο “τι αντιβίωση χρειάζεται;”. Είναι επίσης “πρόκειται για απλή φορεία ή για πραγματική λοίμωξη;”, “από ποιο δείγμα απομονώθηκε το μικρόβιο;”, “χρειάζεται αντιβιόγραμμα;” και “υπάρχει υποψία MRSA;”. Αυτές οι ερωτήσεις βοηθούν να αποφεύγονται τόσο η υποεκτίμηση όσο και η άσκοπη χρήση αντιβιοτικών.
Ο σταφυλόκοκκος ονομάζεται “χρυσίζων” επειδή στις καλλιέργειες μπορεί να σχηματίζει χαρακτηριστικές κιτρινοχρυσές αποικίες. Για τον ασθενή, όμως, αυτό που έχει μεγαλύτερη σημασία δεν είναι η εργαστηριακή του εικόνα, αλλά αν το εύρημα σχετίζεται με ενεργή λοίμωξη, με φορεία ή με σοβαρή επιπλοκή που χρειάζεται άμεση αντιμετώπιση.
2Αποικισμός ή λοίμωξη; Ποια είναι η διαφορά
Η παρουσία Staphylococcus aureus δεν σημαίνει πάντα ότι υπάρχει νόσος. Ένα σημαντικό ποσοστό ανθρώπων μεταφέρει το βακτήριο στη μύτη ή στο δέρμα χωρίς να έχει κανένα σύμπτωμα. Αυτή η κατάσταση λέγεται αποικισμός ή φορεία και δεν είναι το ίδιο με τη λοίμωξη.
Λοίμωξη σημαίνει ότι το μικρόβιο έχει περάσει σε ιστούς και έχει προκαλέσει φλεγμονή, συμπτώματα και κλινική εικόνα που χρειάζεται εκτίμηση. Συνήθως υπάρχουν πόνος, ερυθρότητα, πρήξιμο, πύον, πυρετός ή γενική καταβολή. Αντίθετα, στη φορεία ο ασθενής μπορεί να είναι απολύτως καλά και το μικρόβιο να ανιχνεύεται τυχαία ή στο πλαίσιο προληπτικού ελέγχου.
Η διάκριση έχει μεγάλη σημασία γιατί αλλάζει εντελώς τη διαχείριση. Ένα θετικό ρινικό επίχρισμα σε ασυμπτωματικό άτομο δεν αντιμετωπίζεται όπως ένα επώδυνο απόστημα, μια χειρουργική λοίμωξη ή μια θετική αιμοκαλλιέργεια. Σε ορισμένες περιπτώσεις η φορεία έχει κλινικό ενδιαφέρον, επειδή αυξάνει τον κίνδυνο μετάδοσης ή μελλοντικής λοίμωξης, ιδιαίτερα πριν από χειρουργείο ή σε περιβάλλον νοσηλείας. Δεν σημαίνει όμως αυτόματα ότι κάθε φορέας χρειάζεται θεραπεία.
| Κατάσταση | Τι σημαίνει | Συνήθη ευρήματα | Τυπική διαχείριση |
|---|---|---|---|
| Αποικισμός / φορεία | Το βακτήριο υπάρχει στη μύτη ή στο δέρμα χωρίς ενεργή νόσο | Καμία ενόχληση, τυχαίο εύρημα ή προεγχειρητικός έλεγχος | Παρακολούθηση ή ειδική εκρίζωση μόνο σε επιλεγμένες περιπτώσεις |
| Τοπική λοίμωξη | Το μικρόβιο προκαλεί φλεγμονή σε συγκεκριμένο σημείο | Πόνος, ερυθρότητα, οίδημα, πύον, τοπική θερμότητα, ενίοτε πυρετός | Κλινική εκτίμηση, συχνά καλλιέργεια, παροχέτευση ή/και αντιβιοτικό |
| Εν τω βάθει / συστηματική λοίμωξη | Το βακτήριο έχει επεκταθεί σε αίμα, πνεύμονα, καρδιά, οστό ή άρθρωση | Υψηλός πυρετός, ρίγη, δύσπνοια, έντονη καταβολή, αιμοδυναμική αστάθεια | Νοσηλεία, αιμοκαλλιέργειες, απεικόνιση, ενδοφλέβια θεραπεία |
Η βασική αρχή είναι απλή: αντιμετωπίζουμε τον ασθενή και το κλινικό πλαίσιο, όχι απλώς το όνομα του μικροβίου απομονωμένο από τα συμπτώματα και το είδος του δείγματος.
3Πώς μεταδίδεται
Ο χρυσίζων σταφυλόκοκκος μεταδίδεται κυρίως με επαφή. Αυτό περιλαμβάνει άμεση επαφή δέρμα με δέρμα, επαφή των χεριών με μολυσμένη περιοχή, αλλά και μετάδοση μέσω αντικειμένων ή επιφανειών όταν δεν τηρούνται σωστά μέτρα υγιεινής.
Στην καθημερινότητα, η μετάδοση μπορεί να γίνει μέσω κοινών πετσετών, ξυραφιών, ρούχων γυμναστηρίου, αποδυτηρίων, μικροτραυματισμών ή ανοιχτών βλαβών που δεν καλύπτονται. Το βακτήριο μπορεί επίσης να περάσει από τη μύτη στα χέρια και από εκεί σε τραύματα, στο δέρμα μετά το ξύρισμα ή σε περιοχές με δερματικές ρωγμές. Αυτός είναι και ένας από τους λόγους που ορισμένοι ασθενείς εμφανίζουν επαναλαμβανόμενα αποστήματα στο ίδιο μοτίβο σημείων.
Στο νοσοκομειακό περιβάλλον, ο κίνδυνος μετάδοσης αυξάνεται όταν υπάρχουν καθετήρες, χειρουργικές τομές, επεμβατικές συσκευές, παρατεταμένη νοσηλεία ή ασθενείς με εξασθενημένη άμυνα. Γι’ αυτό η υγιεινή των χεριών, η σωστή κάλυψη τραυμάτων, η απολύμανση επιφανειών και τα μέτρα επαφής είναι καθοριστικά τόσο για την προστασία του ίδιου του ασθενούς όσο και για τον περιορισμό της διασποράς.
Υπάρχει και μια διαφορετική μορφή νόσου που σχετίζεται με το ίδιο βακτήριο: η τροφιμογενής δηλητηρίαση από σταφυλοκοκκικές τοξίνες. Εκεί δεν μιλάμε για κλασική λοίμωξη τραύματος, αλλά για κατανάλωση τροφίμων στα οποία το βακτήριο αναπτύχθηκε και παρήγαγε τοξίνες. Τα συμπτώματα αρχίζουν συνήθως απότομα, λίγες ώρες μετά το γεύμα, με ναυτία, εμέτους, κοιλιακές κράμπες και διάρροια.
4Ποιοι έχουν μεγαλύτερο κίνδυνο
Ο καθένας μπορεί να εμφανίσει λοίμωξη από χρυσίζοντα σταφυλόκοκκο, αλλά ο κίνδυνος δεν είναι ίδιος για όλους. Αυξημένη πιθανότητα έχουν άτομα με τραύματα, εκδορές, χρόνιες δερματικές βλάβες, σακχαρώδη διαβήτη, αιμοκάθαρση, ανοσοκαταστολή, ενδοφλέβιες γραμμές, καθετήρες, εμφυτεύματα, πρόσφατο χειρουργείο ή παρατεταμένη νοσηλεία.
Οι λοιμώξεις που σχετίζονται με υγειονομική φροντίδα είναι συνήθως πιο βαριές κλινικά, γιατί ο ασθενής έχει συχνά περισσότερους επιβαρυντικούς παράγοντες και περισσότερες πιθανές πύλες εισόδου του μικροβίου. Ένα τραύμα, μια κεντρική γραμμή ή μια προσθετική συσκευή μπορούν να αλλάξουν εντελώς τη βαρύτητα της εικόνας.
Στην κοινότητα, πιο συχνά βλέπουμε επεισόδια σε άτομα που μοιράζονται χώρους και εξοπλισμό: αθλητές, παιδιά σε σχολεία ή δομές, στρατευμένους, ανθρώπους που ζουν σε κλειστά περιβάλλοντα ή οικογένειες όπου ένα μέλος έχει ενεργή δερματική λοίμωξη. Σε αυτά τα σενάρια, η μετάδοση ευνοείται όταν τα τραύματα μένουν ακάλυπτα, όταν δεν γίνεται τακτικό πλύσιμο χεριών ή όταν δεν πλένονται σωστά πετσέτες και ρούχα.
Αξίζει να τονιστεί ιδιαίτερα ο διαβήτης. Τα υψηλά σάκχαρα, οι μικροτραυματισμοί του δέρματος, οι δερματικές ρωγμές και η δυσκολότερη επούλωση αυξάνουν τον κίνδυνο όχι μόνο για δερματική λοίμωξη, αλλά και για βαθύτερες επιπλοκές. Αντίστοιχα, ασθενείς με τεχνητές βαλβίδες, βηματοδότες, αρθροπλαστικές ή κεντρικές γραμμές χρειάζονται πολύ πιο χαμηλό όριο υποψίας για σοβαρή σταφυλοκοκκική λοίμωξη.
5Ποιες λοιμώξεις μπορεί να προκαλέσει
Ο χρυσίζων σταφυλόκοκκος μπορεί να προκαλέσει ένα πολύ ευρύ φάσμα κλινικών εικόνων. Οι συχνότερες είναι οι λοιμώξεις του δέρματος και των μαλακών μορίων: θυλακίτιδα, δοθιήνας, ψευδάνθρακας, απόστημα, μολυσμένα τραύματα, κυτταρίτιδα ή βλάβες που ο ασθενής περιγράφει ως “σπυρί που πονάει”, “καλόγερο” ή “φλεγμονή με πύον”.
Δεν σταματά όμως εκεί. Το ίδιο βακτήριο μπορεί να προκαλέσει πνευμονία, ιδιαίτερα μετά από γρίπη ή σε νοσηλευόμενους ασθενείς, λοιμώξεις του αίματος, ενδοκαρδίτιδα, σηπτική αρθρίτιδα και οστεομυελίτιδα. Σε ασθενείς με καθετήρες ή εμφυτεύματα μπορεί να προσκολληθεί σε επιφάνειες ξένου σώματος και να δημιουργήσει επίμονες και δυσκολότερες στη θεραπεία λοιμώξεις.
Ορισμένα στελέχη παράγουν τοξίνες και μπορούν να προκαλέσουν ειδικά σύνδρομα. Ανάμεσά τους ξεχωρίζουν η σταφυλοκοκκική τροφική δηλητηρίαση, το σύνδρομο τοξικού shock και το σταφυλοκοκκικό σύνδρομο αποφολιδωτικού δέρματος. Το τελευταίο αφορά κυρίως βρέφη και μικρά παιδιά, ενώ το σύνδρομο τοξικού shock είναι σπάνιο αλλά δυνητικά απειλητικό για τη ζωή.
| Μορφή λοίμωξης | Συχνά συμπτώματα | Συνήθη δείγματα / εξετάσεις | Βαρύτητα |
|---|---|---|---|
| Δερματική λοίμωξη / απόστημα | Πόνος, ερυθρότητα, πρήξιμο, πύον | Καλλιέργεια πύου ή εκκρίματος | Συχνά ήπια έως μέτρια |
| Πνευμονία | Πυρετός, βήχας, δύσπνοια, θωρακικός πόνος | Κλινική εκτίμηση, απεικόνιση, καλλιέργειες | Μπορεί να είναι σοβαρή |
| Βακτηριαιμία / σηψαιμία | Πυρετός, ρίγη, καταβολή, υπόταση | Αιμοκαλλιέργειες, εξετάσεις αίματος, απεικόνιση | Επείγουσα κατάσταση |
| Οστεομυελίτιδα / σηπτική αρθρίτιδα | Τοπικός πόνος, δυσχέρεια κίνησης, πυρετός | Απεικόνιση, καλλιέργειες, εξειδικευμένη εκτίμηση | Σοβαρή |
| Τροφική δηλητηρίαση | Απότομοι εμετοί, ναυτία, κράμπες, διάρροια | Κυρίως κλινική αξιολόγηση | Συνήθως αυτοπεριοριζόμενη |
Με απλά λόγια, ο χρυσίζων σταφυλόκοκκος δεν είναι μόνο “μικρόβιο του δέρματος”. Είναι παθογόνο που μπορεί να κινηθεί από το πολύ ήπιο στο πολύ σοβαρό, ανάλογα με την πύλη εισόδου, το υπόστρωμα του ασθενούς και την έγκαιρη ή μη διάγνωση.
6Συμπτώματα που πρέπει να προσέξετε
Τα συμπτώματα εξαρτώνται από το πού βρίσκεται η λοίμωξη. Στο δέρμα, η εικόνα είναι συνήθως εστιακή: κόκκινη, ζεστή, επώδυνη βλάβη με πρήξιμο, που μπορεί να θυμίζει σπυρί ή τσίμπημα και συχνά γεμίζει πύον. Αυτή είναι η τυπική περιγραφή των περισσότερων κοινοτικών λοιμώξεων, είτε πρόκειται για κοινό S. aureus είτε για MRSA.
Όταν η λοίμωξη αφορά βαθύτερα σημεία, τα συμπτώματα αλλάζουν. Μπορεί να εμφανιστούν έντονος πυρετός, ρίγη, δύσπνοια, βήχας, οστικός πόνος, πόνος σε άρθρωση, θωρακικός πόνος, έντονη καταβολή ή η αίσθηση ότι “κάτι δεν πάει καθόλου καλά”. Σε λοίμωξη αίματος ή σηψαιμία μπορεί να παρουσιαστούν ταχυκαρδία, πτώση πίεσης, σύγχυση ή σημαντική αδυναμία.
Στην τροφιμογενή μορφή, το βασικό σύμπτωμα είναι η αιφνίδια έναρξη ναυτίας και εμέτων λίγες ώρες μετά την κατανάλωση τροφής. Εκεί ο μηχανισμός είναι κυρίως τοξινικός και όχι κλασική διείσδυση του βακτηρίου σε ιστούς, γι’ αυτό η εικόνα είναι περισσότερο γαστρεντερική.
7Πότε χρειάζεται άμεση ιατρική εκτίμηση
Χρειάζεται άμεση ιατρική εκτίμηση όταν υπάρχει πιθανότητα επέκτασης της λοίμωξης πέρα από το δέρμα ή όταν συνυπάρχουν σημεία συστηματικής νόσου. Αν υπάρχει υψηλός πυρετός, ρίγος, ζάλη, ταχυκαρδία, δύσπνοια, έντονη καταβολή, σύγχυση, πτώση της αρτηριακής πίεσης ή ταχεία επιδείνωση, ο ασθενής δεν πρέπει να περιμένει στο σπίτι.
Εξίσου σοβαρή είναι η κατάσταση όταν υπάρχει πόνος δυσανάλογος με την εικόνα, γρήγορη επέκταση της ερυθρότητας, αποστήματα κοντά στο πρόσωπο, στα μάτια ή στη σπονδυλική στήλη, υποψία προσβολής άρθρωσης ή λοίμωξη σε ασθενή με καθετήρα, προσθετική βαλβίδα, αρθροπλαστική ή ανοσοκαταστολή. Εκεί το όριο για επείγουσα αξιολόγηση πρέπει να είναι χαμηλό.
Σε πολλές περιπτώσεις ο ασθενής περιγράφει το πρόβλημα ως “ένα μικρό απόστημα”. Όμως όταν η τοπική βλάβη συνοδεύεται από πυρετό, ρίγη, αδυναμία ή γρήγορη επιδείνωση, δεν πρόκειται πλέον για απλό δερματικό θέμα και χρειάζεται διαφορετική προσέγγιση.
8Διάγνωση και εξετάσεις: καλλιέργεια, αιμοκαλλιέργεια, αντιβιόγραμμα
Η διάγνωση του χρυσίζοντα σταφυλόκοκκου δεν γίνεται μόνο “με το μάτι”, ιδιαίτερα όταν η κλινική εικόνα είναι σημαντική ή όταν χρειάζεται να επιλεγεί σωστό αντιβιοτικό. Η βασική εργαστηριακή εξέταση είναι η καλλιέργεια από το κατάλληλο δείγμα: πύον, έκκριμα τραύματος, αίμα, ούρα, ρινικό επίχρισμα, πτύελα ή άλλο κλινικά σχετικό υλικό.
Από την καλλιέργεια φαίνεται αν υπάρχει S. aureus και στη συνέχεια γίνεται αντιβιόگرامμα, ώστε να φανεί η ευαισθησία ή η αντοχή στα αντιβιοτικά. Αυτό είναι ιδιαίτερα σημαντικό όταν υπάρχει υποψία MRSA, όταν έχουμε υποτροπές ή όταν η εμπειρική θεραπεία δεν έχει αποτέλεσμα.
Σε ασθενείς με πυρετό, ρίγη ή υποψία λοίμωξης του αίματος, οι αιμοκαλλιέργειες είναι κεντρικό βήμα. Αν απομονωθεί σταφυλόκοκκος από το αίμα, η προσέγγιση γίνεται σοβαρότερη, γιατί πρέπει να αποκλειστεί εστία στην καρδιά, σε οστό, σε άρθρωση ή σε καθετήρα. Γι’ αυτό μπορεί να χρειαστούν απεικονιστικές εξετάσεις και, σε ορισμένες περιπτώσεις, υπερηχογράφημα καρδιάς.
Για τον MRSA μπορεί να χρησιμοποιηθεί κλασική καλλιέργεια με έλεγχο αντοχής ή, σε ορισμένα περιβάλλοντα, ταχύτερος μοριακός έλεγχος. Η επιλογή εξαρτάται από το πλαίσιο: προεγχειρητικός έλεγχος, νοσηλεία, επαναλαμβανόμενες λοιμώξεις ή κλινική υποψία σοβαρής νόσου.
| Δείγμα | Πότε ζητείται | Τι πληροφορία δίνει |
|---|---|---|
| Πύον / έκκριμα τραύματος | Σε απόστημα, δοθιήνα, μολυσμένο τραύμα | Ταυτοποίηση μικροβίου και αντιβιόγραμμα |
| Αίμα (αιμοκαλλιέργειες) | Σε πυρετό, ρίγη, σηψαιμία, σοβαρή λοίμωξη | Απόδειξη βακτηριαιμίας και ανάγκη διερεύνησης εστίας |
| Ρινικό επίχρισμα | Σε έλεγχο φορείας, προεγχειρητικά ή σε υποτροπές | Αποικισμός / MRSA screening |
| Πτύελα ή άλλο αναπνευστικό δείγμα | Σε υποψία πνευμονίας | Στήριξη της διάγνωσης μαζί με την κλινική εικόνα |
9Τι είναι ο MRSA και γιατί έχει σημασία
MRSA σημαίνει Methicillin-Resistant Staphylococcus aureus, δηλαδή χρυσίζων σταφυλόκοκκος ανθεκτικός στη μεθικιλλίνη και σε συγγενείς κατηγορίες αντιβιοτικών. Με πρακτικούς όρους, είναι σταφυλόκοκκος που δεν αντιμετωπίζεται με τα πιο κλασικά σχήματα που θα χρησιμοποιούσαμε για ευαίσθητα στελέχη, γι’ αυτό χρειάζεται πιο στοχευμένη αντιμικροβιακή επιλογή.
Η ύπαρξη MRSA δεν σημαίνει πάντα βαρύτερη λοίμωξη, σημαίνει όμως ότι η εμπειρική ή τυχαία χρήση αντιβιοτικών έχει μεγαλύτερη πιθανότητα να αποτύχει. Αυτός είναι και ο λόγος που η καλλιέργεια και το αντιβιόγραμμα αποκτούν τόσο μεγάλη σημασία σε υποψία MRSA.
Ο MRSA μπορεί να είναι νοσοκομειακός ή κοινοτικός. Ο νοσοκομειακός MRSA εμφανίζεται συχνότερα σε ασθενείς με επεμβάσεις, καθετήρες, νοσηλεία ή σοβαρά υποκείμενα νοσήματα. Ο κοινοτικός MRSA μπορεί να εμφανιστεί και σε κατά τα άλλα υγιή άτομα, συχνά με τη μορφή δερματικών αποστημάτων και επαναλαμβανόμενων βλαβών.
Στο νοσοκομείο, ο MRSA έχει ιδιαίτερη σημασία και για τον έλεγχο λοιμώξεων. Γι’ αυτό εφαρμόζονται μέτρα επαφής, screening σε επιλεγμένες κατηγορίες ασθενών και, όταν χρειάζεται, πρωτόκολλα απομάκρυνσης φορείας πριν από ορισμένα χειρουργεία ή νοσηλείες.
10Θεραπεία: τι γίνεται στην πράξη
Η θεραπεία του χρυσίζοντα σταφυλόκοκκου εξαρτάται από τη μορφή και τη βαρύτητα της λοίμωξης. Σε μικρές και επιφανειακές δερματικές λοιμώξεις μπορεί να αρκεί σωστή τοπική φροντίδα ή μια μικρή ιατρική παρέμβαση, ενώ σε απόστημα η παροχέτευση είναι συχνά το βασικό θεραπευτικό βήμα.
Όταν η λοίμωξη είναι πιο εκτεταμένη, όταν υπάρχει πυρετός, πολλαπλές βλάβες, ταχεία εξέλιξη, ανοσοκαταστολή ή υποψία βαθύτερης εστίας, τότε τα αντιβιοτικά αποκτούν μεγαλύτερο ρόλο. Το αντιβιόγραμμα βοηθά να επιλεγεί το σωστό φάρμακο και να αποφευχθεί η άσκοπη ή αναποτελεσματική αγωγή. Αυτό έχει διπλή αξία: αυξάνει την πιθανότητα ίασης και ταυτόχρονα περιορίζει την περαιτέρω μικροβιακή αντοχή.
Σε σοβαρές λοιμώξεις, όπως βακτηριαιμία, ενδοκαρδίτιδα, πνευμονία ή λοίμωξη γύρω από ξένο σώμα, η αντιμετώπιση είναι νοσοκομειακή. Μπορεί να απαιτήσει ενδοφλέβια θεραπεία για ημέρες ή εβδομάδες, επαναλαμβανόμενες καλλιέργειες, έλεγχο της εστίας και, σε ορισμένες περιπτώσεις, αφαίρεση μολυσμένης συσκευής ή χειρουργική παρέμβαση. Η θεραπεία εκεί δεν είναι απλώς “ένα αντιβιοτικό”, αλλά ολόκληρο σχέδιο αντιμετώπισης.
Στην τροφική δηλητηρίαση από σταφυλοκοκκικές τοξίνες, η αντιμετώπιση είναι συνήθως υποστηρικτική με ενυδάτωση, γιατί το πρόβλημα είναι κυρίως η τοξίνη και όχι μια ενεργή βαθιά λοίμωξη που χρειάζεται κλασική αντιβιοτική αγωγή.
11Αποστήματα, “σπυριά” και τι δεν πρέπει να κάνετε στο σπίτι
Το συχνότερο καθημερινό σενάριο είναι μια επώδυνη δερματική βλάβη που μοιάζει με σπυρί ή καλόγερο. Πολλοί ασθενείς την πιέζουν, την τρυπούν ή τη “σπάνε” μόνοι τους. Αυτό είναι λάθος, γιατί έτσι μπορεί να διασπαρεί το μικρόβιο βαθύτερα ή σε άλλες περιοχές και να μολυνθούν τα χέρια, τα ρούχα και οι επιφάνειες.
Στο σπίτι, μέχρι να εκτιμηθείτε από ιατρό, το σωστό είναι να κρατάτε τη βλάβη καθαρή, καλυμμένη όταν έχει έκκριση, να πλένετε συχνά τα χέρια και να μη μοιράζεστε πετσέτες ή ρούχα. Σε ορισμένες περιπτώσεις, οι ζεστές κομπρέσες μπορεί να βοηθήσουν την τοπική παροχέτευση μικρών δοθιήνων, αλλά αυτό δεν αντικαθιστά την ιατρική αξιολόγηση όταν υπάρχει πόνος, πυρετός, επέκταση ή επανεμφάνιση.
Αν από τη βλάβη βγαίνει πύον, αν η περιοχή κοκκινίζει όλο και περισσότερο ή αν η βλάβη βρίσκεται στο πρόσωπο, κοντά στη μύτη, στα μάτια, στους γλουτούς, στις μασχάλες ή στη βουβωνική χώρα και επιμένει ή υποτροπιάζει, έχει αξία να συζητηθεί καλλιέργεια. Εκεί συχνά αποκαλύπτεται αν υπάρχει κοινός S. aureus, MRSA ή ένα μοτίβο υποτροπών που συνδέεται με φορεία.
12Υποτροπές, φορεία και εκρίζωση
Όταν κάποιος εμφανίζει επαναλαμβανόμενα αποστήματα, φλεγμονές μετά το ξύρισμα, συχνές μολύνσεις στη μύτη ή επαναλαμβανόμενες σταφυλοκοκκικές δερματικές βλάβες στην ίδια οικογένεια, η έννοια της φορείας αποκτά μεγάλη σημασία. Η μύτη είναι το κύριο σημείο αποικισμού και λειτουργεί σαν δεξαμενή από την οποία το βακτήριο μπορεί να ξαναπερνά στο δέρμα.
Αυτό εξηγεί γιατί ορισμένοι ασθενείς φαίνεται να “θεραπεύονται” προσωρινά αλλά κάνουν νέες βλάβες λίγες εβδομάδες αργότερα. Σε τέτοιες περιπτώσεις, μετά την αντιμετώπιση της ενεργής λοίμωξης, μπορεί να εξεταστεί στρατηγική εκρίζωσης, συνήθως με ρινικό σκεύασμα τύπου μουπιροκίνης και αντισηπτικό πλύσιμο σώματος, πάντα με ιατρική καθοδήγηση.
Είναι σημαντικό να γίνει σαφές ότι η εκρίζωση δεν εφαρμόζεται αυτόματα σε κάθε τυχαίο θετικό ρινικό επίχρισμα. Συνήθως συζητείται σε υποτροπές, σε προεγχειρητικό πλαίσιο ή σε περιβάλλοντα υψηλού κινδύνου. Δεν αντικαθιστά τη σωστή υγιεινή και τη σωστή διαχείριση της ενεργής λοίμωξης.
Σε ορισμένες περιπτώσεις χρειάζεται να ελεγχθούν και μέλη του ίδιου σπιτιού, ειδικά όταν υπάρχουν διαδοχικά κρούσματα ή κοινά αντικείμενα που ευνοούν διασπορά. Το θέμα τότε δεν είναι μόνο “ποιο αντιβιοτικό πήρατε”, αλλά και αν ο κύκλος μετάδοσης στο σπίτι παραμένει ενεργός.
13Τι ισχύει σε παιδιά, ηλικιωμένους, διαβήτη, χειρουργείο και νοσηλεία
Στα παιδιά, οι σταφυλοκοκκικές λοιμώξεις συχνά εμφανίζονται ως δερματικές βλάβες, αποστήματα ή μολυσμένα τσιμπήματα και τραυματισμοί. Τα περισσότερα περιστατικά είναι αντιμετωπίσιμα, αλλά χρειάζεται πιο προσεκτική εκτίμηση όταν υπάρχει πυρετός, εκτεταμένη φλεγμονή, επώδυνες βλάβες σε πολλά σημεία ή σημεία αφυδάτωσης σε περίπτωση τροφικής τοξίνωσης.
Στους ηλικιωμένους και στους ευάλωτους ασθενείς, μια σταφυλοκοκκική λοίμωξη μπορεί να ξεκινήσει πιο “ήσυχα” αλλά να εξελιχθεί σοβαρότερα. Η μειωμένη άμυνα, η παρουσία χρόνιων παθήσεων, οι συχνές επαφές με το σύστημα υγείας και οι συσκευές όπως καθετήρες ή εμφυτεύματα αυξάνουν τον κίνδυνο για βαριές μορφές.
Το ίδιο ισχύει και σε ασθενείς με διαβήτη, όπου ακόμη και ένα τραύμα στο πόδι ή μια μικρή δερματική λύση μπορεί να εξελιχθεί δυσκολότερα. Η προσεκτική φροντίδα του δέρματος, η καλή ρύθμιση του σακχάρου και η έγκαιρη αξιολόγηση μιας λοίμωξης έχουν εδώ ακόμη μεγαλύτερη σημασία.
Πριν από χειρουργείο, η φορεία S. aureus ή MRSA έχει ιδιαίτερο ενδιαφέρον επειδή συνδέεται με αυξημένο κίνδυνο μετεγχειρητικής λοίμωξης. Γι’ αυτό σε αρκετά κέντρα γίνεται έλεγχος για MRSA, ειδικά πριν από ορθοπαιδικά, καρδιοχειρουργικά ή άλλα επεμβατικά χειρουργεία, και όταν ανευρίσκεται φορεία μπορεί να εφαρμοστεί ειδικό πρωτόκολλο με ρινική αγωγή και χλωρεξιδίνη.
Στη νοσηλεία, ο χρυσίζων σταφυλόκοκκος και ιδιαίτερα ο MRSA αντιμετωπίζονται και ως ζήτημα δημόσιας υγείας μέσα στο νοσοκομείο. Η σωστή υγιεινή χεριών, οι προφυλάξεις επαφής, ο καθαρισμός του περιβάλλοντος, η επιτήρηση και η ορθολογική χρήση αντιβιοτικών είναι ο πυρήνας της πρόληψης των νοσοκομειακών λοιμώξεων.
14Πρόληψη στο σπίτι, στην εργασία και σε κοινόχρηστους χώρους
Η πρόληψη στηρίζεται πρώτα απ’ όλα στην υγιεινή των χεριών. Το πλύσιμο με σαπούνι και νερό ή η χρήση αλκοολούχου αντισηπτικού, η σωστή κάλυψη τραυμάτων, η αποφυγή κοινής χρήσης προσωπικών αντικειμένων και ο καθαρισμός επιφανειών μειώνουν σημαντικά τη διασπορά τόσο του κοινού S. aureus όσο και του MRSA.
Στο σπίτι, όταν υπάρχει ενεργή λοίμωξη, οι βασικές οδηγίες είναι να διατηρείται η περιοχή καλυμμένη, να αλλάζονται οι επίδεσμοι με προσοχή, να απορρίπτονται σωστά τα υλικά, να πλένονται ξεχωριστά οι πετσέτες και να καθαρίζονται οι επιφάνειες που αγγίζονται συχνά. Σε χώρο άσκησης ή γυμναστηρίου, βοηθούν πολύ το δικό σας στρώμα ή πετσέτα πάνω σε κοινόχρηστες επιφάνειες και το ντους αμέσως μετά την άσκηση.
Στην κουζίνα, η πρόληψη της σταφυλοκοκκικής τροφικής δηλητηρίασης περνά από τη σωστή ψύξη και αποθήκευση τροφίμων. Τα τρόφιμα δεν πρέπει να μένουν για ώρες σε θερμοκρασία δωματίου, επειδή εκεί το βακτήριο μπορεί να πολλαπλασιαστεί και να παράγει τοξίνες. Η σωστή υγιεινή χεριών πριν από τον χειρισμό τροφίμων είναι επίσης βασικό μέτρο.
15Συχνές ερωτήσεις
Είναι πάντα επικίνδυνος ο χρυσίζων σταφυλόκοκκος;
Όχι. Συχνά βρίσκεται στη μύτη χωρίς να προκαλεί νόσο. Γίνεται επικίνδυνος όταν προκαλέσει πραγματική λοίμωξη, ιδιαίτερα αν περάσει στο αίμα, στον πνεύμονα, σε άρθρωση ή στην καρδιά.
Μπορώ να είμαι φορέας χωρίς κανένα σύμπτωμα;
Ναι. Ένα σημαντικό ποσοστό ανθρώπων μεταφέρει S. aureus στη μύτη χωρίς να είναι άρρωστο. Αυτό λέγεται αποικισμός ή φορεία.
Πώς φαίνεται συνήθως στο δέρμα;
Συνήθως ως επώδυνη, κόκκινη, θερμή βλάβη που μπορεί να γεμίσει πύον και να μοιάζει με σπυρί, τσίμπημα ή απόστημα. Αν συνοδεύεται από πυρετό, χρειάζεται πιο γρήγορη εκτίμηση.
Μπορώ να σπάσω μόνος μου ένα απόστημα;
Όχι. Δεν πρέπει να πιέζετε, να τρυπάτε ή να παροχετεύετε μόνοι σας μια τέτοια βλάβη, γιατί έτσι μπορεί να διασπείρετε τη λοίμωξη.
Τι είναι το αντιβιόγραμμα;
Είναι ο εργαστηριακός έλεγχος που δείχνει σε ποια αντιβιοτικά είναι ευαίσθητο ή ανθεκτικό το μικρόβιο. Βοηθά τον ιατρό να επιλέξει πιο στοχευμένη θεραπεία.
Τι σημαίνει MRSA;
Σημαίνει ότι πρόκειται για χρυσίζοντα σταφυλόκοκκο με αντοχή στη μεθικιλλίνη και σε συγγενείς κατηγορίες αντιβιοτικών. Δεν είναι άλλο μικρόβιο, αλλά ανθεκτικό στέλεχος του ίδιου βακτηρίου.
Αν βρεθεί στη μύτη, χρειάζομαι πάντα θεραπεία;
Όχι πάντα. Η ρινική φορεία δεν θεραπεύεται αυτόματα σε όλους. Η εκρίζωση συζητείται σε επιλεγμένες περιπτώσεις, όπως υποτροπές, χειρουργείο ή υψηλός κίνδυνος μετάδοσης.
Μεταδίδεται μέσα στην οικογένεια;
Ναι, ειδικά όταν υπάρχουν ανοικτές βλάβες, κοινές πετσέτες, ρούχα ή πλημμελής υγιεινή χεριών. Σε υποτροπές μπορεί να χρειαστεί να συζητηθεί και ο έλεγχος άλλων μελών.
Μπορεί να προκαλέσει τροφική δηλητηρίαση;
Ναι. Οι τοξίνες του σταφυλόκοκκου σε μολυσμένα τρόφιμα μπορούν να προκαλέσουν απότομη ναυτία, εμέτους, κράμπες και διάρροια μέσα σε λίγες ώρες από το γεύμα.
Πότε πρέπει να πάω επειγόντως σε γιατρό ή νοσοκομείο;
Όταν υπάρχει υψηλός πυρετός, ρίγη, δύσπνοια, σύγχυση, πτώση πίεσης, ταχεία επιδείνωση, εκτεταμένη ερυθρότητα ή υποψία ότι η λοίμωξη δεν περιορίζεται πλέον στο δέρμα.
16Τι να θυμάστε
Ο χρυσίζων σταφυλόκοκκος είναι συχνός, αλλά όχι αμελητέος. Μπορεί να υπάρχει χωρίς συμπτώματα ή να προκαλέσει από μικρό απόστημα έως σοβαρή συστηματική λοίμωξη.
Δεν είναι όλα τα θετικά ευρήματα ίδια. Η διαφορά ανάμεσα σε φορεία, τοπική λοίμωξη και βακτηριαιμία είναι καθοριστική για τη σωστή αντιμετώπιση.
Η καλλιέργεια και το αντιβιόγραμμα έχουν μεγάλη αξία. Ιδίως σε υποτροπές, σε αποστήματα, σε αποτυχία εμπειρικής θεραπείας και σε υποψία MRSA.
Μην πιέζετε μόνοι σας τις βλάβες με πύον. Αυτό μπορεί να διασπείρει το μικρόβιο.
Η πρόληψη ξεκινά από τα απλά. Καλή υγιεινή χεριών, σωστή κάλυψη τραυμάτων, αποφυγή κοινής χρήσης προσωπικών αντικειμένων και υπεύθυνη χρήση αντιβιοτικών.
17Κλείστε Ραντεβού & Βιβλιογραφία
Ερμηνεία αποτελεσμάτων από ιατρό στο εργαστήριό μας. Μπορείτε να προγραμματίσετε εξέταση ή να δείτε τον πλήρη κατάλογο διαθέσιμων εξετάσεων.
https://www.cdc.gov/staphylococcus-aureus/about/index.html
https://www.cdc.gov/mrsa/about/index.html
https://www.mayoclinic.org/diseases-conditions/staph-infections/symptoms-causes/syc-20356221
https://www.nhs.uk/conditions/staphylococcal-infections/
https://www.nhs.uk/conditions/mrsa/
https://www.eody.gov.gr/el/nosimata/metadotika/nosimata-kai-themata-ygeias/nosokomeiakes-loimoxeis.html
https://www.who.int/europe/news-room/fact-sheets/item/antimicrobial-resistance
https://mikrobiologikolamia.gr/katalogos-eksetaseon/
Δρ. Παντελής Αναγνωστόπουλος, Ιατρός Μικροβιολόγος – Βιοπαθολόγος
Μικροβιολογικό Εργαστήριο Λαμίας, Έσλιν 19, Λαμία 35100
📞 +30-22310-66841 • Δευτέρα–Παρασκευή 07:00–13:30