🧭 Πίνακας Περιεχομένων (TOC)
📑 Περιεχόμενα
- 1. Τι είναι το Πολλαπλό Μυέλωμα; Ορισμός – Επιδημιολογία – Φυσική ιστορία
- 2. Πλασματοκυτταρικά νοσήματα: MGUS vs SMM vs MM
- 3. Κριτήρια Διάγνωσης (IMWG): SLiM–CRAB
- 4. Διαγνωστικός Έλεγχος: Εργαστηριακά, Απεικόνιση, MRD
- 5. Σταδιοποίηση & Κίνδυνος: ISS, R-ISS, R2-ISS
- 6. Κλινική Εικόνα & Επιπλοκές
- 7. Θεραπεία Πρώτης Γραμμής (NDMM)
- 8. Αυτόλογη Μεταμόσχευση (ASCT)
- 9. Συντήρηση (Maintenance)
- 10. Υποτροπή/Ανθεκτική Νόσος (RRMM)
- 11. Νεότερες Θεραπείες: CAR-T & Διειδικά Αντισώματα
- 12. Υποστηρικτική Φροντίδα & Πρόληψη Επιπλοκών
- 13. Frailty & Εξατομίκευση Θεραπείας
- 14. Παρακολούθηση, Ανταπόκριση & MRD
- 15. Πρόγνωση & Παράγοντες Κινδύνου
- 16. Ειδικές Καταστάσεις (Νεφρική ανεπάρκεια, εγκυμοσύνη, αμυλοείδωση, πλασμοκύτωμα)
- 17. Ζωή με Μυέλωμα: Ποιότητα Ζωής, Διατροφή & Άσκηση
- 18. Συχνές Ερωτήσεις (FAQ)
- 19. Βιβλιογραφία & Πόροι
1) Τι είναι το Πολλαπλό Μυέλωμα; Ορισμός – Επιδημιολογία – Φυσική ιστορία
Το Πολλαπλό Μυέλωμα (Multiple Myeloma, MM) είναι κακοήθης νεοπλασία των πλασματοκυττάρων του μυελού των οστών. Χαρακτηρίζεται από κλωνικό πολλαπλασιασμό πλασματοκυττάρων που παράγουν μονοκλωνική ανοσοσφαιρίνη (M-πρωτεΐνη) ή/και ελεύθερες ελαφρές αλυσίδες (FLC), με αποτέλεσμα end-organ damage (οστά, νεφρά, αίμα, ασβέστιο).
Key points
- Συνήθως προηγείται από ασυμπτωματικές φάσεις (MGUS → SMM → MM).
- Τυπικές εκδηλώσεις: οστικός πόνος/λύσεις, υπερασβεστιαιμία, αναιμία, νεφρική δυσλειτουργία.
- Η έγκαιρη διάγνωση βασίζεται στην IMWG (SLiM-CRAB) και η σύγχρονη απεικόνιση είναι κρίσιμη.
Η επίπτωση αυξάνει με την ηλικία (μέση διάγνωση γύρω στα 65–70 έτη). Υπάρχουν φυλετικές/γενετικές και περιβαλλοντικές επιρροές, ενώ όλοι σχεδόν οι ασθενείς περνούν από προκλινική μονοκλωνική φάση. Η φυσική ιστορία έχει μεταβληθεί δραματικά με την έλευση αναστολέων πρωτεασώματος, ανοσοτροποποιητικών, αντι-CD38 αντισωμάτων, καθώς και CAR-T και διειδικών αντισωμάτων.
2) Πλασματοκυτταρικά νοσήματα: MGUS vs SMM vs MM
| Οντότητα | Ορισμός/Κύρια κριτήρια | Κίνδυνος εξέλιξης | Στρατηγική |
|---|---|---|---|
| MGUS | M-πρωτεΐνη χαμηλή, BMPC <10%, χωρίς SLiM-CRAB | ~1%/έτος (μέσος όρος), ανάλογα με υποτύπο & βιοδείκτες | Παρακολούθηση ανά 6–12 μήνες |
| SMM | M-πρωτεΐνη ≥3 g/dL ή/και BMPC 10–59%, χωρίς βλάβη οργάνων | Κατά IMWG 2/20/20 & επεκτάσεις: υποομάδες με ≥50% 2-ετή κίνδυνο | Στοχευμένη παρακολούθηση· κλινικές δοκιμές για high-risk |
| MM | SLiM-CRAB (+/− M-πρωτεΐνη), ενεργός νόσος | Χωρίς θεραπεία → εξέλιξη/βλάβες· με σύγχρονη θεραπεία επιμηκύνεται η OS | Άμεση έναρξη θεραπείας βάσει fitness/βιολογικού κινδύνου |
3) Κριτήρια Διάγνωσης (IMWG): SLiM-CRAB
Η IMWG (2014-σήμερα) διεύρυνε τα κριτήρια ενεργού μυελώματος προσθέτοντας τρεις βιοδείκτες-οριοθέτες θεραπείας (SLiM) σε συνδυασμό με τα κλασικά CRAB:
| Στοιχείο | Περιγραφή (ένα από τα παρακάτω αρκεί) |
|---|---|
| S (Sixty) | Κλωνικά πλασματοκύτταρα μυελού ≥ 60% |
| Li (Light chains) | Αναλογία εμπλεκόμενης/μη εμπλεκόμενης FLC ≥ 100 (και εμπλεκόμενη ≥100 mg/L) |
| M (MRI) | ≥ 1–2 εστιακές βλάβες (IMWG: >1) σε MRI μεγέθους ≥5 mm |
| C (Calcium) | Ολ. ασβέστιο >0,25 mmol/L (>1 mg/dL) πάνω από το ανώτερο φυσιολογικό ή >2,75 mmol/L (>11 mg/dL) |
| R (Renal) | eGFR <40 mL/min ή κρεατινίνη >2 mg/dL (εφόσον αποδίδεται στη νόσο) |
| A (Anemia) | Hb <10 g/dL ή >2 g/dL κάτω από το κατώτερο φυσιολογικό |
| B (Bone) | Οστεολύσεις/οστικές βλάβες σε LD-WBCT/PET-CT/MRI |
Σύγχρονη απεικόνιση
Η low-dose whole-body CT (LD-WBCT) είναι πλέον προτιμώμενη ως αρχική εξέταση για οστική νόσο· MRI/PET-CT συμπληρώνουν/εξειδικεύουν τη σταδιοποίηση και την εκτίμηση ανταπόκρισης (imaging-MRD).
4) Διαγνωστικός Έλεγχος
4.1 Εργαστηριακά
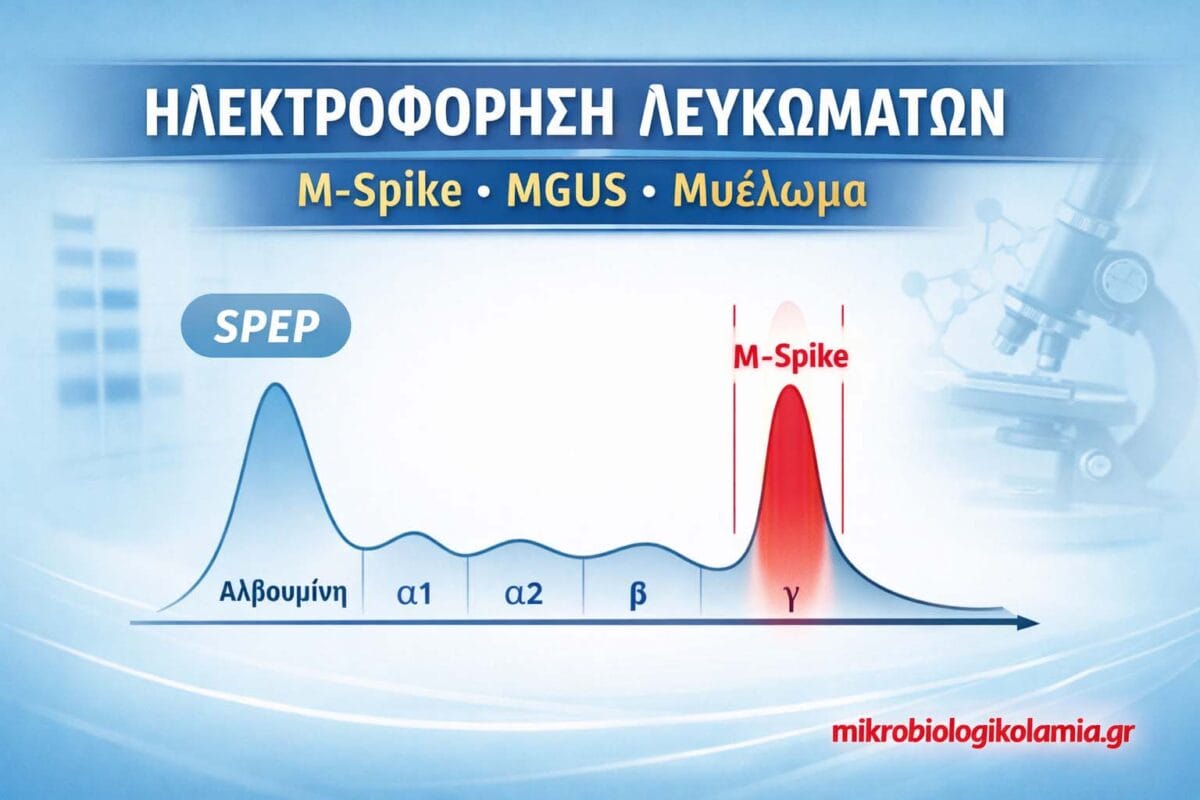
- Ηλεκτροφόρηση πρωτεϊνών ορού (SPEP) & ανοσοηλεκτροφόρηση (IFE)
- Ούρα 24ώρου: UPEP/IFE (Bence-Jones)
- Ποσοτικοποίηση FLC (κ/λ) και αναλογία
- Βασική αιματολογική (Hb, WBC, PLT), βιοχημικός έλεγχος (Ca, ουρία/κρεατινίνη/eGFR, λευκωματίνη, LDH), β2-μικροσφαιρίνη
- Μυελόγραμμα/βιοψία μυελού με μορφολογία, κυτταρομετρία ροής, FISH (del(17p), t(4;14), t(14;16), +1q κ.ά.)
4.2 Απεικόνιση (πρώτη γραμμή & εξειδικευμένη)
- LD-WBCT: υψηλή ευαισθησία για οστεολύσεις, αντικαθιστά το κλασικό skeletal survey.
- PET-CT: δραστηριότητα νόσου/metabolic burden, χρήσιμη σε αμφίβολες περιπτώσεις και στην ανταπόκριση.
- WB-MRI: ανώτερη για μυελικά διηθήματα/εστιακές βλάβες χωρίς οστική καταστροφή.
4.3 Ελάχιστο Υπολειμματικό Νόσημα (MRD)
- Next-Generation Flow ή Next-Generation Sequencing (ευαισθησία ≥10−5), συμπληρωματικά imaging-MRD (PET-CT).
- Η «παρατεταμένη MRD-αρνητικότητα» ορίζεται με δύο μετρήσεις ≥1 έτος μεταξύ τους, και συσχετίζεται με βελτιωμένη έκβαση.
5) Σταδιοποίηση & Βιολογικός Κίνδυνος: ISS, R-ISS, R2-ISS
| Σύστημα | Μεταβλητές | Κατηγορίες/Σημασία |
|---|---|---|
| ISS | β2-μικροσφαιρίνη, λευκωματίνη | Βασική πρόγνωση με βάση burden/θρέψη |
| R-ISS | ISS + LDH + κυτταρογενετική (del17p, t(4;14), t(14;16)) | Καλύτερη διαστρωμάτωση υψηλού κινδύνου |
| R2-ISS | R-ISS + +1q (gain/amp) και βαθμολόγηση σημείων | 4 στάδια· βελτιωμένη πρόγνωση ειδικά στις ενδιάμεσες ομάδες |
Γιατί μετρά;
Ο βιολογικός κίνδυνος (κυτταρογενετική, +1q) και δείκτες όπως LDH καθοδηγούν ένταση θεραπείας, επιλογή συντήρησης και συχνότητα παρακολούθησης.
6) Κλινική Εικόνα & Επιπλοκές
- Οστά: λυτικές βλάβες, κατάγματα, σπονδυλικά συμπιεστικά· αντιμετώπιση με αναλγησία, ακτινοθεραπεία/κυφοπλαστική, ζολεδρονικό/παμιδρονικό ή ντενοσουμάμπη· πρόληψη MRONJ (στοματική υγεία).
- Υπερασβεστιαιμία: ενυδάτωση, IV διφωσφονικό ή ντενοσουμάμπη· σε σοβαρή, προσθήκη καλσιτονίνης για 48–72 ώρες.
- Νεφρά: cast nephropathy, FLC-νεφροπάθεια· άμεση έναρξη bortezomib-based θεραπείας + υψηλή δόση δεξαμεθαζόνης, επιθετική ενυδάτωση· προσαρμογή δοσολογιών (IMiDs).
- Αναιμία: πολυπαραγοντική· θεραπεία νόσου, σιδηροθεραπεία/βιταμίνες κατά ένδειξη, EPO σε επιλεγμένους.
- Λοιμώξεις: εμβολιασμοί (Influenza, Pneumococcal, Recombinant Zoster), αντι-ιική προφύλαξη για VZV σε PI/anti-CD38, ± PJP προφύλαξη σε υψηλό ρίσκο, IVIG σε υποτροπιάζουσες λοιμώξεις.
7) Θεραπεία Πρώτης Γραμμής (NDMM)
High-level πλαίσιο
- Υποψήφιοι για ASCT: Quadruplet με daratumumab + VRd (D-VRd) ως προτιμώμενο, στη συνέχεια ASCT και συντήρηση.
- Μη υποψήφιοι/ηλικιωμένοι/frail: DRd ή προσαρμοσμένο VRd-lite, με έμφαση στην ανεκτικότητα και σε dose-dext δεξαμεθαζόνη.
7.1 Υποψήφιοι για μεταμόσχευση (ASCT)
- D-VRd (daratumumab + bortezomib + lenalidomide + dex): preferred πρώτη γραμμή σε κατευθυντήριες· induction → stem cell harvest → HD melphalan + ASCT → (± consolidation) → maintenance.
- Εναλλακτικά τριπλέτες υψηλής έντασης (π.χ. KRd) ανά κέντρο/πρωτόκολλα.
7.2 Μη υποψήφιοι για μεταμόσχευση
- DRd (daratumumab + lenalidomide + dex): ισχυρή, ανεκτή επιλογή πρώτης γραμμής.
- VRd-lite: μείωση δόσεων/συχνοτήτων για ευθραυστότητα, διατηρώντας αποτελεσματικότητα.
- Frailty-adjusted σχήματα: εξατομίκευση δεξαμεθαζόνης (συχνά ≤20 mg/εβδ.) και IMiD/PI.
8) Αυτόλογη Μεταμόσχευση Αιμοποιητικών Κυττάρων (ASCT)
Τι κερδίζω με την ASCT;
Σε κατάλληλους ασθενείς, η ASCT παρατείνει το progression-free survival (PFS) και αυξάνει τα ποσοστά βαθιάς ανταπόκρισης (συμπερ. MRD-αρνητικότητας). Παραμένει «standard of care» μετά από σύγχρονο quadruplet induction (π.χ. D-VRd).
8.1 Επιλογή Υποψηφίων (fitness)
- Δεν βασίζεται αποκλειστικά στην ηλικία· εκτίμηση βιολογικής ηλικίας/συννοσηροτήτων και frailty.
- Αντενδείξεις: ενεργές λοιμώξεις, μη αντιρροπούμενη καρδιοπνευμονική ανεπάρκεια, μη ελεγχόμενη νόσος.
- Renal impairment: ASCT δυνατή με προσαρμογή μελφαλάνης (Mel200 → Mel140 κατά ένδειξη).
| Παράμετρος | Εκτίμηση | Επίδραση στην απόφαση |
|---|---|---|
| Καρδιακή λειτουργία | LVEF, BNP/NT-proBNP, φορτίο νόσου | Οριακή κατάσταση → αναβολή/βελτιστοποίηση |
| Νεφρική λειτουργία | eGFR, FLC-νεφροπάθεια | Προσαρμογή Mel, ενυδάτωση, αποφυγή νεφροτοξικότητας |
| Λοιμώξεις/εμβολιασμοί | Έλεγχος HBV/HCV/HIV, εμβολιαστικό status | Αντιϊκή κάλυψη όπου ενδείκνυται |
| Frailty | Κλίμακες frailty/ADL | Εναλλακτική: μη-ASCT προσέγγιση |
8.2 Βασικά Βήματα Διαδικασίας
- Induction (συνήθως 4 κύκλοι D-VRd ή ισοδύναμο).
- Κινητοποίηση CD34+ με G-CSF ± πλεριξαφόρη· στόχος ≥2–4×106/kg.
- Συλλογή (αφαίρεση/αφαίρεση πολλαπλών ημερών αν χρειαστεί).
- Υψηλή δόση μελφαλάνης (Mel200 ή Mel140).
- Έγχυση μοσχεύματος (day 0).
- Υποστήριξη: αντιεμετικά, G-CSF, αντιμικροβιακή προφύλαξη, μεταγγίσεις.
- Engraftment: ουδετεροφιλία ~day +10 έως +14· PLT αργότερα.
- ± Consolidation 0–2 κύκλοι κατά κέντρο/κίνδυνο.
- Συντήρηση (βλ. §9).
Συχνές Τοξικότητες & Αντιμετώπιση
- Βλεννογονίτιδα (days +3 έως +10): εντατική στοματική φροντίδα, παρεντερική υποστήριξη, αναλγησία.
- Ουδετεροπενικός πυρετός: κατευθυντήριες για εμπειρική αντιβίωση, καλλιέργειες.
- Ναυτία/έμετος: προφυλακτικά αντιεμετικά πολλαπλών κατηγοριών.
- Εμπλοκή νεφρών: αυστηρή ενυδάτωση, αποφυγή νεφροτοξικών.
9) Συντήρηση (Maintenance) μετά ASCT ή χωρίς ASCT
Στόχος: διατήρηση βαθιάς ανταπόκρισης, παράταση PFS/OS με ελάχιστη επιβάρυνση. Η επιλογή επηρεάζεται από τον βιολογικό κίνδυνο (R-ISS/R2-ISS, +1q, del17p, t(4;14), κ.λπ.) και την ανεκτικότητα.
| Πλαίσιο | Standard-risk | High-risk / +1q / del17p | Μη-ASCT πορεία |
|---|---|---|---|
| Κύρια επιλογή | Lenalidomide μονοθεραπεία | Lenalidomide ± PI (π.χ. ixazomib ή bortezomib διακεκομμένα) | Συνέχιση σχήματος πρώτης γραμμής μέχρι πρόοδο/τοξικότητα (π.χ. DRd με μείωση δόσεων) |
| Διάρκεια | Συνήθως «μέχρι πρόοδο», πολλοί στόχοι ≥2–3 έτη | Πιο επιθετική/μακρύτερη προσέγγιση | Εξατομίκευση βάσει frailty/ποιότητας ζωής |
| MRD-guided; | Προαιρετική, ιδίως σε παρατεταμένη MRD(–) | Προς το παρόν εκτός ρουτίνας· προτιμώμενη ενίσχυση | — |
9.1 Πρακτικές Συμβουλές
- Δοσολογία Len: έναρξη 10 mg qd → τιτλοποίηση 15 mg όπου ανεκτό· προσαρμογές σε eGFR/κυτταροπενία.
- Θρόμβωση με IMiDs: δες §12.4 για προφύλαξη (ASA/LMWH/DOAC ανά ρίσκο).
- Δεύτερες κακοήθειες: μικρός αυξημένος κίνδυνος· το όφελος PFS/OS συνήθως υπερισχύει.
- Παρακολούθηση: CBC/χημεία/θυρεοειδής, SPEP/FLC ανά 1–3 μήνες αρχικά.
10) Υποτροπή/Ανθεκτική Νόσος (RRMM)
Στρατηγική επιλογής σχήματος
- Τι είναι ανθεκτικό; Π.χ. «len-refractory» = πρόοδος ενόσω λαμβάνει ή ≤60 ημέρες από διακοπή lenalidomide.
- Πότε αντι-CD38; Αν δεν έχει χρησιμοποιηθεί/εξαντληθεί, daratumumab ή isatuximab είναι μοχλοί αποτελεσματικότητας.
- Πότε carfilzomib; Χρήσιμο σε πρώιμη υποτροπή/υψηλό κίνδυνο, ιδίως μετά από bortezomib.
10.1 Απλός Αλγόριθμος (πρώτη–δεύτερη υποτροπή)
| Κατάσταση | Προτεινόμενα τρίπλετ/τετράπλετ | Σχόλια |
|---|---|---|
| Len-refractory | DKd (dara+carfilzomib+dex), IsaKd, DPd (dara+pomalidomide+dex), IsaPd | Ισχυρή αντινόσος δράση· προσοχή σε καρδιαγγειακά με Kd |
| PI-refractory | DRd, KRd, EPd (elotuzumab+pomalidomide+dex) | Αν δεν έχει χρησιμοποιηθεί anti-CD38, αξιοποίησέ το |
| Αμφότερα εκτεθειμένα (IMiD+PI) | Selinexor-based (π.χ. XVd), Alkylator-based (κυκλοφωσφαμίδη), Belantamab (κατά ένδειξη) | Σκέψου κλινική δοκιμή ή «γέφυρα» προς §11 |
| Μεγάλο TFI μετά ASCT (>18–24 μ.) | Salvage ASCT σε επιλεγμένους | Συζητείται σε κέντρα με εμπειρία |
10.2 Τύπος Υποτροπής & Ρυθμός
- Βιοχημική (μόνο αύξηση M-πρωτεΐνης/FLC): συχνή επανεκτίμηση, έναρξη όταν πληροί IMWG «progression» ή αν υψηλού κινδύνου.
- Κλινική (νέα CRAB/πλασματοκύττωμα): άμεση θεραπεία, προτίμηση σε ταχεία/βαθιά αποκρίση.
11) Νεότερες Θεραπείες: CAR-T & Διειδικά Αντισώματα
Οι θεραπείες που στοχεύουν το BCMA (και νεότερα τον GPRC5D) έχουν αλλάξει το τοπίο στην πολυθεραπευμένη νόσο, προσφέροντας βαθιές και παρατεταμένες αποκρίσεις.
11.1 CAR-T (BCMA)
- Διαδικασία: λευκαφαίρεση → κατασκευή κυττάρων (ex vivo) → lymphodepletion (συνήθως Flu/Cy) → έγχυση → στενή παρακολούθηση.
- Πλεονεκτήματα: μονοδοσική προσέγγιση, υψηλά ποσοστά CR/MRD(–) σε ανθεκτικές σειρές.
- Προκλήσεις: χρόνος κατασκευής, ανάγκη «bridging therapy», κίνδυνοι CRS & ICANS, κυτταροπενίες/λοιμώξεις.
CRS & ICANS (βασικά)
- CRS: πυρετός, υπόταση, υποξυγοναιμία. Αντιμετώπιση: υποστήριξη, tocilizumab ± κορτικοστεροειδή ανά βαθμό.
- ICANS: νευρολογικές εκδηλώσεις (σύγχυση, δυσφασία, σπασμοί). Αντιμετώπιση: κορτικοστεροειδή, αντιεπιληπτική κάλυψη.
11.2 Διειδικά Αντισώματα (BsAbs)
- BCMA-BsAbs (π.χ. τεκλισταμάμπη, ελραναταμάμπη): συνεχόμενη χορήγηση με step-up δόσεις· υψηλές ανταποκρίσεις.
- GPRC5D-BsAbs (π.χ. ταλκετουζουμάμπη): αποτελεσματικά ακόμη και μετά BCMA-θεραπείες· χαρακτηριστικές τοξικότητες (δέρμα/στοματική κοιλότητα/νύχια/γεύση).
- Κοινό: κίνδυνος λοιμώξεων & υπογαμμασφαιριναιμίας → IVIG/προφυλάξεις (βλ. §12.3).
| Κατηγορία | Στόχος | Τρόπος | Κύρια ζητήματα |
|---|---|---|---|
| CAR-T | BCMA | Εφάπαξ έγχυση μετά κατασκευή | CRS/ICANS, κυτταροπενίες, ανάγκη κέντρου με εμπειρία |
| BsAbs | BCMA / GPRC5D | Συνεχόμενη θεραπεία (step-up → συντήρηση) | Λοιμώξεις/υπογαμμασφαιριναιμία, compliance σε συχνές χορηγήσεις |
12) Υποστηρικτική Φροντίδα & Πρόληψη Επιπλοκών
12.1 Οστική Νόσος
- Διφωσφονικά (ζολεδρονικό/παμιδρονικό) ή ντενοσουμάμπη· αξιολόγηση νεφρικής λειτουργίας πριν από κάθε κύκλο.
- MRONJ πρόληψη: οδοντιατρικός έλεγχος πριν την έναρξη, στοματική υγιεινή, αποφυγή τραυματικών πράξεων όπου εφικτό.
- Συμπτώματα/Κάταγμα: αναλγησία, ορθοπαιδική εκτίμηση, ακτινοθεραπεία, κυφοπλαστική/σπονδυλοπλαστική κατά ένδειξη.
- Συμπληρώματα ασβεστίου/βιταμίνης D όταν ενδείκνυνται (ιδίως με ντενοσουμάμπη).
12.2 Νεφρική Προστασία
- Ενυδάτωση, αποφυγή ΜΣΑΦ/σκιαγραφικών όπου γίνεται· στενή παρακολούθηση eGFR/ηλεκτρολυτών.
- Bortezomib-based θεραπεία ως ραχοκοκαλιά σε cast nephropathy· ταχεία μείωση FLC.
- Δοσολογικές προσαρμογές IMiDs/αντιμικροβιακών.
12.3 Πρόληψη Λοιμώξεων & Εμβολιασμοί
- Αντι-ιική προφύλαξη (HSV/VZV) σε θεραπείες με PI/anti-CD38/BsAbs/CAR-T.
- PJP προφύλαξη σε υψηλού κινδύνου σχήματα/παρατεταμένα κορτικοστεροειδή.
- IVIG σε υποτροπιάζουσες λοιμώξεις/υπογαμμασφαιριναιμία.
- Εμβόλια: ετήσια γρίπη, πνευμονιόκοκκος (σειρά), ανασυνδυασμένο ζωστήρα, επικαιροποιημένα COVID· αποφυγή ζώντων εμβολίων κατά τη θεραπεία.
12.4 Θρομβοπροφύλαξη με IMiDs
| Κατηγορία κινδύνου | Παράδειγμα ασθενών | Πρόταση |
|---|---|---|
| Χαμηλή | Χωρίς μείζονες παράγοντες VTE | ASA 81–100 mg/ημ. |
| Ενδιάμεση | ≥1 παράγοντας (παχυσαρκία, ηλικία, περιορισμένη κινητικότητα) | LMWH προφυλακτική ή DOAC χαμηλή δόση |
| Υψηλή | Ιστορικό VTE, ενεργός καρκίνος με υψηλό φορτίο, συνδυασμοί με υψηλές δόσεις δεξαμεθαζόνης | LMWH/DOAC θεραπευτική-πλησίον δόση, εξατομίκευση |
12.5 Περιφερική Νευροπάθεια (PN)
- Bortezomib: προτίμηση υποδόριας εβδομαδιαίας χορήγησης για μείωση PN.
- Κλιμάκωση-αποκλιμάκωση δόσεων, διακοπές/αλλαγή PI όταν PN ≥ grade 2.
- Συμπτωματική αγωγή: γκαμπαπεντίνη/πρεγκαμπαλίνη, φυσικοθεραπεία, προστασία άκρων.
12.6 Άλλα πρακτικά
- Αντισύλληψη με IMiDs (τερατογόνα): διπλή αντισύλληψη, τεστ κύησης κατά πρωτόκολλο.
- Γαστρεντερικά: προφύλαξη δυσκοιλιότητας με οπιοειδή/θαλιδομίδη, διαχείριση διάρροιας (π.χ. με lenalidomide) με διατροφικές οδηγίες & λοπεραμίδη.
- Άσκηση/Διατροφή: εξατομικευμένο πρόγραμμα αντοχής-ενδυνάμωσης (προστασία σκελετού) και μεσογειακού τύπου διατροφή.
13) Frailty & Εξατομίκευση Θεραπείας
Γιατί μετρά το frailty;
Το frailty προβλέπει τοξικότητες, διακοπές θεραπείας και συνολικά αποτελέσματα. Η προσαρμογή έντασης (ιδίως δεξαμεθαζόνης) βελτιώνει ανεκτικότητα χωρίς μεγάλη απώλεια αποτελεσματικότητας.
13.1 Εκτίμηση Frailty
- Κλινικές κλίμακες: IMWG frailty score, R-MCI (Revised Myeloma Comorbidity Index), ADL/IADL.
- Βιολογικοί δείκτες: σαρκοπενία, απώλεια βάρους, αλβουμίνη, φλεγμονώδεις δείκτες.
13.2 Αρχές Dose-Modification
- Δεξαμεθαζόνη: συχνά ≤20 mg/εβδομάδα σε ηλικιωμένους ή ευθραύστους (π.χ. «VRd-lite» ή «DRd με χαμηλή dex»).
- IMiDs: έναρξη σε χαμηλότερες δόσεις με τιτλοποίηση (ιδίως σε eGFR↓/κυτταροπενία).
- PI: εβδομαδιαίο bortezomib υποδόρια για μείωση PN· carfilzomib με προσοχή σε καρδιαγγειακούς.
- Breaks/stop rules: αρρυθμίες, grade ≥3 λοιμώξεις, σοβαρή PN, μη αντιρροπούμενη καρδιακή/νεφρική επιδείνωση.
13.3 Στόχοι Θεραπείας & Συζήτηση Προτιμήσεων
- Ρεαλιστικός στόχος: βαθιά αλλά ανεκτή απόκριση· έμφαση στην ποιότητα ζωής.
- Κοινή λήψη απόφασης (shared decision-making) με παρουσίαση εναλλακτικών (π.χ. DRd vs VRd-lite).
14) Παρακολούθηση, Αξιολόγηση Ανταπόκρισης & MRD
14.1 Πρόγραμμα Παρακολούθησης
- Ενεργή θεραπεία: CBC/χημεία κάθε κύκλο, SPEP/IFE & FLC ανά 1–2 κύκλους.
- Συντήρηση: CBC/χημεία και SPEP/FLC ανά 1–3 μήνες, ανά ρίσκο.
- Απεικόνιση: κατά κλινική ένδειξη ή όταν υπάρχει ασυμφωνία βιοχημικής εικόνας (LD-WBCT, PET-CT, WB-MRI).
14.2 Κριτήρια Ανταπόκρισης (IMWG)
| Βαθμός | Σύνοψη | Σχόλια |
|---|---|---|
| Stringent CR (sCR) | CR + φυσιολογική FLC αναλογία + αρνητική κυτταρομετρία (κλωνικά PC) | Συνδέεται με καλύτερο PFS/OS |
| CR | Αρνητική IFE ορού/ούρων, εξαφάνιση πλασμοκυττάρων | — |
| VGPR | ↓ M-πρωτεΐνης ≥90% (ή IFE+ μόνο) | Καλός στόχος για πολλούς ασθενείς |
| PR | ↓ M-πρωτεΐνης ≥50% (ή ισοδύναμο σε FLC) | — |
| SD | Μη πλήρωση PR/PD | — |
| PD | Αύξηση M-πρωτεΐνης/FLC ή νέα CRAB/πλασματοκύττωμα | Έναρξη/αλλαγή θεραπείας |
14.3 MRD: Τι σημαίνει στην πράξη;
- Τεχνικές: NGF ή NGS με ευαισθησία ≥10−5 έως 10−6· συμπληρωματικό imaging-MRD με PET-CT.
- MRD-αρνητικότητα: συσχετίζεται με παρατεταμένο PFS/OS· «παρατεταμένη» όταν τεκμηριώνεται ≥2 φορές με ≥12 μήνες διαφορά.
- MRD-guided στρατηγικές: υπό διερεύνηση για απο-κλιμάκωση συντήρησης· εκτός ρουτίνας σε πολλούς.
15) Πρόγνωση & Παράγοντες Κινδύνου
Γενική εικόνα
Η πρόγνωση καθορίζεται από τη βιολογία του όγκου (κυτταρογενετική/μοριακά), το φορτίο νόσου, την ανταπόκριση/ MRD και τα χαρακτηριστικά ασθενούς (ηλικία, frailty, συννοσηρότητες).
| Παράγοντας | Υψηλού κινδύνου ενδείξεις | Κλινική συνέπεια |
|---|---|---|
| Cytogenetics/FISH | del(17p), t(4;14), t(14;16), amp/gain 1q | Ενισχυμένη θεραπεία/συντήρηση, στενή παρακολούθηση |
| Σταδιοποίηση | ISS/R-ISS υψηλότερα στάδια, R2-ISS | Πρόβλεψη PFS/OS, ορίζει ένταση |
| LDH | Αυξημένη | Ένδειξη επιθετικής βιολογίας |
| Extramedullary disease (EMD) | Μαλακών μορίων/σπλαχνικό | Πιο επιθετική τακτική, συχνά PI/anti-CD38 |
| Circulating plasma cells | cPC υψηλά / PCL χαρακτηριστικά | Γρήγορη θεραπεία, πιθανή ASCT νωρίς |
| MRD | Επιμονή MRD(+) | Χειρότερη πρόγνωση· σκέψη για ενίσχυση |
| Ασήκ. | Frailty, συννοσηρότητες | Περιορίζει ένταση, επηρεάζει OS ανεξάρτητα |
16) Ειδικές Καταστάσεις
16.1 Νεφρική Ανεπάρκεια & Αιμοκάθαρση
- Ταχεία μείωση FLC με bortezomib-based + υψηλή δόση δεξαμεθαζόνης.
- Προσαρμογές δόσεων IMiDs (ιδίως len/pom) κατά eGFR.
- Αποφυγή νεφροτοξικών (ΜΣΑΦ, σκιαγραφικά) και προσεκτική ενυδάτωση.
- Σε αιμοκάθαρση: συγχρονισμός χορηγήσεων και έλεγχος επιπέδων φαρμάκων/ηλεκτρολυτών.
16.2 Εγκυμοσύνη (σπάνια)
- IMiDs αντενδείκνυνται (τερατογόνα)· απαιτείται υψηλού επιπέδου συμβουλευτική.
- Προσεκτική χρήση στεροειδών/PI μόνο όταν απολύτως απαραίτητο, σε εξειδικευμένα κέντρα.
- Διεπιστημονική ομάδα: αιματολόγος, μαιευτήρας-εμβρυολόγος, νεφρολόγος, λοιμωξιολόγος.
16.3 AL Αμυλοείδωση (συνύπαρξη/υποψία)
- Κλινικά «flags»: νεφρωσικό, καρδιακή συμμετοχή (HS-troponin/NT-proBNP ↑), περιφερική νευροπάθεια/ορθοστατική υπόταση.
- Διάγνωση: βιοψία με κόκκινο του Κονγκό (σύνδεση) + τυποποίηση.
- Θεραπευτική κατεύθυνση: bortezomib-based, daratumumab κατά ένδειξη· προσοχή στην καρδ-νεφρική τοξικότητα.
16.4 Solitary Plasmacytoma
- Μοναδική βλάβη (οστική/εξωοστική) χωρίς συστηματικό μυέλωμα: ακτινοθεραπεία ± σύντομη συστηματική αγωγή κατά περίπτωση.
- Στενή παρακολούθηση για εξέλιξη σε MM.
16.5 HBV/HSV/VZV & Λανθάνουσες Λοιμώξεις
- Screening HBV σε όλους· προφύλαξη σε HBsAg(+)/antiHBc(+) κατά θεραπεία με anti-CD38/ισχυρή ανοσοκαταστολή.
- Αντι-ιική προφύλαξη VZV/HSV με PI/anti-CD38/BsAbs/CAR-T (βλ. §12.3).
17) Ζωή με Μυέλωμα: Ποιότητα Ζωής, Διατροφή, Άσκηση, Εργασία/Ταξίδια
17.1 Ποιότητα Ζωής (QoL)
- Στοχευμένη διαχείριση πόνου (αναλγητική κλίμακα, επεμβατικές τεχνικές όπου χρειάζεται).
- Ψυχολογική στήριξη: άγχος/κατάθλιψη, ομάδες υποστήριξης.
- Ύπνος/κόπωση: υγιεινή ύπνου, σταδιακή αύξηση δραστηριότητας.
17.2 Διατροφή
- Μεσογειακή προσέγγιση: φρούτα/λαχανικά, όσπρια, ολικής, ψάρια, ελαιόλαδο.
- Επάρκεια πρωτεΐνης (ιδίως σε σαρκοπενία) με καθοδήγηση διαιτολόγου.
- Ασφάλεια τροφίμων σε ουδετεροπενία (αποφυγή ωμών/μη παστεριωμένων).
- Υγρά: ρυθμισμένα με βάση νεφρική λειτουργία και ασβέστιο.
17.3 Άσκηση
- Προγράμματα χαμηλής έως μέτριας έντασης με φυσικοθεραπευτή (ειδικά για σκελετό).
- Αποφυγή έντονων φορτίων/κάμψεων σε σπονδυλικές βλάβες· χρήση ορθώσεων όπου χρειάζεται.
17.4 Εργασία, Ταξίδια & Εμβολιασμοί
- Ευέλικτη επιστροφή στην εργασία ανά ενέργεια/αιματολογική εικόνα.
- Ταξίδια: σχέδιο για φάρμακα/ψύξη (π.χ. ενέσιμα), έλεγχος ασφαλιστικής κάλυψης, αποφυγή συνωστισμών σε βαριά ανοσοκαταστολή.
- Εμβολιασμοί (βλ. §12.3): προγραμματισμός πριν από έντονες θεραπείες όπου εφικτό.
17.5 Στοματική Υγεία & MRONJ
- Οδοντιατρικός έλεγχος προ/κατά θεραπεία με διφωσφονικά/ντενοσουμάμπη.
- Ελαχιστοποίηση εξαγωγών/τραυματικών πράξεων κατά τη διάρκεια θεραπείας· επιμελής στοματική υγιεινή.
18) Συχνές Ερωτήσεις (FAQ)
Πότε ξεκινώ θεραπεία; Τι είναι τα SLiM-CRAB;
Θεραπεία ξεκινά όταν υπάρχει ενεργό μυέλωμα βάσει IMWG: οποιοδήποτε από τα SLiM (BMPC ≥60%, FLC ratio ≥100, >1 εστιακή MRI ≥5 mm) ή τα CRAB (υπερασβεστιαιμία, νεφρική βλάβη, αναιμία, οστικές βλάβες).
Χρειάζομαι πάντα μεταμόσχευση;
Όχι. Η ASCT παραμένει standard για κατάλληλους, αλλά σε μη υποψήφιους υπάρχουν ισχυρά σχήματα (π.χ. DRd, VRd-lite). Η απόφαση εξατομικεύεται.
Τι είναι η «συντήρηση» και πόσο διαρκεί;
Συνήθως lenalidomide μετά ASCT για παράταση PFS/OS. Διάρκεια: συνήθως μέχρι πρόοδο· σε standard-risk και παρατεταμένη MRD(–) συζητείται εξατομίκευση.
Αν υποτροπιάσω, υπάρχουν επιλογές;
Ναι: τριπλέτες/τετράπλετ με anti-CD38, carfilzomib, pomalidomide κ.ά. Σε προχωρημένες γραμμές υπάρχουν CAR-T και διειδικά αντισώματα (BCMA/GPRC5D).
Τι γίνεται με τις λοιμώξεις;
Εμβολιασμοί, αντιϊκή/PJP προφύλαξη κατά θεραπεία, IVIG σε υποτροπιάζουσες λοιμώξεις. Επικοινώνησε άμεσα για πυρετό.
Πώς προστατεύω τα οστά μου;
Διφωσφονικά ή ντενοσουμάμπη, βιταμίνη D/ασβέστιο όπου ενδείκνυται, αποφυγή πτώσεων, εξατομικευμένη άσκηση. Οδοντιατρικός έλεγχος πριν/κατά τη διάρκεια.
Μπορώ να εργαστώ ή να ταξιδεύω;
Συνήθως ναι, με προσαρμογές. Οργάνωσε πρόγραμμα φαρμάκων, απόφυγε συνωστισμό σε βαριά ανοσοκαταστολή και συμβουλεύσου τον γιατρό σου πριν από μεγάλες μετακινήσεις.
19) Βιβλιογραφία & Επιλεγμένοι Πόροι (διεθνείς & ελληνικοί)
Σημ.: Οι τίτλοι οδηγούν σε open-access περίληψη/άρθρο ή σε επίσημη σελίδα οργανισμού.
19.1 Διαγνωστικά κριτήρια & σταδιοποίηση
- IMWG updated criteria (SLiM–CRAB): Lancet Oncology 2014 – Ο ορισμός ενεργού ΜΜ με βιοδείκτες.
- Rajkumar 2016 (ανασκόπηση κριτηρίων) – Σύντομη περίληψη αλλαγών IMWG.
- R-ISS (JCO 2015) – Αναθεωρημένο σύστημα σταδιοποίησης.
- R2-ISS (JCO 2022) – Δεύτερη αναθεώρηση με καλύτερη διαστρωμάτωση κινδύνου.
- Imaging σε ΜΜ – ενημέρωση βάσει IMWG – LD-WBCT, PET-CT, WB-MRI.
19.2 Πρωτοθεραπεία & κατευθυντήριες
- PERSEUS (NEJM 2024): D-VRd vs VRd (ASCT-eligible) – Υπεροχή D-VRd.
- NCCN Guidelines Insights 2025 – D-VRd ως preferred για NDMM κατάλληλους για ASCT.
- GRIFFIN (Blood 2020) – D-RVd vs RVd – Τεκμηρίωση τετραπλέτας.
- RVD-lite (2018) – μεταμοσχευτικά ακατάλληλοι/ηλικιωμένοι – Εβδομαδιαίο υποδόριο bortezomib, μειωμένες δόσεις.
- NCCN για Ασθενείς (PDF) – Φιλικό φυλλάδιο κατευθυντηρίων.
19.3 Νεφρική βλάβη στο μυέλωμα
- IMWG: Renal impairment (Leukemia 2023) – Αλγόριθμος & ορισμοί νεφρικής ανταπόκρισης.
- IMF summary των συστάσεων IMWG.
19.4 Οστική νόσος & υπερασβεστιαιμία
- Denosumab vs Zoledronic Acid (Lancet 2018) – Μη κατωτερότητα για SREs.
- IMWG Bone disease (2021) – σύνοψη.
- Endocrine Society 2022 – Υπερασβεστιαιμία κακοήθειας (J Clin Endocrinol Metab 2023).
19.5 Λοιμώξεις, προφυλάξεις & εμβολιασμοί
- IMWG Infection Prevention (Lancet Haematol 2022) – Εμβολιασμοί, αντι-ιική/PJP προφύλαξη, IVIG κατά ένδειξη.
- Raje et al., 2023 – Monitoring/prophylaxis/treatment of infections.
- VTE προφύλαξη με IMiDs – σύνοψη NCCN/ASCO/IMWG.
19.6 Νεότερες θεραπείες (CAR-T & διειδικά)
- Cilta-cel vs standard (NEJM 2023) – PFS όφελος σε len-refractory RRMM.
- Ide-cel (NEJM 2021/2023) – Αποδοτικότητα σε βαριά προθεραπευμένους.
- Teclistamab (NEJM 2022) – Υψηλά ποσοστά βαθιών αποκρίσεων.
- Elranatamab (Nat Med 2023, MagnetisMM-3).
- Talquetamab (NEJM 2022, MonumenTAL-1).
- EMN 2023 – διαχείριση AEs CAR-T/bsAbs.
19.7 Smoldering MM (SMM) – μοντέλα κινδύνου
- IMWG 2/20/20 risk model (2020) – ≥2 παράγοντες → ~50% κίνδυνος 2-ετίας.
- The consultant’s guide to SMM (2023) – πρακτική εφαρμογή μοντέλων.