Αντισώματα AChR και η σημασία τους στη διάγνωση.
🧪 Αντισώματα AChR – (έναντι Ακετυλοχολινοϋποδοχέα) – Φιλικός Οδηγός
1️⃣ Τι είναι τα Αντισώματα έναντι Ακετυλοχολινοϋποδοχέα (AChR);
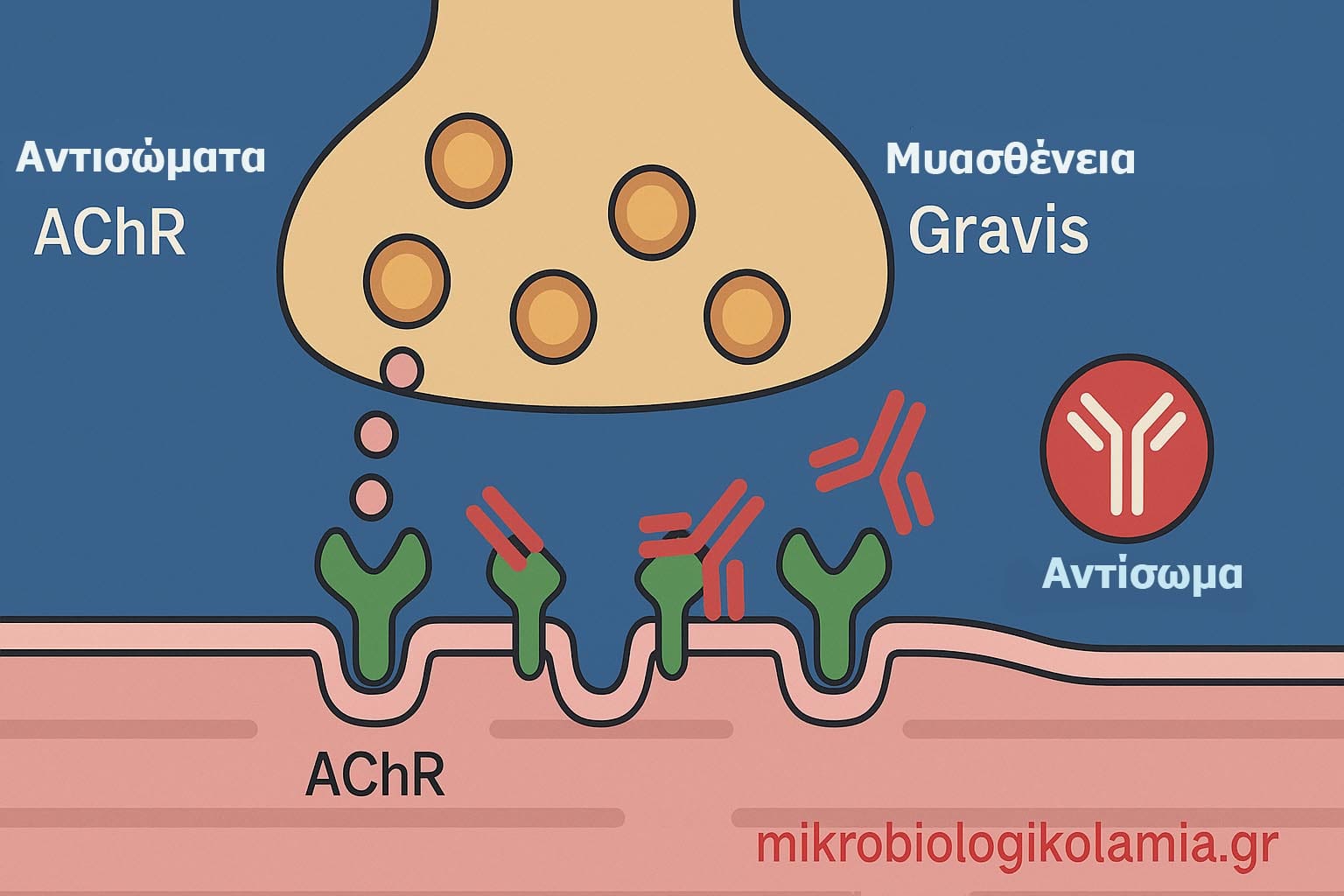
Τα αντισώματα έναντι του Ακετυλοχολινοϋποδοχέα (AChR) είναι αυτοαντισώματα που επιτίθενται στους νικοτινικούς υποδοχείς της ακετυλοχολίνης στη νευρομυϊκή σύναψη. Αυτά τα αντισώματα εμποδίζουν τη φυσιολογική μετάδοση σήματος μεταξύ νεύρου και μυός, οδηγώντας σε μυϊκή αδυναμία.
Η παρουσία τους αποτελεί χαρακτηριστικό δείκτη της νόσου Μυασθένεια Gravis (MG), μιας αυτοάνοσης διαταραχής που προκαλεί προοδευτική, διαλείπουσα αδυναμία των σκελετικών μυών.
Η ανίχνευση των αντισωμάτων AChR στον ορό βοηθά στη διάγνωση, επιβεβαίωση και ταξινόμηση της Μυασθένειας Gravis, αλλά και στη διαφοροποίηση από άλλες νευρομυϊκές παθήσεις.
- Εμφανίζονται στο 80–85% των ασθενών με γενικευμένη μορφή MG.
- Στην οφθαλμική μορφή εντοπίζονται μόνο στο 40–50%.
- Η εξέταση πραγματοποιείται μέσω ανοσοενζυμικών ή ραδιοανοσολογικών μεθόδων (ELISA, CLIA, RIA).
2️⃣ Γιατί ζητείται και πότε;
Η εξέταση αντισωμάτων έναντι AChR ζητείται όταν υπάρχει υποψία Μυασθένειας Gravis (MG) ή χρειάζεται διαφορική διάγνωση νευρομυϊκής αδυναμίας.
📌 Ενδείξεις
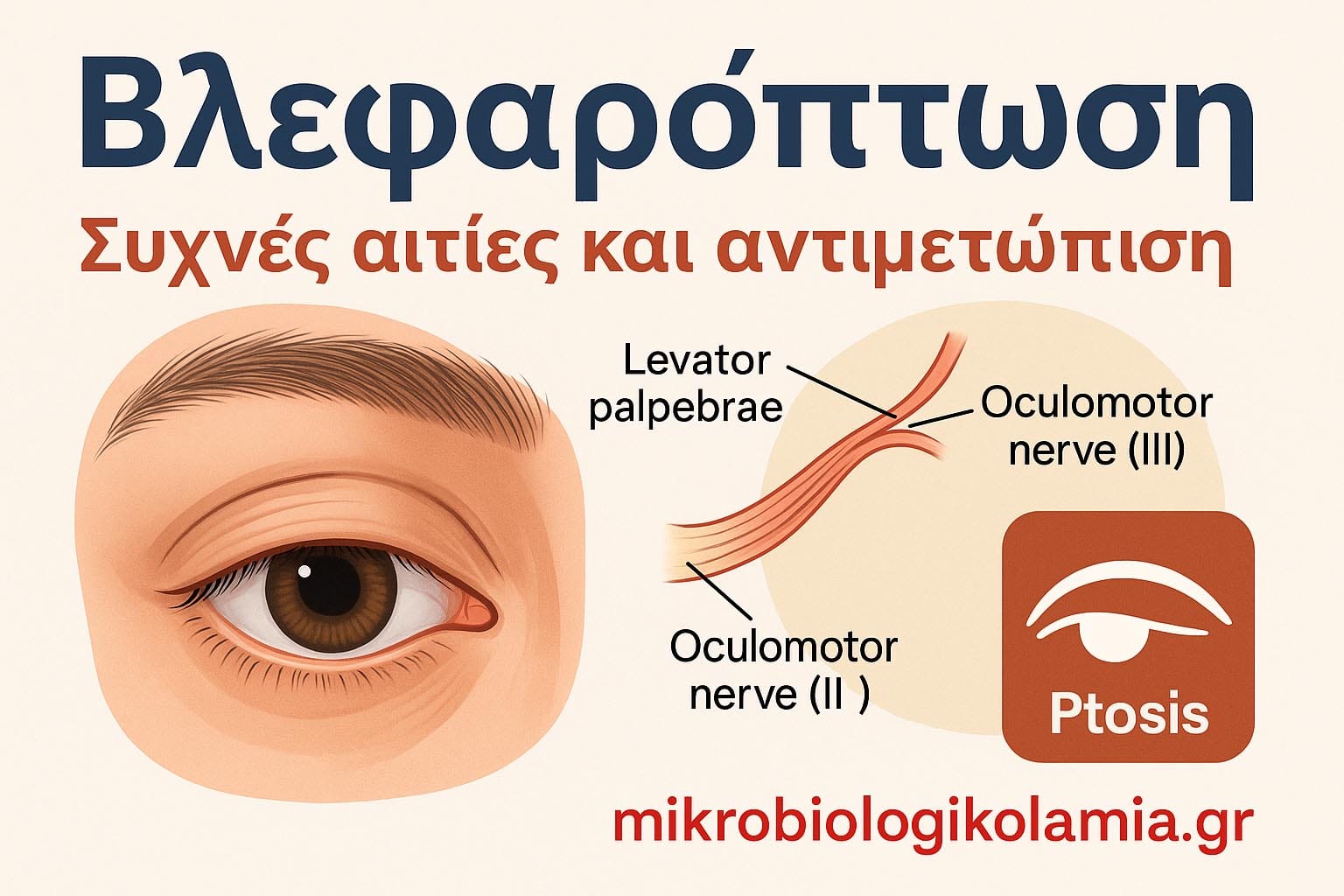
- Οφθαλμικά συμπτώματα: βλεφαρόπτωση, διαλείπουσα διπλωπία, κόπωση βλέμματος.
- Γενικευμένη αδυναμία: κόπωση άκρων, δυσκολία σε σκάλες/σήκωμα αντικειμένων.
- Βολβικά συμπτώματα: δυσκαταποσία, ρινική ομιλία, βραχνάδα.
- Αναπνευστικά: ορθοπνοία, myasthenic crisis υπό υποψία.
- Αρνητική ηλεκτροφυσιολογία με εμμένουσα κλινική υποψία ή πριν/παράλληλα με SFEMG.
- Έλεγχος για θύμωμα σε MG ή ανεξήγητη πρόσθια μεσοθωρακική μάζα.
🧭 Πότε δεν αρκεί μόνη της
- Σε οροαρνητική MG· χρειάζονται MuSK και LRP4 αντισώματα και SFEMG.
- Σε οριακά θετικά αποτελέσματα· απαιτείται επανάληψη ή cell-based assay και ισχυρή κλινική συσχέτιση.
🕒 Συχνότητα παρακολούθησης
- Δεν απαιτείται σε κάθε επίσκεψη. Ο τίτλος δεν συσχετίζεται γραμμικά με τη βαρύτητα.
- Χρήσιμη επανάληψη όταν αλλάζει η κλινική εικόνα ή μετά από θεραπεία ανοσοσφαιρίνης/πλάσμαφαίρεση για τεκμηρίωση τάσης.
⚠️ Κόκκινες σημαίες που επιβάλλουν άμεση διερεύνηση
- Ταχεία επιδείνωση κατάποσης ή φωνής.
- Δύσπνοια ή μείωση ζωτικής χωρητικότητας.
- Προοδευτική οφθαλμική εμπλοκή με πτώση και διπλωπία που χειροτερεύει μέσα στην ημέρα.
3️⃣ Τύποι Αντισωμάτων AChR
Η εξέταση για αντισώματα έναντι του Ακετυλοχολινοϋποδοχέα (AChR) περιλαμβάνει τρεις κύριες κατηγορίες. Κάθε τύπος έχει διαφορετικό μηχανισμό δράσης και διαγνωστική αξία.
- 1. Binding (δεσμευτικά): Τα συχνότερα και πιο σημαντικά για τη διάγνωση. Τα αντισώματα προσδένονται απευθείας στους υποδοχείς της ακετυλοχολίνης και εμποδίζουν τη σύνδεση του νευροδιαβιβαστή. Ανιχνεύονται στο 80–85% των γενικευμένων μορφών MG και στο 40–50% των οφθαλμικών μορφών.
- 2. Blocking (ανασταλτικά): Αντιτίθενται στη δέσμευση της ακετυλοχολίνης στους υποδοχείς, μειώνοντας τη νευρομυϊκή μετάδοση. Ανιχνεύονται σε μικρότερο ποσοστό (<10–15%) και σπάνια χωρίς συνύπαρξη binding αντισωμάτων.
- 3. Modulating (τροποποιητικά): Ενεργοποιούν την αποδόμηση ή εσωτερίκευση των υποδοχέων AChR, οδηγώντας σε μείωση του αριθμού τους. Ανιχνεύονται σε ~5–10% των περιπτώσεων.
Η ταυτόχρονη μέτρηση των τριών τύπων αυξάνει την ευαισθησία και τη διαγνωστική ακρίβεια της εξέτασης, ειδικά σε ύποπτες ή άτυπες περιπτώσεις μυασθένειας.
4️⃣ Προετοιμασία – Δείγμα – Χρόνος αποτελέσματος
Η εξέταση για αντισώματα έναντι του Ακετυλοχολινοϋποδοχέα (AChR) είναι απλή και απαιτεί μόνο λήψη αίματος. Δεν χρειάζεται ιδιαίτερη προετοιμασία.
🧪 Δείγμα
- Απαιτείται ορός αίματος.
- Η αιμοληψία γίνεται οποιαδήποτε ώρα της ημέρας, χωρίς περιορισμούς φαγητού ή φαρμάκων (εκτός ειδικής οδηγίας από τον θεράποντα).
- Το δείγμα διατηρείται σε θερμοκρασία 2–8°C έως 48 ώρες ή καταψύχεται για μεγαλύτερο διάστημα.
🍽️ Προετοιμασία ασθενούς
- Δεν απαιτείται νηστεία.
- Συνιστάται ενημέρωση του ιατρού για πρόσφατες θεραπείες με ανοσοσφαιρίνη (IVIG), κορτικοστεροειδή ή πλάσμαφαίρεση, καθώς μπορεί να επηρεάσουν παροδικά τον τίτλο.
- Η λήψη γίνεται εκτός περιόδων οξείας κρίσης, εκτός αν ζητηθεί επειγόντως.
🕒 Χρόνος απάντησης
- Συνήθως 1–5 εργάσιμες ημέρες, ανάλογα με το εργαστήριο και τη μέθοδο (τοπικά ή σε εξωτερικό συνεργαζόμενο κέντρο).
- Σε ορισμένες περιπτώσεις, ειδικά για blocking ή modulating τύπους, μπορεί να χρειαστούν έως 10 ημέρες.
5️⃣ Μεθοδολογία Ανίχνευσης
Η μέτρηση των αντισωμάτων έναντι του Ακετυλοχολινοϋποδοχέα (AChR) πραγματοποιείται με εξειδικευμένες ανοσολογικές τεχνικές υψηλής ευαισθησίας και ειδικότητας. Η επιλογή της μεθόδου εξαρτάται από τον τύπο αντισώματος (binding, blocking, modulating) και τη διαθεσιμότητα του εργαστηρίου.
🔬 Κύριες μέθοδοι
- ELISA (Enzyme-Linked Immunosorbent Assay): Η πιο διαδεδομένη τεχνική. Ανιχνεύει δεσμευτικά (binding) αντισώματα με υψηλή ακρίβεια και ταχύτητα.
- CLIA (Chemiluminescent Immunoassay): Νεότερη μέθοδος με βελτιωμένη ευαισθησία και αυτοματοποίηση. Παρέχει ποσοτικά αποτελέσματα σε IU/L ή nmol/L.
- RIA (Radioimmunoassay): Θεωρείται η «κλασική» μέθοδος αναφοράς. Παρά τη μεγάλη ακρίβεια, χρησιμοποιείται λιγότερο λόγω ραδιενεργών αντιδραστηρίων.
- Cell-Based Assay (CBA): Εξειδικευμένη τεχνική που χρησιμοποιεί ζωντανά κύτταρα που εκφράζουν AChR. Ανιχνεύει αντισώματα που οι κλασικές μέθοδοι μπορεί να χάσουν, ιδιαίτερα σε «οροαρνητικούς» ασθενείς.
🧭 Πλεονεκτήματα CBA
- Ανιχνεύει μη δεσμευτικά αντισώματα που συνδέονται με διαφορετικά επιτόπια του υποδοχέα.
- Χρήσιμη σε ασθενείς με τυπική κλινική εικόνα αλλά αρνητικά AChR-binding.
- Προτείνεται για παιδιά ή οφθαλμική μορφή MG.
📊 Μονάδες μέτρησης (ενδεικτικά)
- IU/L ή nmol/L, ανάλογα με τη μέθοδο.
- Κάθε εργαστήριο ορίζει το δικό του όριο αναφοράς (cut-off).
6️⃣ Ερμηνεία Αποτελεσμάτων
Η ερμηνεία των αντισωμάτων έναντι του Ακετυλοχολινοϋποδοχέα (AChR) γίνεται με βάση τα επίπεδα τους στον ορό, τον τύπο αντισώματος (binding, blocking, modulating) και τη συνολική κλινική εικόνα του ασθενούς.
📈 Ενδεικτικές τιμές και σημασία
| Εύρος τιμών | Ερμηνεία | Κλινική σημασία |
|---|---|---|
| Κάτω από το όριο αναφοράς | Αρνητικό | Δεν αποκλείει μυασθένεια gravis. Εξετάζονται MuSK και LRP4 αντισώματα, καθώς και ηλεκτροφυσιολογικός έλεγχος. |
| Οριακά αυξημένο | Αμφίβολο | Συνιστάται επανάληψη της εξέτασης και επιβεβαίωση με πιο ευαίσθητη μέθοδο (CBA). |
| Πάνω από το cut-off | Θετικό | Ενδεικτικό μυασθένειας gravis. Συνιστάται έλεγχος για θύμωμα με αξονική ή μαγνητική θώρακος. |
🧭 Κλινική συσχέτιση
- Υψηλός τίτλος: Ισχυρή ένδειξη αυτοάνοσης μυασθένειας gravis.
- Χαμηλός τίτλος: Δεν αποκλείει MG. Ελέγχονται επιπλέον MuSK και LRP4 αντισώματα.
- Τίτλος ≠ βαρύτητα: Η ποσότητα των αντισωμάτων δεν αντικατοπτρίζει πάντα τη σοβαρότητα των συμπτωμάτων.
💬 Παράδειγμα ερμηνείας
Ασθενής με βλεφαρόπτωση και διπλωπία, τίτλος AChR-binding 0.8 nmol/L (θετικό): υψηλή πιθανότητα οφθαλμικής μυασθένειας gravis. Συνιστάται απεικόνιση μεσοθωρακίου και έλεγχος MuSK εάν δεν υπάρχει ανταπόκριση στη θεραπεία.
7️⃣ Συνοδευτικές Εξετάσεις και Συμπληρωματικός Έλεγχος
Η διερεύνηση των αντισωμάτων AChR συνοδεύεται συχνά από πρόσθετες εξετάσεις που βοηθούν στην επιβεβαίωση της Μυασθένειας Gravis ή στον εντοπισμό υποκείμενης αιτίας, όπως το θύμωμα.
🧠 Ανοσολογικός και Νευρολογικός Έλεγχος
- Αντισώματα MuSK: Θετικά σε περίπου 5–8% των AChR-αρνητικών ασθενών. Συνδέονται με βαρύτερη, ταχέως εξελισσόμενη μορφή MG και συχνότερη δυσφαγία.
- Αντισώματα LRP4: Παρόντα στο 2–5% των “τριπλά αρνητικών” περιπτώσεων. Χρήσιμα στη διάγνωση ήπιας ή καθαρά οφθαλμικής MG.
- Αντισώματα κατά τιτίνης ή ριγιδίνης: Εμφανίζονται συχνότερα σε MG με θύμωμα και βοηθούν στη διαφοροποίηση των υποτύπων.
- Αντισώματα έναντι striated muscle (StriAb): Συνοδεύουν AChR θετικότητα και συνδέονται με αυξημένη πιθανότητα παρουσίας θύμώματος.
⚡ Ηλεκτροφυσιολογικές δοκιμές
- Repetitive Nerve Stimulation (RNS): Καταγράφει μείωση του δυναμικού δράσης του μυός μετά από επαναλαμβανόμενα ερεθίσματα. Ευαισθησία ~70% στις γενικευμένες μορφές.
- Single-Fiber EMG (SFEMG): Η πιο ευαίσθητη μέθοδος (έως 95%). Ενδείκνυται σε αρνητικά AChR και ύποπτα περιστατικά.
🫁 Απεικονιστικός έλεγχος
- Αξονική ή Μαγνητική Τομογραφία Θώρακος: Αναζητά θύμωμα ή υπερπλασία θύμου σε όλους τους ασθενείς με AChR θετικά αντισώματα.
- MRI Εγκεφάλου/Προμήκους: Σε άτυπα ή εστιακά νευρολογικά συμπτώματα για αποκλεισμό άλλης παθολογίας.
🧬 Εργαστηριακός Έλεγχος Συνοδών Παθήσεων
- TSH, FT4, αντι-TPO, αντι-TG: Αυτοάνοση θυρεοειδίτιδα συνυπάρχει σε 5–10% των ασθενών με MG.
- Αντισώματα ANA, ENA: Για αποκλεισμό άλλων συστηματικών αυτοάνοσων νοσημάτων (λύκος, ΣΕΛ, σκληρόδερμα).
- CRP, ΤΚΕ: Ενδείκτες φλεγμονής ή δευτεροπαθούς αυτοανοσίας.
8️⃣ Συχνές παγίδες και τι να προσέξω
- Οροαρνητική MG: Αρνητικά AChR δεν αποκλείουν MG, ειδικά στην οφθαλμική μορφή. Ζητήστε MuSK, LRP4 και SFEMG.
- Μέθοδος και cut-off: Διαφορές μεταξύ ELISA/CLIA/RIA και CBA. Ερμηνεία με βάση τα όρια του συγκεκριμένου εργαστηρίου και τις μονάδες (IU/L ή nmol/L).
- Θεραπείες που επηρεάζουν τίτλους: IVIG, πλάσμαφαίρεση, rituximab, κορτικοστεροειδή μπορούν να μειώσουν ή να αλλοιώσουν παροδικά τα επίπεδα.
- Χρονισμός δειγματοληψίας: Αποφύγετε άμεση μέτρηση μετά από IVIG/PLEX. Προτιμήστε σταθερή κλινική φάση.
- «Οριακά θετικό»: Επαναλάβετε, επιβεβαιώστε με cell-based assay και συσχετίστε κλινικά πριν καταλήξετε.
- Διαφορική διάγνωση: LEMS, μυοπάθειες, παθήσεις ΚΝΣ/ΚΠΝ, νόσος θυρεοειδούς με ανύψωση βλεφάρου (όχι πτώση) μπορεί να μιμηθούν ή να συγχέουν.
- Τίτλος ≠ βαρύτητα: Οι μεταβολές τίτλου δεν αντικατοπτρίζουν πάντα την κλινική πορεία. Η παρακολούθηση είναι κυρίως κλινική.
- Φάρμακα που επιδεινώνουν MG: Αμινογλυκοσίδες, φθοριοκινολόνες, μακρολίδες, Mg2+, β-αποκλειστές. Ελέγξτε αγωγή πριν τη δειγματοληψία.
- Προ-αναλυτικοί παράγοντες: Αιμόλυση/λιπαιμία, ακατάλληλη αποθήκευση, καθυστερήσεις μεταφοράς μπορούν να δώσουν αναξιόπιστο αποτέλεσμα.
9️⃣ Ειδικές περιπτώσεις: Παιδιά, Εγκυμοσύνη και Φάρμακα
👶 Παιδιά και Νεογνά
- Η συγγενής ή νεογνική μυασθένεια μπορεί να οφείλεται σε μεταφορά μητρικών AChR αντισωμάτων μέσω του πλακούντα.
- Εκδηλώνεται με υποτονία, δυσκολία θηλασμού και ασθενές κλάμα λίγες ώρες ή ημέρες μετά τη γέννηση.
- Είναι συνήθως παροδική και υποχωρεί εντός 2–3 εβδομάδων.
- Η εξέταση AChR στα νεογνά βοηθά στη διάγνωση και στην πρόληψη επιπλοκών αναπνοής.
🤰 Εγκυμοσύνη
- Η Μυασθένεια Gravis μπορεί να εμφανιστεί ή να επιδεινωθεί κατά την κύηση.
- Τα AChR αντισώματα μπορούν να περάσουν τον πλακούντα και να προκαλέσουν νεογνική μυασθένεια στο βρέφος.
- Η θεραπεία εξατομικεύεται: προτιμώνται πυριδοστιγμίνη και χαμηλές δόσεις πρεδνιζολόνης.
- Αποφεύγονται φάρμακα που καταστέλλουν τη νευρομυϊκή μετάδοση (π.χ. μακρολίδες, Mg2+ σε υψηλές δόσεις).
- Ο τοκετός πρέπει να παρακολουθείται από νευρολόγο και αναισθησιολόγο έμπειρους στη ΜG.
💊 Φάρμακα που επιδεινώνουν τη Μυασθένεια Gravis
- Αντιβιοτικά: Αμινογλυκοσίδες, φθοριοκινολόνες, μακρολίδες, τετρακυκλίνες.
- Καρδιολογικά: Β-αναστολείς, αποκλειστές Ca2+ (π.χ. βεραπαμίλη).
- Νευρολογικά: Μαγνήσιο σε ενδοφλέβια μορφή, τοπικά αναισθητικά σε υψηλές δόσεις.
- Άλλα: Αντιψυχωσικά, λίθιο, χλωροκίνη, υδροξυχλωροκίνη.
🔟 Συχνές Ερωτήσεις (FAQ)
Ακολουθούν απαντήσεις σε βασικά ερωτήματα που σχετίζονται με την εξέταση αντισωμάτων έναντι AChR και τη Μυασθένεια Gravis.
🔹 Χρειάζεται νηστεία πριν την εξέταση;
Όχι. Η εξέταση πραγματοποιείται οποιαδήποτε ώρα της ημέρας και δεν απαιτεί προετοιμασία. Αρκεί να ενημερώσετε τον ιατρό για πρόσφατες θεραπείες με IVIG ή κορτικοστεροειδή.
🔹 Αν το αποτέλεσμα είναι αρνητικό, αποκλείεται η Μυασθένεια Gravis;
Όχι. Έως και 15–20% των ασθενών έχουν αρνητικά AChR αντισώματα. Σε αυτές τις περιπτώσεις ελέγχονται τα MuSK και LRP4 αντισώματα και γίνεται ηλεκτροφυσιολογικός έλεγχος (SFEMG).
🔹 Αν είναι θετικό το AChR, σημαίνει σίγουρα ΜG;
Η θετικότητα έχει πολύ υψηλή ειδικότητα (>98%) για MG. Ωστόσο η διάγνωση επιβεβαιώνεται μόνο με βάση την κλινική εικόνα και την ανταπόκριση στη θεραπεία.
🔹 Πώς παρακολουθείται η πορεία της νόσου;
Η πορεία της νόσου δεν βασίζεται αποκλειστικά στον τίτλο των αντισωμάτων. Παρακολουθείται κυρίως κλινικά (μυϊκή ισχύς, κόπωση, λειτουργία οφθαλμών και αναπνοής).
🔹 Μπορεί η θεραπεία να επηρεάσει το αποτέλεσμα;
Ναι. Θεραπείες όπως IVIG, πλάσμαφαίρεση και rituximab μπορούν να μειώσουν τα επίπεδα αντισωμάτων. Ο ιατρός λαμβάνει υπόψη το ιστορικό για σωστή ερμηνεία.
🔹 Μπορώ να κάνω την εξέταση αν παίρνω ανοσοκατασταλτικά;
Ναι, αλλά τα επίπεδα αντισωμάτων μπορεί να φαίνονται τεχνητά χαμηλά. Προτιμάται δειγματοληψία μετά τη σταθεροποίηση της αγωγής.
🔹 Πόσο γρήγορα παίρνω απάντηση;
Συνήθως σε 3–5 εργάσιμες ημέρες, ανάλογα με τη μέθοδο και το εργαστήριο.
1️⃣1️⃣ Κλείστε Εξέταση ή Ραντεβού
1️⃣2️⃣ Βιβλιογραφία & Πηγές
- National Institute of Neurological Disorders and Stroke (NINDS) – Myasthenia Gravis Fact Sheet
- American Association of Neuromuscular & Electrodiagnostic Medicine (AANEM) – Clinical Resources on Myasthenia Gravis
- European Federation of Neurological Societies (EFNS) Guidelines for Myasthenia Gravis – PubMed reference
- Medscape – Myasthenia Gravis Overview
- Ελληνική Νευρολογική Εταιρεία – Οδηγίες για Νευρομυϊκές Παθήσεις
- Εθνικός Οργανισμός Δημόσιας Υγείας (ΕΟΔΥ) – Κεντρική σελίδα ενημέρωσης για αυτοάνοσα νοσήματα
- Ελληνική Εταιρεία Νευροφυσιολογίας – Ενημέρωση για ηλεκτροφυσιολογικές εξετάσεις (EMG, SFEMG)
- Ιατρικός Σύλλογος Αθηνών (ΙΣΑ) – Επιστημονικά άρθρα για νευρομυϊκά νοσήματα
Μικροβιολογικό Λαμία – Επιστημονικά άρθρα, οδηγίες και εξετάσεις.
Κατάλογος Εξετάσεων – Δείτε όλες τις διαθέσιμες ανοσολογικές και νευρολογικές εξετάσεις.
Κλείστε ραντεβού – Εύκολα και γρήγορα online.