Αντίσταση στην Ινσουλίνη: Τι Είναι, Συμπτώματα και Πότε Χρειάζεται Έλεγχος
Αντίσταση στην Ινσουλίνη: Τι Είναι, Συμπτώματα και Πότε Χρειάζεται Έλεγχος
1
Τι είναι η αντίσταση στην ινσουλίνη
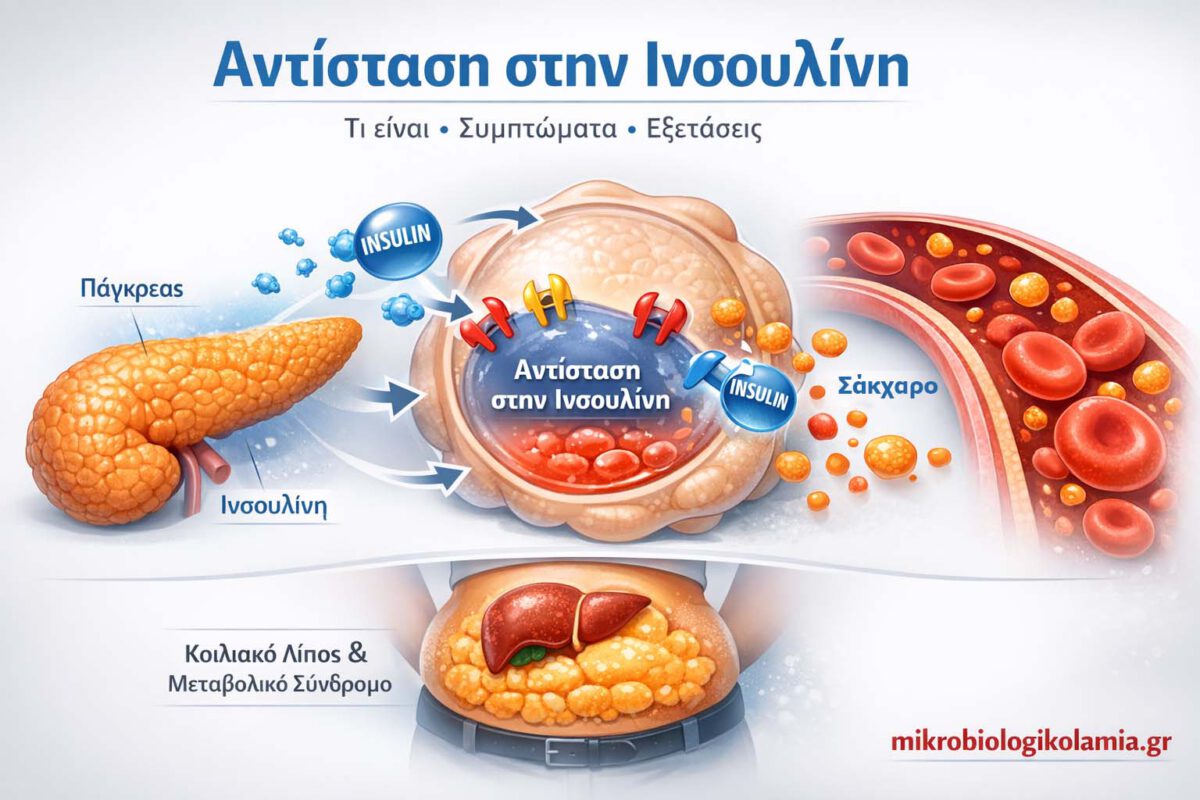
Η αντίσταση στην ινσουλίνη είναι μια μεταβολική διαταραχή στην οποία τα κύτταρα του οργανισμού δεν ανταποκρίνονται σωστά στην ινσουλίνη. Αυτό σημαίνει ότι το σώμα χρειάζεται μεγαλύτερη ποσότητα ινσουλίνης για να κρατήσει το σάκχαρο σε φυσιολογικά επίπεδα.
Η ινσουλίνη είναι η ορμόνη που βοηθά τη γλυκόζη να περάσει από το αίμα στα κύτταρα, ώστε να χρησιμοποιηθεί ως ενέργεια. Όταν η δράση της εξασθενεί, το πάγκρεας προσπαθεί να αντισταθμίσει το πρόβλημα παράγοντας ολοένα και περισσότερη ινσουλίνη. Για αρκετό διάστημα το σάκχαρο μπορεί να παραμένει φυσιολογικό, αλλά η μεταβολική επιβάρυνση έχει ήδη αρχίσει.
Με τον χρόνο, αυτή η κατάσταση μπορεί να οδηγήσει σε:
- υπερινσουλιναιμία, δηλαδή αυξημένη ινσουλίνη στο αίμα,
- προδιαβήτη,
- σακχαρώδη διαβήτη τύπου 2,
- μεταβολικό σύνδρομο,
- αυξημένο καρδιομεταβολικό κίνδυνο.
Η κατάσταση αυτή δεν είναι από μόνη της διάγνωση διαβήτη, αλλά αποτελεί ένα σημαντικό πρώιμο προειδοποιητικό σημάδι ότι ο μεταβολισμός χρειάζεται έλεγχο και παρέμβαση.
2
Τι κάνει φυσιολογικά η ινσουλίνη
Η ινσουλίνη είναι ορμόνη που παράγεται από το πάγκρεας και παίζει κεντρικό ρόλο στη ρύθμιση του σακχάρου στο αίμα. Κάθε φορά που τρώμε, ιδιαίτερα τροφές με υδατάνθρακες, αυξάνεται η γλυκόζη στο αίμα και το πάγκρεας εκκρίνει ινσουλίνη.
Η βασική αποστολή της ινσουλίνης είναι να βοηθήσει τη γλυκόζη να περάσει μέσα στα κύτταρα. Εκεί η γλυκόζη είτε χρησιμοποιείται άμεσα ως ενέργεια είτε αποθηκεύεται για αργότερα.
Οι κύριες λειτουργίες της ινσουλίνης είναι:
- μεταφορά γλυκόζης στα κύτταρα,
- αποθήκευση ενέργειας κυρίως στο ήπαρ και στους μυς,
- ρύθμιση του μεταβολισμού των λιπών,
- μείωση της υπερβολικής παραγωγής γλυκόζης από το ήπαρ.
Όταν η ινσουλίνη λειτουργεί σωστά, ο οργανισμός διατηρεί σταθερότερα επίπεδα σακχάρου και καλύτερη ενεργειακή ισορροπία. Όταν όμως οι ιστοί δεν ανταποκρίνονται επαρκώς, απαιτείται μεγαλύτερη ποσότητα ινσουλίνης για να επιτευχθεί το ίδιο αποτέλεσμα.
3
Πώς δημιουργείται η ινσουλινοαντίσταση
Η ινσουλινοαντίσταση αναπτύσσεται σταδιακά, όταν οι ιστοί του σώματος — κυρίως οι μύες, το ήπαρ και ο λιπώδης ιστός — χάνουν μέρος της ευαισθησίας τους στην ινσουλίνη. Το σώμα προσπαθεί να προσαρμοστεί, ζητώντας από το πάγκρεας να παράγει περισσότερη.
Οι πιο συχνοί μηχανισμοί που συμβάλλουν είναι:
- αυξημένο κοιλιακό λίπος, ιδιαίτερα το σπλαχνικό,
- καθιστική ζωή και χαμηλή μυϊκή δραστηριότητα,
- υπερβολική κατανάλωση επεξεργασμένων υδατανθράκων και ζάχαρης,
- χρόνια φλεγμονή χαμηλού βαθμού,
- έλλειψη ύπνου και έντονο στρες,
- γενετική προδιάθεση σε ορισμένα άτομα.
Στην αρχή, ο οργανισμός συχνά «καλύπτει» το πρόβλημα. Το πάγκρεας αυξάνει την παραγωγή ινσουλίνης και το σάκχαρο μπορεί να φαίνεται φυσιολογικό. Αυτό όμως δεν σημαίνει ότι ο μεταβολισμός λειτουργεί άριστα. Αν η κατάσταση συνεχιστεί, η ισορροπία αρχίζει να χάνεται.
Η ινσουλινοαντίσταση δεν δημιουργείται συνήθως από έναν μόνο παράγοντα. Τις περισσότερες φορές είναι αποτέλεσμα συνδυασμού βάρους, διατροφής, κληρονομικότητας, ορμονικών παραγόντων και τρόπου ζωής.
4
Συχνά συμπτώματα
Η αντίσταση στην ινσουλίνη μπορεί να υπάρχει για χρόνια χωρίς έντονα ή ειδικά συμπτώματα. Γι’ αυτό αρκετά άτομα την ανακαλύπτουν μόνο μετά από εργαστηριακό έλεγχο.
Παρόλα αυτά, κάποια συχνά σημάδια που μπορεί να σχετίζονται με ινσουλινοαντίσταση είναι:
- κόπωση ή υπνηλία μετά το φαγητό,
- αυξημένη επιθυμία για γλυκά ή υδατάνθρακες,
- δυσκολία απώλειας βάρους,
- εύκολη αύξηση βάρους, ιδιαίτερα στην κοιλιά,
- μεταγευματική πείνα σε μικρό χρονικό διάστημα,
- δερματικές αλλαγές όπως acanthosis nigricans.
Η acanthosis nigricans είναι ένα εύρημα που εμφανίζεται ως πιο σκούρο, παχύτερο δέρμα, συνήθως στον αυχένα, στις μασχάλες ή στις πτυχές του σώματος. Δεν υπάρχει σε όλους, αλλά όταν υπάρχει μπορεί να αποτελεί χρήσιμη κλινική ένδειξη.
5
Ποιοι έχουν αυξημένο κίνδυνο
Ο κίνδυνος εμφάνισης αντίστασης στην ινσουλίνη είναι μεγαλύτερος σε άτομα που έχουν παράγοντες οι οποίοι επιβαρύνουν τον μεταβολισμό ή αυξάνουν την ανάγκη για περισσότερη ινσουλίνη.
Συχνότερα αφορά άτομα με:
- υπερβολικό βάρος ή παχυσαρκία, ιδιαίτερα κοιλιακή,
- οικογενειακό ιστορικό διαβήτη τύπου 2,
- καθιστικό τρόπο ζωής,
- υψηλά τριγλυκερίδια ή χαμηλή HDL,
- προδιαβήτη ή οριακή γλυκόζη νηστείας,
- PCOS,
- λιπώδες ήπαρ,
- υπέρταση ή μεταβολικό σύνδρομο.
Η ηλικία αυξάνει επίσης τον κίνδυνο, αλλά η ινσουλινοαντίσταση εμφανίζεται και σε νεότερα άτομα, ιδιαίτερα όταν συνυπάρχουν αύξηση βάρους, κακή διατροφή και χαμηλή φυσική δραστηριότητα.
6Σχέση με προδιαβήτη και διαβήτη τύπου 2
Η αντίσταση στην ινσουλίνη είναι πολύ συχνά το πρώτο βήμα σε μια πορεία που μπορεί αργότερα να οδηγήσει σε προδιαβήτη και, αν δεν υπάρξει παρέμβαση, σε σακχαρώδη διαβήτη τύπου 2.
Στα αρχικά στάδια, το πάγκρεας καταφέρνει να αντισταθμίσει το πρόβλημα παράγοντας περισσότερη ινσουλίνη. Έτσι, το σάκχαρο μπορεί να παραμένει φυσιολογικό, ενώ η μεταβολική διαταραχή υπάρχει ήδη. Με απλά λόγια, κάποιος μπορεί να έχει σημαντική ινσουλινοαντίσταση χωρίς να έχει ακόμη «ανεβασμένο ζάχαρο» στις βασικές εξετάσεις.
Όταν όμως το πάγκρεας δεν μπορεί πλέον να καλύψει τις αυξημένες ανάγκες, αρχίζουν να εμφανίζονται εργαστηριακές ενδείξεις όπως:
- οριακή ή αυξημένη γλυκόζη νηστείας,
- παθολογική καμπύλη σακχάρου (OGTT),
- αυξημένη γλυκοζυλιωμένη αιμοσφαιρίνη (HbA1c).
Αυτός είναι ο λόγος που η αντίσταση στην ινσουλίνη έχει μεγάλη προληπτική αξία: μπορεί να αποκαλύψει ότι ο οργανισμός δυσκολεύεται μεταβολικά πολύ πριν εμφανιστεί εγκατεστημένος διαβήτης.
Η έγκαιρη αναγνώριση δίνει χρόνο για ουσιαστικές παρεμβάσεις, όπως απώλεια βάρους, καλύτερη διατροφή, άσκηση και σωστή ιατρική παρακολούθηση, πριν η διαταραχή εξελιχθεί σε μόνιμο πρόβλημα.
7PCOS και αντίσταση στην ινσουλίνη
Η αντίσταση στην ινσουλίνη συνδέεται στενά με το σύνδρομο πολυκυστικών ωοθηκών (PCOS). Σε πολλές γυναίκες με PCOS, η υπερινσουλιναιμία παίζει σημαντικό ρόλο στις ορμονικές διαταραχές που χαρακτηρίζουν το σύνδρομο.
Η αυξημένη ινσουλίνη μπορεί να επηρεάσει:
- τον κύκλο,
- την ωορρηξία,
- τα επίπεδα ανδρογόνων,
- την τάση για αύξηση βάρους.
Έτσι, η ινσουλινοαντίσταση σε γυναίκες με PCOS μπορεί να σχετίζεται με:
- ακανόνιστη περίοδο,
- δυσκολία σύλληψης,
- ακμή ή αυξημένη λιπαρότητα,
- κοιλιακή παχυσαρκία,
- δυσκολία απώλειας βάρους.
Σημαντικό είναι ότι η σχέση PCOS και ινσουλινοαντίστασης δεν αφορά μόνο γυναίκες με αυξημένο βάρος. Σε ορισμένες περιπτώσεις, η μεταβολική διαταραχή μπορεί να υπάρχει ακόμη και όταν το βάρος είναι φυσιολογικό.
Η βελτίωση της ευαισθησίας στην ινσουλίνη με απώλεια βάρους, άσκηση, σωστή διατροφή και εξατομικευμένη ιατρική παρακολούθηση συχνά βοηθά όχι μόνο τον μεταβολισμό αλλά και τη συνολική εικόνα του PCOS.
8Αντίσταση στην ινσουλίνη και λιπώδες ήπαρ
Η αντίσταση στην ινσουλίνη σχετίζεται πολύ συχνά με τη μη αλκοολική λιπώδη νόσο του ήπατος. Όταν το σώμα δεν ανταποκρίνεται σωστά στην ινσουλίνη, αυξάνεται η τάση αποθήκευσης λίπους όχι μόνο στην κοιλιά αλλά και στο ήπαρ.
Η σχέση αυτή είναι αμφίδρομη:
- η ινσουλινοαντίσταση ευνοεί τη συσσώρευση λίπους στο ήπαρ,
- το λιπώδες ήπαρ επιδεινώνει περαιτέρω τη μεταβολική δυσλειτουργία.
Στην πράξη, άτομα με:
- κεντρική παχυσαρκία,
- αυξημένα τριγλυκερίδια,
- ήπια αυξημένες τρανσαμινάσες,
- υπερηχογραφική εικόνα λιπώδους ήπατος,
πολύ συχνά έχουν και υποκείμενη αντίσταση στην ινσουλίνη.
Το λιπώδες ήπαρ συνήθως δεν δίνει έντονα συμπτώματα. Για αυτό και πολλές φορές ανακαλύπτεται τυχαία σε υπερηχογράφημα ή σε προληπτικό αιματολογικό έλεγχο. Όταν όμως συνυπάρχει με ινσουλινοαντίσταση, είναι ένδειξη ότι χρειάζεται πιο οργανωμένη μεταβολική προσέγγιση.
Η απώλεια βάρους, η άσκηση και η συνολική μεταβολική ρύθμιση βοηθούν συνήθως τόσο την αντίσταση στην ινσουλίνη όσο και το ήπαρ.
9Ποιες εξετάσεις βοηθούν στον έλεγχο
Η εκτίμηση της αντίστασης στην ινσουλίνη δεν βασίζεται συνήθως σε μία μόνο εξέταση. Ο γιατρός συνδυάζει το ιστορικό, το βάρος, την περιφέρεια μέσης, την πίεση και τα εργαστηριακά αποτελέσματα για να σχηματίσει ολοκληρωμένη εικόνα.
Οι πιο χρήσιμες εξετάσεις είναι οι εξής:
| Εξέταση | Τι δείχνει |
|---|---|
| Ινσουλίνη νηστείας | Παραγωγή ινσουλίνης από το πάγκρεας |
| Γλυκόζη νηστείας | Επίπεδα σακχάρου |
| HOMA-IR | Εκτίμηση αντίστασης στην ινσουλίνη |
| HbA1c | Μέση γλυκόζη τριμήνου |
| OGTT | Ανοχή στη γλυκόζη |
| Λιπιδαιμικό προφίλ | Μεταβολικός και καρδιοαγγειακός κίνδυνος |
Συχνά ο γιατρός συνεκτιμά και άλλες παραμέτρους όπως:
- βάρος και BMI,
- περιφέρεια μέσης,
- αρτηριακή πίεση,
- ηπατικά ένζυμα,
- οικογενειακό ιστορικό διαβήτη.
10Τι είναι ο δείκτης HOMA-IR
Ο δείκτης HOMA-IR είναι ένας πρακτικός τρόπος εκτίμησης της αντίστασης στην ινσουλίνη, βασισμένος στη γλυκόζη νηστείας και την ινσουλίνη νηστείας.
Δεν αποτελεί αυτόνομη αιματολογική παράμετρο, αλλά υπολογίζεται μαθηματικά από αυτές τις δύο τιμές. Για τον λόγο αυτό χρησιμοποιείται συχνά ως εργαλείο προσέγγισης και όχι ως μοναδικό ή απόλυτο διαγνωστικό κριτήριο.
Ο HOMA-IR είναι ιδιαίτερα χρήσιμος:
- σε άτομα με παχυσαρκία,
- σε προδιαβήτη,
- σε PCOS,
- σε ύποπτη μεταβολική δυσλειτουργία,
- σε παρακολούθηση βελτίωσης μετά από αλλαγές τρόπου ζωής.
Ουσιαστικά, όσο πιο αυξημένος είναι ο δείκτης, τόσο πιθανότερο είναι ο οργανισμός να χρειάζεται περισσότερη ινσουλίνη για να κρατήσει φυσιολογικό το σάκχαρο. Παρόλα αυτά, η ερμηνεία του πρέπει να γίνεται πάντα μαζί με τη συνολική κλινική εικόνα και τις υπόλοιπες εξετάσεις.
Για πλήρη ανάλυση του δείκτη, τον τρόπο υπολογισμού και την ερμηνεία των τιμών, δείτε τον αναλυτικό οδηγό:
11Πότε πρέπει να ελεγχθείτε
Ο έλεγχος για πιθανή αντίσταση στην ινσουλίνη έχει αξία όταν υπάρχουν ενδείξεις ότι ο μεταβολισμός δεν λειτουργεί ιδανικά ή όταν συνυπάρχουν παράγοντες που αυξάνουν τον κίνδυνο προδιαβήτη και διαβήτη τύπου 2.
Με απλά λόγια, δεν χρειάζεται να έχει ήδη εμφανιστεί «ζάχαρο» για να υπάρχει λόγος ελέγχου. Συχνά ο γιατρός ζητά σχετικές εξετάσεις νωρίς, ακριβώς για να εντοπίσει μια μεταβολική διαταραχή πριν εξελιχθεί.
Συχνές περιπτώσεις όπου μπορεί να χρειαστεί εργαστηριακός έλεγχος είναι:
- αυξημένο βάρος, ιδιαίτερα στην κοιλιά,
- οικογενειακό ιστορικό διαβήτη τύπου 2,
- προδιαβήτης ή οριακή γλυκόζη νηστείας,
- PCOS,
- λιπώδες ήπαρ,
- δυσλιπιδαιμία, ιδιαίτερα αυξημένα τριγλυκερίδια ή χαμηλή HDL,
- αυξημένη αρτηριακή πίεση.
Ο έλεγχος μπορεί επίσης να έχει νόημα όταν υπάρχουν συμπτώματα ή ενδείξεις όπως:
- έντονη υπνηλία μετά τα γεύματα,
- αυξημένη πείνα ή λιγούρες για γλυκά,
- δυσκολία απώλειας βάρους,
- εύκολη αύξηση βάρους,
- σκούρες περιοχές στο δέρμα, κυρίως στον αυχένα ή στις μασχάλες,
- μεταβολική επιβάρυνση σε νεότερη ηλικία.
Σε γυναίκες με διαταραχές κύκλου ή υποψία PCOS, ο έλεγχος είναι συχνά ιδιαίτερα χρήσιμος, επειδή η ινσουλινοαντίσταση μπορεί να επηρεάζει τόσο τον μεταβολισμό όσο και την ορμονική ισορροπία.
12Πώς μπορεί να βελτιωθεί
Η αντίσταση στην ινσουλίνη συχνά βελτιώνεται ουσιαστικά με αλλαγές στον τρόπο ζωής. Το σημαντικό είναι ότι δεν χρειάζονται πάντα ακραίες παρεμβάσεις. Σε πολλές περιπτώσεις, μικρές αλλά σταθερές αλλαγές φέρνουν ουσιαστικό αποτέλεσμα μέσα στους επόμενους μήνες.
Οι βασικοί άξονες βελτίωσης είναι:
- μείωση σωματικού βάρους όπου χρειάζεται,
- τακτική φυσική δραστηριότητα,
- καλύτερη ποιότητα διατροφής,
- βελτίωση ύπνου,
- διαχείριση στρες.
Απώλεια βάρους της τάξης του 5–10% συχνά αρκεί για να βελτιώσει αισθητά τη μεταβολική εικόνα, ιδιαίτερα όταν υπάρχει αυξημένο κοιλιακό λίπος. Παράλληλα, η συστηματική κίνηση βοηθά τους μυς να χρησιμοποιούν καλύτερα τη γλυκόζη, μειώνοντας έτσι την ανάγκη για υπερβολική ινσουλίνη.
Εκτός από τη διατροφή και την άσκηση, μεγάλη σημασία έχει και ο ύπνος. Η χρόνια έλλειψη ύπνου και το παρατεταμένο στρες μπορούν να δυσκολεύουν τη μεταβολική ρύθμιση, ακόμη κι όταν γίνονται προσπάθειες σε άλλους τομείς.
Σε ορισμένες περιπτώσεις, ο γιατρός μπορεί να συστήσει και φαρμακευτική υποστήριξη, ιδιαίτερα όταν συνυπάρχει:
- προδιαβήτης,
- PCOS,
- υψηλός συνολικός μεταβολικός κίνδυνος,
- δυσκολία βελτίωσης μόνο με αλλαγές τρόπου ζωής.
13Διατροφή και αντίσταση στην ινσουλίνη
Η διατροφή παίζει καθοριστικό ρόλο στη ρύθμιση της αντίστασης στην ινσουλίνη. Ο στόχος δεν είναι συνήθως μια ακραία δίαιτα, αλλά ένα πιο σταθερό, ισορροπημένο και εφαρμόσιμο διατροφικό μοτίβο που να μπορεί να διατηρηθεί στην πράξη.
Συχνά βοηθούν:
- λιγότερα αναψυκτικά, γλυκά και συχνοί πρόχειροι υδατάνθρακες,
- περιορισμός επεξεργασμένων υδατανθράκων όπως λευκά αρτοσκευάσματα και έτοιμα snacks,
- περισσότερα λαχανικά, όσπρια και τροφές πλούσιες σε φυτικές ίνες,
- επαρκής πρωτεΐνη στα κύρια γεύματα,
- καλά λιπαρά, όπως ελαιόλαδο, ξηροί καρποί και ψάρια.
Ένα πιο σταθερό μοτίβο γευμάτων μπορεί επίσης να βοηθήσει στην αποφυγή μεγάλων διακυμάνσεων πείνας, μεταγευματικής υπνηλίας και έντονης επιθυμίας για γλυκό αργότερα μέσα στην ημέρα.
Στην πράξη, αρκετοί άνθρωποι ωφελούνται όταν:
- δεν παραλείπουν συνεχώς γεύματα και μετά τρώνε υπερβολικά,
- συνδυάζουν υδατάνθρακες με πρωτεΐνη και καλά λιπαρά,
- δίνουν έμφαση σε «κανονικό φαγητό» και λιγότερο σε υπερ-επεξεργασμένα προϊόντα,
- διατηρούν πιο σταθερές διατροφικές συνήθειες από μέρα σε μέρα.
Δεν υπάρχει μία μοναδική «τέλεια» δίαιτα για όλους. Αυτό που έχει μεγαλύτερη σημασία είναι να βρεθεί ένα σχήμα που να ταιριάζει στην καθημερινότητα, στο βάρος, στο ιατρικό ιστορικό και στους στόχους κάθε ατόμου.
14Άσκηση και μεταβολισμός
Η τακτική άσκηση είναι από τους πιο αποτελεσματικούς τρόπους βελτίωσης της ευαισθησίας στην ινσουλίνη. Οι μύες χρησιμοποιούν τη γλυκόζη πιο αποτελεσματικά όταν κινούνται συστηματικά, κάτι που βοηθά ολόκληρο τον μεταβολισμό και μειώνει την ανάγκη για υπερβολική έκκριση ινσουλίνης.
Χρήσιμες μορφές άσκησης είναι:
- γρήγορο περπάτημα,
- ποδήλατο,
- κολύμπι,
- ασκήσεις ενδυνάμωσης,
- συνδυασμός αερόβιας άσκησης και αντιστάσεων.
Συχνά προτείνεται στόχος περίπου 150 λεπτών την εβδομάδα, ανάλογα πάντα με την ηλικία, τη φυσική κατάσταση και τις ιατρικές οδηγίες. Ακόμη όμως και λιγότερη κίνηση από αυτό το όριο είναι συνήθως καλύτερη από την πλήρη ακινησία.
Δεν χρειάζεται να ξεκινήσει κάποιος απότομα. Για πολλούς ανθρώπους, η σταδιακή αύξηση της καθημερινής κίνησης — για παράδειγμα περισσότερο περπάτημα, λιγότερη καθιστική ζωή και δύο με τρεις οργανωμένες προπονήσεις την εβδομάδα — είναι αρκετή για να φέρει ουσιαστική βελτίωση.
Η άσκηση βοηθά όχι μόνο το σάκχαρο αλλά και:
- το σωματικό βάρος,
- τα τριγλυκερίδια,
- την αρτηριακή πίεση,
- την ποιότητα ύπνου,
- τη συνολική ενεργητικότητα.
15Συχνές ερωτήσεις
Η αντίσταση στην ινσουλίνη είναι το ίδιο με τον διαβήτη;
Όχι. Η αντίσταση στην ινσουλίνη είναι μεταβολική διαταραχή που μπορεί να προηγείται του διαβήτη τύπου 2, αλλά δεν σημαίνει από μόνη της ότι υπάρχει ήδη διαβήτης.
Μπορεί να υπάρχει αντίσταση στην ινσουλίνη με φυσιολογικό σάκχαρο;
Ναι. Σε αρκετές περιπτώσεις το σάκχαρο παραμένει φυσιολογικό για κάποιο διάστημα, επειδή το πάγκρεας παράγει περισσότερη ινσουλίνη για να αντισταθμίσει το πρόβλημα.
Ποια είναι η πιο χρήσιμη εξέταση;
Δεν υπάρχει μία εξέταση που αρκεί για όλους. Η αξιολόγηση γίνεται συνήθως με συνδυασμό γλυκόζης νηστείας, ινσουλίνης νηστείας, HOMA-IR, HbA1c και, όπου χρειάζεται, καμπύλης σακχάρου.
Βελτιώνεται χωρίς φάρμακα;
Σε πολλές περιπτώσεις ναι. Η απώλεια βάρους, η καλύτερη διατροφή, η άσκηση, ο ποιοτικός ύπνος και η μείωση του στρες μπορούν να βελτιώσουν αισθητά την κατάσταση.
Σε ποιους είναι πιο συχνή;
Είναι συχνότερη σε άτομα με κοιλιακή παχυσαρκία, προδιαβήτη, οικογενειακό ιστορικό διαβήτη, PCOS, λιπώδες ήπαρ και καθιστικό τρόπο ζωής.
Χρειάζεται πάντα HOMA-IR;
Όχι πάντα. Σε ορισμένους ανθρώπους αρκούν η γλυκόζη νηστείας, η HbA1c και η συνολική κλινική εικόνα, ενώ σε άλλους ο HOMA-IR βοηθά περισσότερο στην εκτίμηση της ινσουλινοαντίστασης.
Πόσο γρήγορα μπορεί να βελτιωθεί η κατάσταση;
Η βελτίωση εξαρτάται από το βάρος, τη διατροφή, τη φυσική δραστηριότητα, τον ύπνο και το αν συνυπάρχουν άλλοι μεταβολικοί παράγοντες. Σε αρκετές περιπτώσεις, οι πρώτες θετικές αλλαγές φαίνονται μέσα σε λίγους μήνες.
16Τι να θυμάστε
Η αντίσταση στην ινσουλίνη είναι μια πολύ συχνή μεταβολική διαταραχή που μπορεί να υπάρχει για μεγάλο διάστημα χωρίς εμφανή ή ειδικά συμπτώματα. Παρ’ όλα αυτά, συνδέεται στενά με προδιαβήτη, διαβήτη τύπου 2, κοιλιακή παχυσαρκία, λιπώδες ήπαρ και μεταβολικό σύνδρομο.
Το πιο σημαντικό είναι ότι η ινσουλινοαντίσταση μπορεί να αναγνωριστεί νωρίς, όταν υπάρχει ακόμη περιθώριο για ουσιαστική παρέμβαση. Για πολλούς ανθρώπους, αυτή είναι η στιγμή όπου μικρές αλλά σταθερές αλλαγές στον τρόπο ζωής μπορούν να προλάβουν πιο σοβαρά προβλήματα αργότερα.
Τα βασικά σημεία που αξίζει να κρατήσετε είναι τα εξής:
- η ινσουλινοαντίσταση δεν σημαίνει απαραίτητα ότι υπάρχει ήδη διαβήτης,
- συχνά προηγείται για χρόνια της διαταραχής του σακχάρου,
- η έγκαιρη αναγνώριση βοηθά στην πρόληψη μελλοντικών μεταβολικών προβλημάτων,
- η απώλεια βάρους, η τακτική άσκηση και η καλύτερη διατροφή μπορούν να βελτιώσουν σημαντικά την κατάσταση,
- η σωστή αξιολόγηση γίνεται πάντα σε συνδυασμό με κλινική εικόνα και κατάλληλες εξετάσεις.
17
Κλείστε Ραντεβού & Βιβλιογραφία
Ερμηνεία αποτελεσμάτων από ιατρό στο εργαστήριό μας. Μπορείτε να προγραμματίσετε εξέταση ή να δείτε τον πλήρη κατάλογο διαθέσιμων εξετάσεων.
https://pubmed.ncbi.nlm.nih.gov/3899825/
https://pubmed.ncbi.nlm.nih.gov/15161807/
https://diabetesjournals.org/care/issue
https://www.niddk.nih.gov/health-information/diabetes/overview/what-is-diabetes/prediabetes-insulin-resistance
https://pubmed.ncbi.nlm.nih.gov/16651052/
https://mikrobiologikolamia.gr/katalogos-eksetaseon/
Δρ. Παντελής Αναγνωστόπουλος, Ιατρός Μικροβιολόγος – Βιοπαθολόγος
Μικροβιολογικό Εργαστήριο Λαμίας, Έσλιν 19, Λαμία 35100
📞 +30-22310-66841 • Δευτέρα–Παρασκευή 07:00–13:30
Δρ. Παντελής Αναγνωστόπουλος
Ιατρός Μικροβιολόγος – Βιοπαθολόγος, επιστημονικά υπεύθυνος στο Μικροβιολογικό Λαμία.
