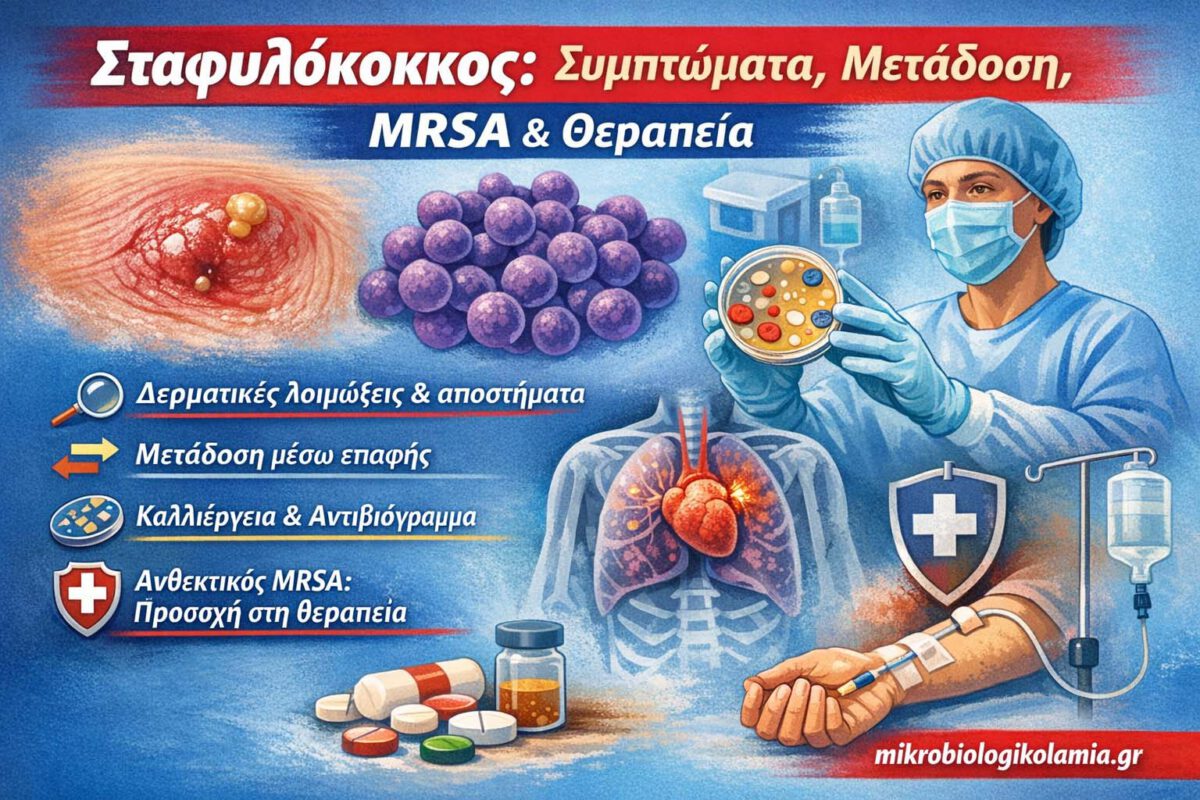
Σταφυλόκοκκος: συμπτώματα, μετάδοση, εξετάσεις, MRSA και θεραπεία
Δημοσίευση: • Τελευταία ενημέρωση:
Σύντομη περίληψη:
Ο σταφυλόκοκκος είναι ομάδα βακτηρίων που μπορεί να ζει φυσιολογικά στο δέρμα ή στη μύτη χωρίς να προκαλεί νόσο, αλλά σε ορισμένες συνθήκες οδηγεί σε δερματικές λοιμώξεις, αποστήματα, πνευμονία, βακτηριαιμία ή λοίμωξη σχετιζόμενη με καθετήρες και εμφυτεύματα.
Η σωστή αντιμετώπιση βασίζεται σε κλινική αξιολόγηση, καλλιέργεια και αντιβιόγραμμα, ιδιαίτερα όταν υπάρχει υποψία για MRSA ή για επίμονη ή υποτροπιάζουσα λοίμωξη.
Η προσωπική υγιεινή, η αποφυγή άσκοπης χρήσης αντιβιοτικών και, όπου χρειάζεται, ο έλεγχος για φορεία είναι βασικά βήματα για την πρόληψη και τη μείωση της μικροβιακής αντοχής.
1
Τι είναι ο σταφυλόκοκκος
Ο σταφυλόκοκκος είναι γένος βακτηρίων που περιλαμβάνει πολλά είδη, με γνωστότερο τον Staphylococcus aureus. Στην καθημερινή ιατρική πράξη, όταν ο κόσμος λέει «έχω σταφυλόκοκκο», συνήθως εννοεί είτε ότι βρέθηκε σταφυλόκοκκος σε κάποια καλλιέργεια είτε ότι υπάρχει λοίμωξη από S. aureus. Στην πραγματικότητα, όμως, ο σταφυλόκοκκος δεν είναι πάντα «αρρώστια». Μπορεί να αποτελεί μέρος της φυσιολογικής μικροβιακής χλωρίδας του δέρματος ή της μύτης, χωρίς να προκαλεί συμπτώματα.
Το πρόβλημα αρχίζει όταν το βακτήριο βρει «πύλη εισόδου» ή όταν ο οργανισμός είναι πιο ευάλωτος. Μια πληγή, ένα ξύρισμα, ένα έγκαυμα, ένας φλεβοκαθετήρας, μια χειρουργική τομή ή μια σημαντική πτώση της άμυνας του οργανισμού αρκούν ώστε ο σταφυλόκοκκος να περάσει από την απλή παρουσία στη λοίμωξη. Τότε μπορεί να προκαλέσει από έναν μικρό δοθιήνα έως βαριά βακτηριαιμία, πνευμονία ή ενδοκαρδίτιδα.
Τι να κρατήσετε από την αρχή:
Ο όρος φορεία σημαίνει ότι το μικρόβιο υπάρχει πάνω μας χωρίς νόσο. Ο όρος λοίμωξη σημαίνει ότι προκαλεί συμπτώματα, φλεγμονή ή βλάβη σε ιστούς και χρειάζεται ιατρική εκτίμηση.
Ο S. aureus μεταφέρεται συχνά στη μύτη υγιών ατόμων και ο MRSA είναι απλώς μία μορφή σταφυλόκοκκου με αντοχή σε αρκετά συνήθη αντιβιοτικά. Αυτό σημαίνει ότι δεν πρέπει να πανικοβαλλόμαστε όταν ακούμε τη λέξη «σταφυλόκοκκος», αλλά ούτε και να υποτιμούμε ένα επίμονο τραύμα, ένα απόστημα ή ένα θετικό αντιβιόγραμμα.
2
Ποια είδη σταφυλόκοκκου έχουν μεγαλύτερη σημασία
Αν και έχουν περιγραφεί πολλά είδη σταφυλόκοκκου, στην πράξη τρία ονόματα εμφανίζονται πιο συχνά στα αποτελέσματα ή στα ιατρικά σημειώματα. Το πρώτο είναι ο Staphylococcus aureus, ο πιο κλασικός παθογόνος σταφυλόκοκκος. Το δεύτερο είναι ο Staphylococcus epidermidis, που ζει φυσιολογικά στο δέρμα αλλά αποκτά ιδιαίτερη σημασία όταν υπάρχουν ξένα σώματα, καθετήρες, βαλβίδες ή ορθοπεδικά υλικά. Το τρίτο είναι ο Staphylococcus saprophyticus, που σχετίζεται κυρίως με ουρολοιμώξεις, ιδιαίτερα σε νεαρές γυναίκες.
| Είδος | Πού βρίσκεται συχνά | Τι προκαλεί συχνότερα | Κλινική σημασία |
|---|---|---|---|
| Staphylococcus aureus | Μύτη, δέρμα | Αποστήματα, κυτταρίτιδα, πνευμονία, βακτηριαιμία | Το πιο σημαντικό παθογόνο είδος |
| Staphylococcus epidermidis | Δέρμα | Λοιμώξεις καθετήρων, προθέσεων, εμφυτευμάτων | Σχετίζεται με βιοφίλμ και αντοχή |
| Staphylococcus saprophyticus | Ουρογεννητική περιοχή | Ουρολοιμώξεις | Συχνότερος σε νεότερες γυναίκες |
Πρακτικά, ο γιατρός δεν αντιμετωπίζει όλες τις θετικές καλλιέργειες το ίδιο. Άλλο βάρος έχει ένα S. aureus στο αίμα και άλλο ένας S. epidermidis σε μία μόνο αιμοκαλλιέργεια, όπου μπορεί να πρόκειται και για επιμόλυνση. Γι’ αυτό ο μικροβιολογικός έλεγχος πρέπει πάντα να συνδέεται με την κλινική εικόνα, το είδος του δείγματος και το ιστορικό του ασθενούς. Ο S. saprophyticus, αντίθετα, έχει περισσότερο νόημα όταν απομονώνεται σε κατάλληλο δείγμα ούρων από ασθενή με συμπτώματα ουρολοίμωξης.
3
Φορεία ή λοίμωξη; Η βασική διαφορά
Αυτή είναι ίσως η πιο σημαντική ενότητα για έναν ασθενή. Πολλοί βλέπουν σε ένα χαρτί «σταφυλόκοκκος» και θεωρούν ότι έχουν οπωσδήποτε σοβαρή λοίμωξη. Δεν ισχύει πάντα. Φορεία ή αποικισμός σημαίνει ότι το βακτήριο υπάρχει στο σώμα — συνήθως στη μύτη, στο δέρμα ή σε περιοχές με υγρασία — χωρίς να προκαλεί πόνο, πυρετό, ερυθρότητα ή βλάβη οργάνου. Λοίμωξη σημαίνει ότι το βακτήριο πυροδοτεί φλεγμονή και συμπτώματα ή εντοπίζεται σε στείρες περιοχές, όπως το αίμα.
Η διάκριση αυτή επηρεάζει όλη τη θεραπευτική στρατηγική. Ένας φορέας δεν χρειάζεται πάντα αντιβιοτικά. Αντίθετα, μπορεί να χρειαστεί στοχευμένη αντιμετώπιση μόνο σε ειδικές καταστάσεις, όπως πριν από χειρουργείο, σε υποτροπιάζοντα αποστήματα ή σε συγκεκριμένα νοσοκομειακά πρωτόκολλα. Ένας ασθενής με πραγματική λοίμωξη, όμως, χρειάζεται αξιολόγηση για τη βαρύτητα, το σημείο της προσβολής και πιθανή καλλιέργεια με αντιβιόγραμμα.
Πρακτικά:
Θετική καλλιέργεια από μύτη χωρίς συμπτώματα συχνά σημαίνει φορεία. Θετική καλλιέργεια από πύον, τραύμα που χειροτερεύει ή από αίμα έχει πολύ μεγαλύτερη πιθανότητα να σημαίνει ενεργό λοίμωξη.
Η ύπαρξη φορείας εξηγεί και γιατί κάποιοι παθαίνουν επαναλαμβανόμενες δερματικές λοιμώξεις ή γιατί σε ορισμένα τμήματα νοσοκομείων γίνεται έλεγχος ρινικού αποικισμού. Ο στόχος δεν είναι να «κυνηγήσουμε» κάθε βακτήριο, αλλά να ξεχωρίσουμε πότε χρειάζεται απλή παρακολούθηση και πότε ουσιαστική παρέμβαση.
4
Πώς μεταδίδεται ο σταφυλόκοκκος
Ο σταφυλόκοκκος μεταδίδεται κυρίως με άμεση επαφή ή μέσω μολυσμένων χεριών και αντικειμένων. Αυτός είναι ο λόγος που συναντάται τόσο συχνά σε σπίτια, γυμναστήρια, αθλητικούς χώρους, στρατόπεδα, αποδυτήρια, νοσοκομεία και γενικά σε περιβάλλοντα όπου πολλοί άνθρωποι αγγίζουν κοινές επιφάνειες ή έχουν στενή σωματική επαφή.
Στην κοινότητα, η πιο συνηθισμένη αλυσίδα μετάδοσης είναι η εξής: ένα άτομο φέρει σταφυλόκοκκο στη μύτη ή στο δέρμα, αγγίζει μια πληγή, μία πετσέτα, ένα κινητό ή έναν αθλητικό πάγκο, και το βακτήριο μεταφέρεται σε άλλο άτομο ή σε άλλη περιοχή του ίδιου του σώματος. Στο νοσοκομείο, ο κίνδυνος αυξάνεται επειδή υπάρχουν ευάλωτοι ασθενείς, περισσότερες επεμβατικές πράξεις και στελέχη με αυξημένη αντοχή.
Σε αντίθεση με τις κλασικές ιογενείς λοιμώξεις του αναπνευστικού, ο σταφυλόκοκκος δεν συμπεριφέρεται συνήθως ως «νόσημα σταγονιδίων». Η βασική σημασία βρίσκεται στα χέρια, στις πληγές, στους επιδέσμους, στους καθετήρες, στα ξυραφάκια, στις πετσέτες, στα αθλητικά στρώματα και στα ανεπαρκώς καθαρισμένα αντικείμενα.
Συχνές εστίες μετάδοσης:
οικογένεια με κοινές πετσέτες, αθλητισμός επαφής, συχνό ξύρισμα, χειρωνακτική εργασία με μικροτραυματισμούς, κακός χειρισμός τραυμάτων και περιβάλλοντα με πολλούς καθετήρες ή εμφυτεύματα.
Για τον ίδιο λόγο, η υγιεινή των χεριών παραμένει η πιο απλή αλλά και πιο αποτελεσματική παρέμβαση, τόσο στην κοινότητα όσο και στα νοσοκομεία.
5
Ποιοι έχουν αυξημένο κίνδυνο
Δεν νοσούν όλοι με τον ίδιο τρόπο. Υπάρχουν άτομα που μπορεί να είναι φορείς για χρόνια χωρίς κανένα πρόβλημα και άλλοι που παθαίνουν επαναλαμβανόμενα αποστήματα ή σοβαρές λοιμώξεις. Ο κίνδυνος αυξάνεται όταν υπάρχουν δερματικές λύσεις της συνέχειας, χρόνια νοσήματα ή ξένα σώματα στον οργανισμό.
Στις κύριες ομάδες υψηλού κινδύνου ανήκουν τα άτομα με διαβήτη, οι ασθενείς με νεφρική ανεπάρκεια, όσοι λαμβάνουν ανοσοκατασταλτικά ή κορτικοστεροειδή, οι ασθενείς με καθετήρες, τεχνητές βαλβίδες, ορθοπεδικές προθέσεις, βηματοδότες ή συχνές νοσηλείες, καθώς και όσοι έχουν υποστεί πρόσφατο χειρουργείο. Επίσης, μεγαλύτερη έκθεση έχουν οι αθλητές επαφής, οι τρόφιμοι κλειστών δομών και τα άτομα που ζουν σε συνθήκες συγχρωτισμού.
Σημαντικό ρόλο παίζει και το ιστορικό προηγούμενης λοίμωξης από MRSA ή προηγούμενης αποικιοποίησης. Αν κάποιος είχε στο παρελθόν τεκμηριωμένο MRSA, ο γιατρός το λαμβάνει σοβαρά υπόψη όταν σχεδιάζει τη νέα διερεύνηση ή θεραπεία.
Τέλος, η αλόγιστη χρήση αντιβιοτικών αυξάνει τον κίνδυνο επιλογής ανθεκτικών στελεχών, κάτι που αποτελεί μείζον ζήτημα δημόσιας υγείας παγκοσμίως.
6
Δερματικές λοιμώξεις από σταφυλόκοκκο
Οι πιο συχνές λοιμώξεις από σταφυλόκοκκο είναι οι δερματικές. Εδώ ανήκουν η θυλακίτιδα, ο δοθιήνας, το απόστημα, η κυτταρίτιδα και οι λοιμώξεις τραύματος. Συνήθως ξεκινούν σαν επώδυνη ερυθρή περιοχή, σαν «σπυρί» που μεγαλώνει, σαν σκληρή επηρμένη βλάβη ή σαν τραύμα που βγάζει πύον και δεν κλείνει σωστά.
Το χαρακτηριστικό που πρέπει να προσέχει ο ασθενής είναι ο συνδυασμός πόνου, κοκκινίλας, τοπικής θερμότητας, οιδήματος και εκροής πύου. Μερικές βλάβες μοιάζουν αρχικά με μικρό τσίμπημα ή με υποτιθέμενο «σπυράκι», αλλά σε 24–48 ώρες γίνονται πιο επώδυνες και πιο φλεγμονώδεις. Στον κοινοτικό MRSA, αυτό το μοτίβο είναι αρκετά κλασικό.
Σε αρκετές περιπτώσεις, η βασική θεραπεία δεν είναι να ξεκινήσει κάποιος μόνος του τυχαίο αντιβιοτικό, αλλά να αξιολογηθεί αν υπάρχει συλλογή πύου που χρειάζεται παροχέτευση. Το απόστημα συχνά δεν βελτιώνεται ικανοποιητικά μόνο με χάπια, επειδή το πύον λειτουργεί σαν «κλειστή εστία» όπου το φάρμακο δεν αρκεί.
Πρακτικά:
Μην πιέζετε απόστημα στο σπίτι. Αυξάνεται ο κίνδυνος εξάπλωσης της λοίμωξης, τραυματισμού βαθύτερων ιστών και επιμόλυνσης άλλων περιοχών.
Όταν οι δερματικές λοιμώξεις υποτροπιάζουν, ειδικά στα ίδια μέρη του σώματος ή σε περισσότερα μέλη της οικογένειας, τίθεται συχνά το ερώτημα φορείας και πιθανής ανάγκης για στοχευμένο έλεγχο.
7
Πότε η λοίμωξη γίνεται βαθύτερη ή πιο σοβαρή
Ο σταφυλόκοκκος δεν μένει πάντα στην επιφάνεια. Σε ορισμένες περιπτώσεις διεισδύει βαθύτερα στον υποδόριο ιστό, στους μύες ή εισέρχεται στην κυκλοφορία του αίματος. Όταν αυτό συμβεί, η εικόνα παύει να είναι «ένα σπυρί» και γίνεται περισσότερο συστηματική. Ο ασθενής μπορεί να εμφανίσει πυρετό, ρίγος, κακουχία, ταχυκαρδία, έντονο πόνο ή ταχεία επέκταση της ερυθρότητας.
Σημαντικό προειδοποιητικό σημάδι είναι η λοίμωξη που χειροτερεύει παρά την τοπική περιποίηση, το τραύμα που δεν επουλώνεται, η φλεγμονή γύρω από χειρουργική τομή, η ερυθρότητα που «απλώνει», το οίδημα σε άκρο με διαβήτη ή η γενική καταβολή. Ακόμη μεγαλύτερη προσοχή χρειάζεται όταν υπάρχει ξένο σώμα, καθετήρας, πρόθεση ή βαλβίδα, γιατί εκεί το μικρόβιο μπορεί να εγκατασταθεί πιο επίμονα.
Δεν πρέπει επίσης να ξεχνάμε ότι κάποιες σοβαρές λοιμώξεις ξεκινούν με φαινομενικά ήπια συμπτώματα. Η γρήγορη μετάβαση από ήπια τοπική λοίμωξη σε συστηματική κατάσταση είναι ένας από τους λόγους που η ιατρική αξιολόγηση δεν πρέπει να καθυστερεί όταν υπάρχουν επιβαρυντικοί παράγοντες ή πυρετός.
Ιδιαίτερη σημασία έχει το αν ο ασθενής έχει πρόσφατη νοσηλεία, γνωστή φορεία MRSA ή λήψη πολλών αντιβιοτικών, γιατί αυτά αλλάζουν τη διαγνωστική και θεραπευτική προσέγγιση.
8
Σταφυλόκοκκος σε πνεύμονες, αίμα, καρδιά, οστά και αρθρώσεις
Όταν ο σταφυλόκοκκος περάσει πέρα από το δέρμα, μπορεί να προκαλέσει πνευμονία, βακτηριαιμία, ενδοκαρδίτιδα, οστεομυελίτιδα ή σηπτική αρθρίτιδα. Αυτές οι καταστάσεις δεν είναι συχνές στον γενικό πληθυσμό σε σχέση με τις δερματικές λοιμώξεις, αλλά είναι οι μορφές που προκαλούν τη μεγαλύτερη νοσηρότητα.
Στους πνεύμονες, ο ασθενής μπορεί να έχει πυρετό, βήχα, δύσπνοια και πόνο στο θώρακα. Στο αίμα, η βακτηριαιμία εκδηλώνεται με πυρετό, ρίγη, ταχυκαρδία, πτώση πίεσης ή γενικευμένη κακουχία. Στην καρδιά, η ενδοκαρδίτιδα μπορεί να εμφανιστεί με παρατεταμένο πυρετό, αδυναμία και επιδείνωση της γενικής κατάστασης, ιδιαίτερα σε άτομα με βαλβιδοπάθειες, προσθετικές βαλβίδες ή ενδοφλέβιες συσκευές. Σε οστά και αρθρώσεις, η έντονη εντοπισμένη ευαισθησία, ο πόνος στην κίνηση και ο πυρετός είναι ύποπτα σημεία.
Στις περιπτώσεις αυτές, η λοίμωξη θεωρείται δυνητικά σοβαρή και συνήθως απαιτεί καλλιέργειες αίματος, απεικονιστικό έλεγχο και πιο επιθετική θεραπεία. Δεν είναι καταστάσεις για «δοκιμή» με τυχαία από του στόματος αντιβίωση χωρίς τεκμηρίωση.
9
Τροφική δηλητηρίαση από σταφυλόκοκκο
Ο σταφυλόκοκκος δεν προκαλεί προβλήματα μόνο στο δέρμα ή στα βαθύτερα όργανα. Ο S. aureus μπορεί να μολύνει τρόφιμα μέσω χεριών ή κακού χειρισμού και να παράγει τοξίνη. Σε αυτή την περίπτωση, το πρόβλημα δεν είναι τόσο η «εισβολή» του μικροβίου στους ιστούς, αλλά η κατανάλωση της τοξίνης που έχει ήδη σχηματιστεί στο φαγητό.
Η εικόνα είναι συνήθως αιφνίδια: ναυτία, εμετοί, κράμπες στην κοιλιά και διάρροια, συχνά μέσα σε λίγες ώρες μετά το γεύμα. Το ιστορικό είναι πολύ χαρακτηριστικό όταν πολλοί άνθρωποι που έφαγαν το ίδιο φαγητό παρουσιάζουν παρόμοια συμπτώματα σε σύντομο χρονικό διάστημα. Στις περισσότερες περιπτώσεις πρόκειται για αυτοπεριοριζόμενη κατάσταση, αλλά η αφυδάτωση μπορεί να είναι σημαντική σε παιδιά, ηλικιωμένους ή ευάλωτα άτομα.
Η πρόληψη βασίζεται στην υγιεινή των χεριών, στη σωστή ψύξη των τροφίμων και στην αποφυγή παρατεταμένης παραμονής τους σε θερμοκρασία δωματίου. Η καλή κουζίνα είναι και μικροβιολογική πρόληψη.
10
Πότε χρειάζεται άμεση ιατρική αξιολόγηση
Ο ασθενής πρέπει να αναζητήσει γρήγορα ιατρική βοήθεια όταν υπάρχει πυρετός μαζί με δερματική λοίμωξη, όταν η περιοχή επεκτείνεται γρήγορα, όταν εμφανίζεται έντονος πόνος, όταν υπάρχει ρίγος, όταν το άτομο είναι διαβητικό, ανοσοκατεσταλμένο ή φέρει καθετήρα ή πρόθεση. Το ίδιο ισχύει αν υπάρχουν συμπτώματα από αναπνευστικό, καρδιά ή γενικευμένη καταβολή.
Ειδικά επείγουσες θεωρούνται οι περιπτώσεις με δύσπνοια, πόνο στο στήθος, σύγχυση, χαμηλή πίεση, λήθαργο, υψηλό πυρετό με επιδείνωση ή τραύμα που «τρέχει» πύον μαζί με γενική κακουχία. Επίσης, ένα απόστημα στο πρόσωπο, γύρω από τα μάτια, στο χέρι με έντονο οίδημα ή σε άτομο με σοβαρά υποκείμενα νοσήματα δεν πρέπει να αντιμετωπίζεται με ερασιτεχνικές κινήσεις στο σπίτι.
Δεν περιμένετε σπίτι όταν:
υπάρχει πυρετός, γρήγορη εξάπλωση, έντονος πόνος, υποψία βαθύτερης συλλογής, αποτυχία προηγούμενης θεραπείας ή λοίμωξη κοντά σε καθετήρα, πρόθεση ή χειρουργική τομή.
Στον σταφυλόκοκκο, η καθυστέρηση δεν είναι πάντα αθώα. Μια έγκαιρη καλλιέργεια και σωστή παρέμβαση συχνά αποτρέπουν νοσηλεία ή πιο δύσκολη θεραπεία αργότερα.
11
Πώς γίνεται η διάγνωση
Η διάγνωση του σταφυλόκοκκου ξεκινά από την κλινική εκτίμηση. Ο γιατρός βλέπει πού εντοπίζεται το πρόβλημα, αν υπάρχει πύον, αν υπάρχει πυρετός ή συστηματική εικόνα, αν ο ασθενής είχε πρόσφατη αντιβίωση, νοσηλεία ή γνωστή φορεία. Το εργαστήριο έρχεται να επιβεβαιώσει, να ταυτοποιήσει το μικρόβιο και να δείξει σε ποια αντιβιοτικά είναι ευαίσθητο.
Σε απλές επιφανειακές δερματικές βλάβες, δεν χρειάζεται πάντα καλλιέργεια σε κάθε περιστατικό. Όταν όμως υπάρχει απόστημα, υποτροπή, θεραπευτική αποτυχία, σοβαρότερη εικόνα, νοσοκομειακό περιβάλλον ή υποψία MRSA, η λήψη κατάλληλου δείγματος γίνεται πολύ πιο σημαντική. Σε βακτηριαιμία, ενδοκαρδίτιδα ή βαθιά λοίμωξη, οι αιμοκαλλιέργειες είναι κομβικές.
Η διάγνωση δεν είναι μόνο «θετικό ή αρνητικό». Το είδος του δείγματος, η ποσότητα ανάπτυξης, ο αριθμός θετικών καλλιεργειών και η συνάφεια με την κλινική εικόνα καθορίζουν αν μιλάμε για αποικισμό, επιμόλυνση ή πραγματική νόσο. Γι’ αυτό το αποτέλεσμα πρέπει να ερμηνεύεται ιατρικά και όχι αποσπασματικά.
Σε ειδικές περιπτώσεις χρησιμοποιούνται και ταχύτερες τεχνικές ανίχνευσης ή έλεγχος γονιδίων αντοχής, ιδιαίτερα για MRSA.
12
Ποιες εξετάσεις ζητούνται και τι δείχνουν
Η σωστή εξέταση εξαρτάται από το σημείο της λοίμωξης. Από τραύμα ή απόστημα ζητείται συνήθως καλλιέργεια εκκρίματος ή πύου. Σε πυρετό με υποψία βακτηριαιμίας ζητούνται αιμοκαλλιέργειες. Σε επαναλαμβανόμενες λοιμώξεις ή σε προεγχειρητικό έλεγχο μπορεί να ζητηθεί ρινικό επίχρισμα για φορεία ή MRSA. Σε ουρολογικά συμπτώματα έχει σημασία καλλιέργεια ούρων, ενώ σε αναπνευστική εικόνα μπορεί να εξεταστούν πτύελα ή άλλες αναπνευστικές εκκρίσεις.
| Δείγμα | Εξέταση | Χρήσιμη σε | Τι απαντά |
|---|---|---|---|
| Πύον / έκκριμα τραύματος | Καλλιέργεια + αντιβιόγραμμα | Απόστημα, λοίμωξη τραύματος | Ποιο μικρόβιο υπάρχει και ποια φάρμακα είναι χρήσιμα |
| Αίμα | Αιμοκαλλιέργειες | Πυρετός, ρίγος, υποψία σηψαιμίας | Αν το μικρόβιο κυκλοφορεί στο αίμα |
| Μύτη | Ρινικό επίχρισμα / MRSA έλεγχος | Φορεία, υποτροπές, προεγχειρητικός έλεγχος | Αν υπάρχει αποικισμός ή MRSA |
| Ούρα | Καλλιέργεια ούρων | Συμπτώματα ουρολοίμωξης | Αν το μικρόβιο σχετίζεται με UTI |
| Πτύελα / αναπνευστικό δείγμα | Καλλιέργεια αναπνευστικού | Υποψία πνευμονίας | Πιθανό παθογόνο και αντοχές |
Στο εργαστήριο, το βασικό ζητούμενο είναι να ληφθεί σωστό δείγμα από σωστό σημείο. Για παράδειγμα, το πύον από το κέντρο ενός αποστήματος έχει μεγαλύτερη αξία από ένα επιφανειακό τυχαίο δείγμα, ενώ οι αιμοκαλλιέργειες καλό είναι να λαμβάνονται πριν από την έναρξη αντιβιοτικών, όταν αυτό είναι εφικτό κλινικά.
13
Πώς διαβάζεται η καλλιέργεια και το αντιβιόγραμμα
Η καλλιέργεια απαντά ποιο μικρόβιο αναπτύχθηκε. Το αντιβιόγραμμα απαντά σε ποια αντιβιοτικά είναι πιθανό να ανταποκρίνεται. Συνήθως ο ασθενής βλέπει γράμματα όπως S, I, R, δηλαδή ευαισθησία, ενδιάμεση ευαισθησία ή αυξημένη έκθεση και αντοχή. Αυτά δεν πρέπει να διαβάζονται αποκομμένα από το σημείο λοίμωξης, τη δοσολογία και τη συνολική κλινική εικόνα.
Για παράδειγμα, ένα αντιβιοτικό μπορεί να φαίνεται χρήσιμο «στο χαρτί», αλλά να μην είναι το ιδανικό για βαθιά λοίμωξη, για λοίμωξη σε πρόθεση ή για ασθενή με συγκεκριμένο ιστορικό. Το αντίστροφο επίσης συμβαίνει: ο γιατρός μπορεί να επιλέξει ένα φάρμακο που δεν είναι απλώς «ευαίσθητο», αλλά πιο κατάλληλο για το συγκεκριμένο όργανο ή για το ανθεκτικό μοτίβο του στελέχους.
Στον MRSA, το πιο κρίσιμο είναι ότι δεν χρησιμοποιούνται τα συνήθη αντισταφυλοκοκκικά β-λακταμικά που θα έμπαιναν σε MSSA. Γι’ αυτό η σωστή ταυτοποίηση αλλάζει ουσιαστικά τη θεραπεία. Στους CoNS, το ερώτημα συχνά δεν είναι μόνο ποιο αντιβιοτικό θα δοθεί, αλλά και αν υπάρχει βιοφίλμ ή ανάγκη αφαίρεσης συσκευής.
Πρακτικά:
Το αντιβιόγραμμα δεν είναι «κατάλογος χαπιών». Είναι εργαλείο επιλογής θεραπείας που πρέπει να συνδυαστεί με το είδος της λοίμωξης και την ιατρική αξιολόγηση.
Αν υπάρχει παλιότερο αντιβιόγραμμα από προηγούμενο επεισόδιο, καλό είναι να το κρατάτε. Δεν αντικαθιστά τη νέα καλλιέργεια, αλλά δίνει πολύτιμο ιστορικό.
14
Θεραπεία: βασικές αρχές
Η θεραπεία του σταφυλόκοκκου εξαρτάται από τέσσερις βασικούς άξονες: ποιο είδος υπάρχει, πού εντοπίζεται η λοίμωξη, αν υπάρχει συλλογή πύου ή ξένο σώμα και αν πρόκειται για ανθεκτικό στέλεχος. Δεν υπάρχει ένα φάρμακο που να ταιριάζει σε όλες τις περιπτώσεις.
Σε απλές δερματικές λοιμώξεις μπορεί να αρκεί τοπική ή από του στόματος θεραπεία, ιδίως αν δεν υπάρχει μεγάλη συλλογή ή συστηματική εικόνα. Σε πιο σοβαρές λοιμώξεις, όπως βακτηριαιμία, πνευμονία, λοίμωξη οστών ή καρδιάς, απαιτείται συνήθως ενδοφλέβια αγωγή, στενή παρακολούθηση και συχνά νοσηλεία. Αν το στέλεχος είναι MSSA, το θεραπευτικό πλάνο διαφέρει από αυτό του MRSA.
Η σημαντικότερη αρχή είναι ότι η θεραπεία πρέπει να είναι στοχευμένη, όχι αυθαίρετη. Η υπερβολική ή λανθασμένη χρήση αντιβιοτικών δεν προστατεύει· αντιθέτως, ενισχύει την αντοχή και δυσκολεύει το επόμενο επεισόδιο, τόσο για τον ίδιο ασθενή όσο και για τη δημόσια υγεία συνολικά.
Σε ασθενείς με σοβαρές λοιμώξεις, η συνεργασία κλινικού ιατρού, λοιμωξιολόγου και μικροβιολογικού εργαστηρίου είναι συχνά καθοριστική για τη σωστή έκβαση.
15
Απόστημα, παροχέτευση και ρόλος των επεμβατικών πράξεων
Σε πολλές σταφυλοκοκκικές λοιμώξεις, ιδιαίτερα στα αποστήματα, η σωστή αντιμετώπιση δεν είναι μόνο φαρμακευτική. Το άνοιγμα και η παροχέτευση της συλλογής έχουν συχνά κεντρικό ρόλο. Αυτό ισχύει γιατί το πύον αποτελεί κλειστή εστία με υψηλό μικροβιακό φορτίο, μέσα στην οποία τα αντιβιοτικά από μόνα τους μπορεί να μην επαρκούν.
Το ίδιο ισχύει, σε άλλο επίπεδο, για λοιμώξεις που σχετίζονται με καθετήρες, βαλβίδες, ορθοπεδικές προθέσεις ή άλλες ιατρικές συσκευές. Όταν το μικρόβιο σχηματίζει βιοφίλμ πάνω σε ξένη επιφάνεια, μπορεί να επιμένει παρά την κατάλληλη αντιβιοτική αγωγή. Σε τέτοιες περιπτώσεις, η κλινική ομάδα συχνά χρειάζεται να κρίνει αν πρέπει να αφαιρεθεί ή να αντικατασταθεί η συσκευή.
Αυτό είναι κρίσιμο και για τον ασθενή, γιατί εξηγεί γιατί μερικές φορές «το μικρόβιο ξαναβγαίνει» ενώ ο ίδιος πήρε σωστά τα φάρμακά του. Δεν είναι πάντα αποτυχία του αντιβιοτικού· μπορεί να υπάρχει εστία που δεν αδειάστηκε ή ξένο σώμα που συνεχίζει να το προστατεύει.
Η έγκαιρη παροχέτευση, η αποστολή υλικού για καλλιέργεια και η σωστή περιποίηση του τραύματος βελτιώνουν σημαντικά την πιθανότητα ίασης.
16
Τι σημαίνει MRSA
Ο MRSA είναι ο Methicillin-Resistant Staphylococcus aureus, δηλαδή χρυσίζων σταφυλόκοκκος που είναι ανθεκτικός σε αρκετά κοινά αντισταφυλοκοκκικά αντιβιοτικά. Το γεγονός ότι είναι ανθεκτικός δεν σημαίνει ότι είναι πάντα πιο «επιθετικός» σε κάθε περίπτωση, αλλά σίγουρα σημαίνει ότι η θεραπεία πρέπει να επιλεγεί πιο προσεκτικά.
Στην πράξη υπάρχουν κοινοτικά και νοσοκομειακά στελέχη MRSA. Ο κοινοτικός MRSA εμφανίζεται συχνά με αποστήματα και δερματικές λοιμώξεις σε κατά τα άλλα υγιή άτομα. Ο νοσοκομειακός MRSA αφορά πιο συχνά ασθενείς με νοσηλείες, καθετήρες, σοβαρά υποκείμενα νοσήματα ή επαφή με χώρους περίθαλψης. Η μετάδοση ελέγχεται με υγιεινή χεριών, σωστή περιποίηση τραυμάτων και κατάλληλα μέτρα απομόνωσης όταν χρειάζεται σε υγειονομικές δομές.
Η διάγνωση MRSA γίνεται με καλλιέργεια και εργαστηριακό έλεγχο αντοχής, ενώ σε ορισμένα πρωτόκολλα χρησιμοποιούνται και μοριακές δοκιμές για γρήγορη ανίχνευση. Ο MRSA θεραπεύεται, αλλά η θεραπεία δεν πρέπει να είναι εμπειρική για πολύ χωρίς τεκμηρίωση, ειδικά σε σοβαρές λοιμώξεις.
Η μεγαλύτερη ανησυχία διεθνώς δεν είναι η λέξη «MRSA» μόνη της, αλλά η συνολική τάση μικροβιακής αντοχής, που συνδέεται στενά με την υπερκατανάλωση αντιμικροβιακών.
17
CoNS, βιοφίλμ και λοιμώξεις από συσκευές
Οι λεγόμενοι CoNS (coagulase-negative staphylococci) είναι ομάδα σταφυλόκοκκων που δεν έχουν την ίδια κλασική παθογονικότητα με τον S. aureus, αλλά αποκτούν μεγάλη σημασία σε ασθενείς με ιατρικές συσκευές. Ο πιο γνωστός είναι ο Staphylococcus epidermidis.
Το κλινικό τους βάρος προκύπτει από την ικανότητά τους να δημιουργούν βιοφίλμ, δηλαδή ένα μικροβιακό «φιλμ» πάνω σε επιφάνειες όπως καθετήρες, βαλβίδες, αρθροπλαστικές ή άλλες προθέσεις. Μέσα σε αυτό το βιοφίλμ, τα βακτήρια προστατεύονται καλύτερα από το ανοσοποιητικό και από τα αντιβιοτικά. Έτσι εξηγείται γιατί οι λοιμώξεις αυτές είναι πιο επίμονες και γιατί η θεραπεία μπορεί να αποτύχει αν δεν αντιμετωπιστεί και η ίδια η συσκευή.
Στις αιμοκαλλιέργειες, οι CoNS θέλουν προσεκτική ερμηνεία, επειδή μερικές φορές αποτελούν και επιμόλυνση κατά τη λήψη δείγματος. Αν όμως υπάρχουν πολλαπλές θετικές αιμοκαλλιέργειες, συμβατή κλινική εικόνα και σχετική συσκευή, τότε η παρουσία τους έχει πραγματική παθολογική σημασία.
Με απλά λόγια: ο S. epidermidis δεν είναι πάντα «αθώος», αλλά η αξία του εξαρτάται από το πλαίσιο.
18
Ειδικές ομάδες: παιδιά, ηλικιωμένοι, διαβήτης, κύηση, ανοσοκαταστολή
Ο σταφυλόκοκκος δεν έχει την ίδια βαρύτητα σε όλες τις ηλικίες και σε όλα τα κλινικά πλαίσια. Στα παιδιά, οι περισσότερες λοιμώξεις είναι επιφανειακές, αλλά χρειάζεται προσοχή σε ταχεία εξάπλωση ή σε πυρετό. Στους ηλικιωμένους, μια φαινομενικά περιορισμένη λοίμωξη μπορεί να δώσει πιο γρήγορα συστηματική εικόνα, ενώ τα συμπτώματα μπορεί να είναι λιγότερο «θεαματικά» από ό,τι στους νεότερους.
Στα άτομα με σακχαρώδη διαβήτη, οι λοιμώξεις του δέρματος και ιδιαίτερα των κάτω άκρων απαιτούν αυξημένη εγρήγορση, γιατί το τραύμα μπορεί να επουλώνεται αργά και η λοίμωξη να επεκτείνεται βαθύτερα. Στην κύηση, κάθε λοίμωξη αξιολογείται εξατομικευμένα, κυρίως για τη σωστή επιλογή φαρμάκου και για τη βαρύτητα της εντόπισης. Στους ανοσοκατεσταλμένους, ο ουδός ανησυχίας είναι χαμηλότερος και η διαγνωστική ή θεραπευτική παρέμβαση γίνεται συχνά νωρίτερα.
| Ομάδα | Γιατί θέλει προσοχή | Τι κρατάμε πρακτικά |
|---|---|---|
| Παιδιά | Ταχεία εξάπλωση δερματικών βλαβών, αφυδάτωση σε τροφική δηλητηρίαση | Παιδίατρος όταν υπάρχει πυρετός ή έντονο οίδημα |
| Ηλικιωμένοι | Πιο εύθραυστη γενική κατάσταση, άτυπη συμπτωματολογία | Χαμηλότερο όριο για ιατρική εκτίμηση |
| Διαβήτης | Βραδύτερη επούλωση, αυξημένος κίνδυνος βαθύτερης λοίμωξης | Ιδιαίτερη προσοχή σε πόδια και τραύματα |
| Κύηση | Ανάγκη κατάλληλης επιλογής φαρμάκου | Όχι αυτοθεραπεία με αντιβιοτικά |
| Ανοσοκαταστολή | Μεγαλύτερος κίνδυνος επιπλοκών και βακτηριαιμίας | Πιο γρήγορη διερεύνηση και θεραπεία |
Σε όλες αυτές τις ομάδες, η αυτόματη λήψη αντιβιοτικών χωρίς ιατρική οδηγία είναι κακή πρακτική. Η εξατομίκευση είναι πιο σημαντική από ποτέ.
19
Πρόληψη, υποτροπές και εκρίζωση φορείας
Η πρόληψη του σταφυλόκοκκου αρχίζει από τα βασικά: πλύσιμο χεριών, σωστή κάλυψη πληγών, μη κοινή χρήση πετσετών ή ξυραφιών, καθαρισμός επιφανειών και προσεκτική φροντίδα τραυμάτων. Αυτά ακούγονται απλά, αλλά είναι ακριβώς τα μέτρα που σπάνε την αλυσίδα μετάδοσης.
Όταν οι λοιμώξεις είναι υποτροπιάζουσες, ο γιατρός μπορεί να σκεφτεί έλεγχο για φορεία στη μύτη ή σε άλλες θέσεις. Σε επιλεγμένους ασθενείς εφαρμόζεται εκρίζωση (decolonization), συνήθως με ρινικό τοπικό σχήμα και αντισηπτικό πλύσιμο σώματος για περιορισμένο διάστημα, μαζί με αλλαγή ή πλύσιμο ρούχων, σεντονιών και πετσετών. Δεν γίνεται τυφλά σε όλους, αλλά σε στοχευμένο πλαίσιο.
Σε νοσοκομεία και μονάδες αυξημένου κινδύνου, χρησιμοποιούνται επιπλέον μέτρα όπως έλεγχος φορείας, επαφές προφύλαξης, ειδικά πρωτόκολλα καθαρισμού και, σε συγκεκριμένους πληθυσμούς, στρατηγικές αποικιοποίησης ή αποπαθογόνωσης με χλωρεξιδίνη και ενδορρινική αγωγή. Σε προεγχειρητικές συνθήκες, το αν θα γίνει screening ή εκρίζωση εξαρτάται από το είδος του χειρουργείου και το τοπικό πρωτόκολλο.
Πρακτικά:
Αν εσείς ή μέλη της οικογένειας παθαίνετε επαναλαμβανόμενα αποστήματα, αξίζει να τεθεί το ερώτημα του αποικισμού και όχι μόνο της «νέας αντιβίωσης».
Η κακή χρήση αντιβιοτικών είναι από τους βασικούς μηχανισμούς που συντηρούν το πρόβλημα της αντοχής. Πρόληψη σημαίνει και υπεύθυνη φαρμακευτική συμπεριφορά.
20
Συχνές ερωτήσεις
Ο σταφυλόκοκκος σημαίνει πάντα λοίμωξη;
Μπορεί να έχω σταφυλόκοκκο στη μύτη και να μην το ξέρω;
Αν βγει σταφυλόκοκκος σε καλλιέργεια, χρειάζομαι πάντα αντιβιοτικό;
Ο MRSA είναι “αθεράπευτος”;
Γιατί ξαναβγαίνουν αποστήματα;
Ο σταφυλόκοκκος μεταδίδεται με φιλί ή με τον αέρα;
Πότε χρειάζεται ρινικό επίχρισμα;
Είναι σωστό να πιέσω μόνος μου ένα απόστημα;
Υπάρχει εμβόλιο για τον σταφυλόκοκκο;
Μπορεί ο σταφυλόκοκκος να σχετίζεται με τροφική δηλητηρίαση;
Οι απαντήσεις αυτές λειτουργούν ως γενικός οδηγός. Η τελική ερμηνεία εξαρτάται πάντα από τη θέση της λοίμωξης, τα συμπτώματα, τις καλλιέργειες και το ιστορικό του ασθενούς.
21
Τι να θυμάστε
Ο σταφυλόκοκκος δεν σημαίνει πάντα αρρώστια. Η φορεία είναι συχνή και διαφέρει από την ενεργό λοίμωξη.
Οι πιο συχνές μορφές είναι δερματικές. Απόστημα, θυλακίτιδα και λοίμωξη τραύματος είναι τα κλασικά σενάρια.
Η καλλιέργεια και το αντιβιόγραμμα είναι πολύτιμα. Βοηθούν να δοθεί στοχευμένη αγωγή και να αποφευχθεί η άσκοπη αντιβίωση.
Ο MRSA θεραπεύεται. Δεν σημαίνει αδιέξοδο, αλλά απαιτεί προσεκτικότερη επιλογή αντιβιοτικών.
Το απόστημα συχνά χρειάζεται παροχέτευση. Δεν αρκούν πάντα τα χάπια.
Σε επαναλαμβανόμενα επεισόδια πρέπει να σκεφτόμαστε φορεία. Όχι μόνο «νέα αντιβίωση».
Η πρόληψη είναι απλή αλλά ουσιαστική. Χέρια, πληγές, πετσέτες, επιφάνειες και σωστή χρήση αντιβιοτικών κάνουν πραγματική διαφορά.
22
Κλείστε Ραντεβού & Βιβλιογραφία
Ερμηνεία αποτελεσμάτων από ιατρό στο εργαστήριό μας. Μπορείτε να προγραμματίσετε εξέταση ή να δείτε τον πλήρη κατάλογο διαθέσιμων εξετάσεων.
Βιβλιογραφία & Πηγές
https://www.cdc.gov/mrsa/about/index.html
https://www.cdc.gov/staphylococcus-aureus/about/index.html
https://www.idsociety.org/practice-guideline/skin-and-soft-tissue-infections/
https://www.who.int/news-room/fact-sheets/detail/antimicrobial-resistance
https://www.cdc.gov/staph-food-poisoning/about/index.html
https://www.ncbi.nlm.nih.gov/books/NBK482367/
https://mikrobiologikolamia.gr/katalogos-eksetaseon/
Δρ. Παντελής Αναγνωστόπουλος, Ιατρός Μικροβιολόγος – Βιοπαθολόγος
Μικροβιολογικό Εργαστήριο Λαμίας, Έσλιν 19, Λαμία 35100
📞 +30-22310-66841 • Δευτέρα–Παρασκευή 07:00–13:30